
|
Klik på et bogstav for at se de begreber, der er forklaringer til.
- ACE-hæmmere: Angiotensin Converting Enzyme hæmmere. ACE-hæmmere nedsætter aktiviteten af renin-angiotensin-aldosteron-systemet ved at hæmme omdannelsen af angiotensin I til II, hvorved universel vasodilatation uden sympatikusaktivering indtræder og medfører fald i blodtrykket. Anvendes typisk mod forhøjet blodtryk og hjerteinsufficiens.
- Antacida: Stoffer der neutraliserer syre produceret i mavesækken. Eller: Syreneutraliserende stoffer, der medfører neutralisering af mavesækkens pH.
- AUC: Area under the curve. Det grafiske areal under en plasmakoncentrations-tids-kurve for et lægemiddel. AUC bruges til at beskrive, hvordan kroppen eksponeres for et givent lægemiddel og anvendes til at estimere biotilgængeligheden og clearence.
- BID: Medicinsk forkortelse for bis in die = to gange dagligt.
- Biotilgængelighed, F: Den del af et oralt administreret lægemiddel, der i forhold til en intravenøs dosis når det systemiske kredsløb. Omfatter også den hastighed, hvormed dette sker. Biotilgængelighed omfatter både absorptionen over tarmvæggen (absorptionen sensu strictiori) og en evt. førstepassagemetabolisme.
- Bredspektret antibiotika: Antibiotika med virkning på et bredt spektrum af mikroorganismer, i modsætning til smalspektrede antibiotika, der kun er virksomme over for specifikke typer af mikroorganismer.
- Clearance (Cl): Forholdet mellem et lægemiddels (eller andet stofs) eliminationshastighed (mængde per tidsenhed) og dets koncentration i plasma (eller blod).
Clearance er konstant, dvs. koncentrations-uafhængig, for stoffer, der elimineres efter en 1. ordens-reaktion.
Clearance bestemmer sammen med fordelingsrummet halveringstiden. Clearance fra forskellige eliminationsorganer er additiv.
- Cmax: Den maksimale koncentration i plasma, der opnås efter lægemiddelindgift.
Ved i.v. indgift er Cmax lig Co, mens Cmax efter peroral indgift oftest først opnås efter 1-2 timer (tmax).
- CYP P450: Cytochrom-P450. Enzymsystem, som metaboliserer adskillige lægemidler via oxidering.
Oxidering udgør den kvantitativt dominerende eliminationsvej for lægemidler. CYP-enzymerne forekommer i særlig høj koncentration i leveren.
- Fald i clearance: Lægemidlet tager længere tid at få renset ud af kroppen.
- Halveringstid, t1/2: Den tid, det tager organismen (efter fordeling) at eliminere halvdelen af den tilbageværende mængde lægemiddel i kroppen.
Størrelsen er konstant og koncentrationsuafhængig for lægemidler med 1. ordens-elimination.
- Hepatisk: Vedr. leveren.
- Hypertension: Forhøjet blodtryk.
- Hypoglykæmi: Lavt blodsukker. Symptomer optræder ofte ved blodsukker lavere end 2,5 mmol/L.
- Hypotension: Lavt blodtryk.
- Hypothyreose: Nedsat funktion af skjoldbruskkirtlen som fører til nedsat dannelse af hormon (thyroxin) og dermed for lavt stofskifte.

- Inducerende lægemiddel: Når et lægemiddel forårsager øget omsætning af et andet lægemiddel via induktion af f.eks. CYP450.
- Induktion: Øget omsætning af et lægemiddel via induktion af f.eks. CYP450.
- INR: International normalized ratio. INR er en standardiseringsmetode til sammenligning af koagulationstider (protrombintider, PT). INR er således et mål for blodets evne til at koagulere.
INR har til formål at minimere forskellene mellem tromboplastinreagenser ved hjælp af en kalibreringsproces, hvor alle kommercielle tromboplastiner sammenlignes med et internationalt referencemateriale.
INR beregnes således: INR=((Patient PT)/(Middel normal PT))^ISI , og fortæller dermed hvor lang koagulationstiden er i forhold til den normale koagulationstid.
- ISI: International Sensitivity Index. Protrombintid målt med forskellige tromboplastiner kan ikke sammenlignes direkte med hinanden, f.eks. fordi sensitiviteten over for koagulationsfaktorer kan variere. For at få koagulationstider, der er så sammenlignelige som muligt, godkendte Verdenssundhedsorganisationen (WHO) i 1983 en standard reference-tromboplastin. Alle producenter af tromboplastin skal kalibrere deres reagens over for WHOs standard. Den fundne værdi betegnes International Sensitivity Index (ISI), og bruges til at beregne INR.
- Iskæmi: Ophævet eller nedsat blodforsyning af et væv i forhold til dets behov.
- Isoenzymer: Forskellige udtryksformer for et enzym. Opstår pga. af forskellige allelle gener. Eksempler ses inden for det lægemiddelomsættende system CYP450, hvor isoenzymer f.eks. er 2D6, 3A4 og 2C9.
- Kasuistik: I lægevidenskab en offentliggjort beskrivelse af et enkelt eller få sygdomstilfælde (casus (lat.): ”tilfælde, sag”).
- Lipidsænkende lægemidler: Lægemidler, der sænker visse af blodets fedtstoffer – kolesterolsænkende.
- Metabolisme: Metabolisme eller stofskifte er en generel betegnelse for den biokemiske omsætning af kemiske forbindelser i den levende organisme og dens celler. Bruges synonymt med biotransformation.
- P-gp: Permeability glycoprotein. P-gp er et cellemembran-protein, som er tilstede i epithelceller i bl.a. tarm, lever og nyrer, hvor det transporterer fremmede substanser fra blodet og ud i hhv. tarmen, galdegange og nyretubuli.
- Plasma: Plasma er den fraktion af blodet, der ikke indeholder celler. Plasma indeholder forskellige næringsstoffer, hormoner, antistoffer, koagulationsfaktorer og salte. 95% af plasma består af vand.
- PO: Per os. Via munden.
- PN medicinering: Pro re nata medicinering. Medicin, der gives efter behov.
- PT: Protrombintid. Tiden, det tager plasma at koagulere, efter tilsætning af tromboplastin (også kaldet tissue factor). Protrombintiden bruges til at vurdere blodets koagulationsevne, og anvendes især til monitorering af antikoagulationsbehandling.
- qd: Quaque die. Hver dag.
- QID: Quater in die. Fire gange dagligt.
- Renal: (af lat. renalis), vedr. nyrerne.
- Respirationsdepression: Respirationsdepression (også kaldet hypoventilation) er når frekvensen eller dybden af respirationen er utiltrækkelig til at opretholde den nødvendige gasudveksling i lungerne.
- Serotonergt syndrom: Et symptomkompleks, der skyldes overstimulering i centralnervesystemet med serotonergt aktive substanser. Symptomerne er muskelrykninger, skælven, kvalme, diarré, sved og forvirring.
- Serum: Plasma uden koagulationsfaktorer.
- SID: Semel in die. Én gang dagligt.
- SmPC: SmPC står for Summary of Product Characteristics, og er det engelske udtryk for produktresumé.
- TID: Ter in die. Tre gange dagligt.
- tmax: Det tidspunkt, hvor den maksimale plasmakoncentration af et lægemiddel indtræder. Des hurtigere absorptionshastighed, des mindre tmax.
- Total clearance: Summen af hepatisk og renal clearance. I hvilken grad disse fraktioner bidrager afhænger af, om lægemidlet primært udskilles renalt eller også undergår fase I (f.eks. via CYP) og fase II (f.eks. glukuronidering) biotransformation i leveren.
- UGT: Uridine 5'-diphospho-glucuronosyltransferase, eller UDP- glucuronosyltransferase. Glucuronyltransferaser er enzymer, som foretager konjugering (glucuronidering) af mange lægemidler og lægemiddelmetabolitter, hvorved de omdannes til stoffer, der er lettere at udskille.
- Vasodilatation: Udvidelse af kar.
- Vasokonstriktion: Sammentrækning af kar.
|
|
Formålet med Interaktionsdatabasen er at gøre behandlingen med lægemidler mere effektiv og sikker, og fremme kvaliteten i patientbehandlingen, herunder bidrage til rationel farmakoterapi. Det har været til hensigt at udvikle et redskab, der er let at anvende i den kliniske hverdag og, hvor der på højt fagligt niveau er skabt konsensus om rekommandationer og beskrivelser af interaktioner mellem lægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker og kasuistikker) publiceret i PubMed og Embase.
Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
|
|
Etableringen af Interaktionsdatabasen var et fælles projekt mellem Danmarks Apotekerforening, Den Almindelige Danske Lægeforening, Dansk Lægemiddel Information A/S og Institut for Rationel Farmakoterapi. En projektleder og 2 farmaceuter stod for opbygningen af databasen bistået af et fagligt videnskabeligt udvalg. Desuden har der været tilknyttet eksperter indenfor forskellige fagområder. Efter en årrække under Sundhedsstyrelsen overtog Lægemiddelstyrelsen i 2015 driften og vedligeholdelsen af databasen.
|
|
Vær opmærksom på, at alle anbefalinger på Interaktionsdatabasen.dk er vejledende.
Hjemmesiden giver desuden ikke oplysninger om bivirkninger ved hvert enkelt præparat. Her henviser vi til indlægssedlen i det enkelte præparat eller til Lægemiddelstyrelsens produktresuméer.
Der kan forekomme bivirkninger, du ikke kan finde informationer om her. Dem vil vi opfordre dig til at indberette til Lægemiddelstyrelsen. Det kan du gøre på:
|
|
I denne database er lægemiddelinteraktion defineret som en ændring i enten farmakodynamikken og/eller farmakokinetikken af et lægemiddel forårsaget af samtidig behandling med et andet lægemiddel.
Interaktionsdatabasen medtager farmakodynamiske interaktioner, der ikke er umiddelbart indlysende additive (fx med forskellig virkningsmekanisme), og som kan have væsentlig klinisk betydning.
Andre faktorer, som interagerer med eller ændrer lægemiddelvirkningen så som næringsmidler (f.eks. fødemidler og kosttilskud) og nydelsesmidler (f.eks. alkohol og tobak), er ikke medtaget. Dog er medtaget lægemiddelinteraktioner med grapefrugtjuice, tranebærjuice og visse naturlægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer medtaget.
I Interaktionsdatabasen findes fem forskellige symboler:
- Det røde symbol (tommelfingeren, der peger nedad) betyder, at den pågældende præparatkombination bør undgås. Denne anbefaling bliver givet i tilfælde hvor det vurderes, at den kliniske betydning er udtalt, og hvor dosisjustering ikke er mulig, eller hvis der er ligeværdige alternativer til et eller begge af de interagerende stoffer. Det røde symbol vælges også i tilfælde, hvor der vurderes at være ringe dokumenteret effekt af et eller begge stoffer, (hvor anvendelse derfor ikke findes strengt nødvendig), f.eks. for visse naturlægemidler.
- Det gule symbol (den løftede pegefinger) betyder, at kombinationen kan anvendes under visse forholdsregler. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er moderat til udtalt, samtidig med at den negative kliniske effekt af interaktionen kan modvirkes, enten gennem ned- eller opjustering af dosis, eller ved at forskyde indtagelsestidspunktet for det ene præparat. Anbefalingen gives også, hvis det vurderes, at kombinationen kan anvendes under forudsætning af øget opmærksomhed på effekt og/eller bivirkninger.
- Det grønne symbol (tommelfingeren, der peger opad) betyder, at kombinationen kan anvendes. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er uvæsentlig eller ikke tilstede.
- Det blå symbol (udråbstegnet) fremkommer i tilfælde, hvor der søges på et specifikt præparat eller en præparatkombination, som ikke findes beskrevet i Interaktionsdatabasen, men hvor der findes andre beskrevne interaktioner mellem stoffer i stofgruppen, som muligvis kan være relevante for søgningen.
- Det grå symbol (spørgsmålstegnet) fremkommer i tilfælde, hvor der er søgt på et præparat eller en præparatkombination, som (endnu) ikke er beskrevet i Interaktionsdatabasen, og hvor der heller ikke findes beskrivelser af andre præparatkombinationer mellem de to stofgrupper. En manglende beskrivelse er ensbetydende med, at Lægemiddelstyrelsen ikke har kendskab til videnskabelige undersøgelser, der undersøger en interaktion mellem den pågældende præparatkombination, og heller ikke til kasuistiske beskrivelser af en mulig interaktion. Der kan også være tale om en kombination, hvor der ikke kan drages konklusioner på baggrund af nuværende viden.
Opdatering af databasens faglige indhold foregår via litteratursøgninger som leveres via Det Kongelige Bibliotek. Litteratursøgningerne er struktureret efter veldefinerede søgekriterier og bliver løbende evalueret. Endvidere foretages yderligere håndsøgning i referencelister som kvalitetssikring af litteratursøgningerne.
Databasen bliver opdateret løbende.
Lægemiddelstyrelsens enhed Regulatorisk & Generel Medicin står for opdatering og vedligehold af Interaktionsdatabasens indhold.
Vedligehold og opdatering af databasen foretages af den faglige arbejdsgruppe, som består af 1 akademisk medarbejder og 2 studerende.
Arbejdsgruppen samarbejder med en deltidsansat speciallæge i klinisk farmakologi omkring den kliniske vurdering af lægemiddelinteraktionerne.
Interaktionsdatabasen er et opslagsværktøj, der beskriver evidensbaserede interaktioner, det vil sige interaktioner, der er dokumenteret ved publicerede kliniske studier og/eller kasuistikker. Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
Der inkluderes kun interaktioner fra offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer også medtaget. Det tilstræbes at databasen opdateres snarest efter publicering, men der kan forekomme forsinkelser.
Interaktionsdatabasen beskriver interaktioner for markedsførte lægemidler, naturlægemidler samt stærke vitaminer og mineraler. I interaktionsbeskrivelserne skelnes som udgangspunkt ikke mellem forskellige dispenseringsformer. For udvalgte lægemidler skelnes dog mellem dermatologiske og systemiske formuleringer. Handelsnavnene for stærke vitaminer og mineraler, naturlægemidler samt lægemidler som ikke figurerer på medicinpriser.dk (dvs. SAD præparater) kan ikke findes på interaktionsdatabasen.
Interaktionsdatabasen omhandler ikke kosttilskud, vacciner, parenteral ernæring, elektrolytvæsker, lægemidler uden systemisk effekt og priktest (ALK).
Ja, du kan slå både lægemidler, naturlægemidler, stærke vitaminer, mineraler og enkelte frugtjuice op.
Naturlægemidler er en særlig gruppe lægemidler, der typisk indeholder tørrede planter eller plantedele, udtræk af planter eller andre naturligt forekommende bestanddele. Naturlægemidler er i lovgivningen defineret som "lægemidler, hvis indholdsstoffer udelukkende er naturligt forekommende stoffer i koncentrationer, der ikke er væsentligt større end dem, hvori de forekommer i naturen". Naturlægemidler skal godkendes af Lægemiddelstyrelsen inden de må sælges.
Stærke vitaminer og mineraler er en gruppe lægemidler, hvis indholdsstoffer udelukkende er vitaminer og/eller mineraler, og hvor indholdet af vitamin eller mineral er væsentligt højere end det normale døgnbehov hos voksne mennesker. Stærke vitaminer og mineraler kan kun godkendes til at forebygge og helbrede såkaldte mangeltilstande (og altså ikke til at behandle sygdomme). Stærke vitaminer og mineraler må kun sælges i Danmark, hvis de er godkendt af Lægemiddelstyrelsen.
Ja, du kan søge på så mange lægemidler/indholdsstoffer, du ønsker samtidig. Det gør du ved at bruge søgeboksen til højre på forsiden med overskriften ”Søg på flere præparater i kombination”. Her kan du tilføje flere felter med knappen nederst. Hvis du søger på kombinationer med mere end to slags lægemidler/indholdsstoffer, skal du være opmærksom på, at du ikke kun får ét resultat, men et antal 1+1 kombinationer. Et eksempel: Hvis du søger på samtidig brug af en p-pille, et blodtrykssænkende lægemiddel og et sovemiddel, får du 3 mulige resultater:
A: kombinationen af p-pille og blodtrykssænkende lægemiddel
B: kombinationen af p-pille og sovemiddel
C: kombinationen af blodtrykssænkende lægemiddel og sovemiddel
Du får de parvise kombinationer, der er videnskabeligt undersøgt.
Nej, du skal ikke angive dosis (500mg paracetamol) eller interval (2xdaglig), når du skal søge på et præparat eller indholdsstof. Det er kun selve præparatnavnet eller navnet på indholdsstoffet, du skal skrive. Vælg eventuelt bare navnet fra listen.
Det er desværre sådan, at der indtil videre kun kan søges på indholdsstof, når det gælder naturlægemidler.
Dette sker, når du søger på et kombinationspræparat. Når du søger på et kombinationspræparat, får du præsenteret et resultat for hvert af disse indholdsstoffer.
Indholdet i databasen er resultatet af grundige vurderinger af videnskabelige artikler og konklusioner fra humane forsøg. Hvis du kun får én interaktion på trods af, at du har indtastet flere præparater eller indholdsstoffer, skyldes det, at der endnu ikke er beskrevet (eller fundet) interaktioner af de andre indholdsstoffer i den videnskabelige litteratur.
På Lægemiddelstyrelsens hjemmeside, og i månedsbladet Rationel Farmakoterapi, juni 2015.
|
|
Lægemiddelstyrelsen
Axel Heides Gade 1
2300 København S
Tlf.nr 44 88 95 95
|
|
|
 |
 |
Interaktionsoplysninger
|
|
|
|
|
 |
 |
 |
1. Indholdsstof sertralin |
 
 |
 |
 |
Interaktionsoplysninger for phenytoin og sertralin |
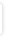 |

Dosisjustering af phenytoin og sertralin kan blive nødvendig afhængig af effekt/bivirkninger og koncentrationsmålinger.
Et randomiseret studie finder ingen interaktion mellem phenytoin og sertralin. 2 kasuistikker rapportere dog om stigning i phenytoin-koncentrationen på 50-100% uden tegn på toksicitet. Der er desuden rapporteret om mulig øget metabolisme af sertralin ved kombination med phenytoin.
uafklaret
dokumenteret
antidepressiva, SSRI citalopram, escitalopram, fluoxetin, fluvoxamin, paroxetin, sertralin fosphenytoin og phenytoin fosphenytoin, phenytoinSamtidig behandling med fluoxetin og phenytoin kan øge plasmakoncentrationen af phenytoin og medfører toksicitet. Samtidig behandling med fluvoxamin og phenytoin kan ligeledes øge plasmakoncentrationen af phenytoin med op til en faktor 3. Mekanismen er uafklaret, men hæmning af CYP2C9 og dermed hæmning af phenytoins metabolisme er en mulighed. Sertralin og paroxetin synes ikke at påvirke farmakokinetikken af phenytoin i væsentlig grad, men en studie rapporterer om øget metabolisme af seratalin og dermed mulig nedsat effekt ved kombination med phenytoin. Der er i litteraturen ikke lokaliseret referencer omhandlende interaktioner med citalopram, escitalopram og phenytoin.
Litteraturgennemgang - Vis
Paroxetin og phenytoin I en placebo-kontrolleret farmakokinetisk før-efter undersøgelse blandt 6 patienter i steady-state behandling med phenytoin fandtes ingen signifikant effekt på plasmakoncentrationen af phenytoin efter addition af paroxetin Andersen BB, Mikkelsen M et al, 1991. Sertralin og phenytoin I en placebo-kontrolleret farmakokinetisk undersøgelse blandt 30 raske forsøgspersoner i et parallelt design, fandtes ingen effekt af sertralin (50-200 mg dagligt) på de farmakokinetiske parametre af phenytoin Rapeport WG, Muirhead DC et al, 1996. To kasuistikker meddeler om øgning af phenytoin koncentrationen med 50 til 100% efter addition af sertralin, men der blev ikke fundet øget toksicitet Haselberger MB, Freedman LS et al, 1997. Et andet studie rapportere om øget metabolisme af sertralin ved kombination med phenytoin. Der rapporteres om signifikant lavere koncentration/dosis ratio af sertralin ved kombination med phenytoin (Pihlsgård M et al, PMID: 11936714). Fluvoxamin og phenytoin En kasuistik rapporterer om en tredobling af phenytoinkoncentrationen (fra 16,6 til 49,1 microg/mL) efter addition af fluvoxamin 50 mg dagligt. Patienten havde markante bivirkninger til phenytoin Mamiya K, Kojima K et al, 2001. En stor analyse udført af producenten bag fluvoxamin identificerer kun 2 rapporterede cases om interaktion mellem phenytoin og fluvoxamin (Wagner W et al, PMID: 8846620). Fluoxetin og phenytoin Kasuistikker rapporterer om øget plasmakoncentration af phenytoin efter addition af fluoxetin hos 9 patienter, hvor plasmakoncentrationen i gennemsnit steg med 160% Shader RI, Greenblatt DJ et al, 1994. Andre kasuistikker rapporterer ligeledes om øget phenytoin-koncentration ( 40 til 330%) og phenytoin-toksicitet ved kombination med fluoxetin 20-40 mg dagligt (Darley J et al, PMID: 8081642; Woods DJ et al, PMID: 8295752; Jalil P et al, PMID: 1602320). En kasuistik rapporterer om øget phenytoin-koncentration og øget farmakodynamisk effekt af phenytoin efter opstart af fluoxetin. Ved senere seponering af fluoxetin rapporteres om et fald i phenytoin-koncentration og nedsat effekt af phenytoin (Shad MU et al, PMID: 10505590). Supplerende litteratur: Kutt H, 1984; Kutt H og Louis S, 1972, Riva R, Albani F et al, 1996. Rapeport WG;Muirhead DC;Williams SA;Cross M;Wesnes K, J Clin Psychiatry, 1996, 57 Suppl 1:24-28; Absence of effect of sertraline on the pharmacokinetics and pharmacodynamics of phenytoin A double-blind, randomized, placebo-controlled study assessed the effects of sertraline on the pharmacokinetics and pharmacodynamics of phenytoin in 30 healthy male volunteers. METHOD: All subjects received phenytoin throughout the study. The dose of phenytoin was 100 mg three times daily; steady-state trough plasma phenytoin concentrations were determined on Day 6. Concurrent treatment with sertraline (16 subjects) or placebo (13 subjects) was initiated on Day 8 and continued throughout the study in those subjects whose trough plasma phenytoin concentrations were between 5 and 20 micrograms/mL. The dose of sertraline was increased from 50 to 200 mg/day over 7 days; the 200-mg dose was then administered for 10 days. The plasma phenytoin concentration-time profile was determined on Day 7 before the start of sertraline or placebo dosing and at the end of dosing on Day 24. Psychometric testing was done before and after dosing on Days 0, 7, and 24. RESULTS: There were no significant differences between the sertraline group and the placebo group in the pharmacokinetic parameters of phenytoin. In addition, there was no indication that administration of phenytoin alone or concomitant administration of phenytoin and sertraline impaired cognitive function. Treatment-related side effects, primarily headache and nausea, were reported in 8 of 16 sertraline subjects and in 5 of 13 placebo subjects. Two subjects in the sertraline group withdrew because of side effects (rash), and 3 subjects in the placebo group withdrew because of side effects (rash and headache). CONCLUSION: High dosages of setraline did not affect the pharmacokinetics or the pharmacodynamics of phenytoin in ths study performed in healthy volunteers  Kutt H;Louis S, Drugs, 1972, 4:256-282; Anticonvulsant drugs. II. Clinical pharmacological and therapeutic aspects Summary: Generally, the efficacy of an anticonvulsant drug is a function of the intensity of the seizure process and the drug concentration in plasma and tissues. Because of the variability of the seizure process among individuals, a universally effective drug plasma level is not to be expected. Rather a 'desirable' plasma level range for each drug can be defined, the lower limits being those levels above which the majority of patients are well controlled, the upper limits being determined by the onset of drug intoxication. With the onset of administration of anticonvulsants in average doses, the maximum plasma levels and effect are reached only after several days or with some drugs, after several weeks of therapy. The lag time can be reduced with loading doses in the case of phenytoin or phenobarbitone (2 to 3 times the usual dose). For maintenance therapy phenytoin and phenobarbitone may be given in a single daily dose without marked fluctuations in the plasma levels. Some variations in the plasma levels relative to particular doses do occur, but in the majority of patients predictable ranges of plasma levels relative to doses can be defined. Marked deviations from these expected ranges are however, not infrequent. Low levels are most frequently caused by patients' failure to take the drug regularly. Rare causes for low plasma levels are malabsorption of the drug, or unusually rapid drug metabolism or elimination. High levels may be caused by ingestion of greater than the prescribed dose, by impaired drug metabolism or elimination (genetic or constitutional), or because of interactions with other drugs. Elevation of phenytoin plasma level to the toxic range has been caused by a number of drugs, most predictably with disulfiram, sulthiame and isoniazid. When the interfering drug cannot be discontinued, the phenytoin dosage must be reduced and a new dose titrated using the plasma level as the indicator. In the treatment of petit mal, the order of preference of drugs is based on efficacy and safety, with ethosuximide the drug of choice, followed in order by trimethadione, para-methadione, methsuximide and phensuximide. In grand mal and focal epilepsies, phenytoin and phenobarbitone are the best understood and successful drugs. Primidone is also very effective. Carbamazepine can be used as an alternative. A number of other agents are available for use in combination with the prime drugs in highly refractory cases, or alone when the major drugs are contra-indicated. ACTH, or if this fails, diazepam or nitrazepam, can be used to abolish seizures in infantile spasms. Diazepam is the drug of choice in status epilepticus; given intravenously in status grand mal, or intramuscularly or intravenously in status petit mal and status focal seizures. Adverse effects of anticonvulsants can be divided into three groups: those which are a result of intoxication and which are related to elevated plasma levels. These include nystagmus, sedation and unsteadiness, and are usually, but not inevitably, a consequence of overdosage. The second category includes the side-effects, which occur as by-products of the pharmacological action of the drugs when used in the usual doses and with plasma levels in the desirable range. They may be more severe with higher doses. Frequent among these are gum hypertrophy with phenytoin, photophobia with trimethadione and depression of folate with hydantoins and barbiturates. Idiosyncratic reactions comprise the third category of unwanted effects; these are unpredictable, are unrelated to dose or plasma level and presumably occur on an allergic basis. Most frequent are skin rashes, and most dangerous are blood dyscrasias. The dysmorphogenic effects, the effects on the pregnant mother and on the newborn are reviewed.  Shad MU;Preskorn SH, J Clin Psychopharmacol, 1999, 19:471-472; Drug-drug interaction in reverse: possible loss of phenytoin efficacy as a result of fluoxetine discontinuation Haselberger MB;Freedman LS;Tolbert S, J Clin Psychopharmacol, 1997, 17:107-109; Elevated serum phenytoin concentrations associated with coadministration of sertraline The hepatic cytochrome P450 enzyme system is involved in the metabolism of numerous drugs. Specific enzymes are associated with the metabolism of specific drugs. The potential for drug interactions arises when one drug inhibits or induces the enzyme(s) responsible for metabolism of another drug given concurrently. Most psychotropics are metabolized by these enzymes. Clinically significant drug interactions are reported between the selective serotonin reuptake inhibitors and other psychotropics. Specifically, interactions between fluoxetine and phenytoin are reported with substantial elevations of phenytoin concentrations. Phenytoin is metabolized by the CYP2C subfamily, and fluoxetine is known to inhibit this subfamily. Similarly, sertraline also inhibits the CYP2C subfamily, but no case reports to date have been identified. To minimize and prevent these interactions, one must be aware of the P450 enzymes involved in drug metabolism. The significance of these interactions seems to rely both on the concentration of the drug at the enzyme and its potency for inhibiting the enzyme. Frequent monitoring of serum concentrations of drugs with a narrow therapeutic range would be appropriate when a potential inhibitor is added. This article describes an apparently similar interaction between sertraline and phenytoin in two elderly patients, which resulted in elevated phenytoin concentrations without symptoms of toxicity  Shader RI;Greenblatt DJ;von Moltke LL, J Clin Psychopharmacol, 1994, 14:375-376; Fluoxetine inhibition of phenytoin metabolism Fluoxetine inhibition of phenytoin metabolism Wagner W;Vause EW, Clin Pharmacokinet, 1995, 29 Suppl 1:26-31; Fluvoxamine. A review of global drug-drug interaction data The overall reporting rate of drug-drug interactions with fluvoxamine is very low: only 73 cases have been identified from an estimated exposure of over 8 million patients worldwide. The reporting rate is similar in men and women, and most events relate to the use of fluvoxamine in conjunction with psychotropic compounds and anticoagulants. Two deaths have been documented. One involved a female patient who was given concomitant tryptophan and reportedly developed neuroleptic malignant syndrome. The causative role of fluvoxamine/tryptophan interaction in this case is unknown. The other reported death was considered to be unrelated to fluvoxamine. Fluvoxamine interactions with anti-epileptic or antidepressant drugs resulted in elevated plasma concentrations of the target drug and/or clinical symptoms, while interactions with neuroleptic or anticoagulant agents mostly resulted in clinical symptoms. Fluvoxamine increased plasma concentrations of tricyclic antidepressants by varying extents, particularly those of clomipramine (maximum reported increase 8-fold). Generally, clinical symptoms were infrequent and varied widely; no symptom clusters were identified. Those agents metabolised by cytochrome P450 1A2 isoenzyme appear most likely to be involved in drug-drug interactions with fluvoxamine  Darley J, Seizure, 1994, 3:151-152; Interaction between phenytoin and fluoxetine Woods DJ;Coulter DM;Pillans P, N Z Med J, 1994, 107:19; Interaction of phenytoin and fluoxetine Kutt H, Epilepsia, 1984, 25 Suppl 2:118-131; Interactions between anticonvulsants and other commonly prescribed drugs Many drug interactions can be demonstrated, but only a few are so clinically significant that they necessitate adjusting drug dosages. The same drug combination may produce changes of variable extent or direction in different individuals. The reasons for this variability include genetic control of the rate and inducibility of drug metabolism, and environmental factors such as contact with chemicals. Among antimicrobial agents, chloramphenicol may cause accumulation of phenytoin (PHT) and phenobarbital (PB), and isoniazid may cause PHT, carbamazepine (CBZ), and primidone (PRM) to accumulate. Erythromycin may cause accumulation of CBZ. Among anti-ulcer agents, antacids may reduce PHT concentration while cimetidine may cause accumulation of PHT, CBZ, and diazepam (DZP). Salicylates displace strongly binding drugs such as PHT, DZP, or valproate (VPA) from the binding sites in plasma proteins, which may lead to some decline of the total plasma level with an increase in the unbound drug percentage. Conversely, anticonvulsants may influence the dosage requirements of oral anticoagulants by inducing their metabolism. Failures of oral contraceptives have been attributed to anticonvulsants in some patients. Probably the most predictable interaction that necessitates dosage adjustment is accumulation of PB caused by VPA. Intentional inhibition of PRM metabolism by nicotinamide serves as an example of attempts to utilize an interaction for improved therapeutic effect  Andersen BB;Mikkelsen M;Vesterager A;Dam M;Kristensen HB;Pedersen B;Lund J;Mengel H, Epilepsy Res, 1991, 10:201-204; No influence of the antidepressant paroxetine on carbamazepine, valproate and phenytoin A single-blind, placebo-controlled, cross-over trial investigating possible interactions between paroxetine, a serotonin re-uptake inhibitor, and carbamazepine (CBZ), valproate (VPA) and phenytoin (PHT) was carried out in 20 outpatients with epilepsy. Patients on long-term treatment with CBZ, VPA, or PHT were given a 7-day placebo treatment, followed by paroxetine co-treatment for 16 days. Side effects were infrequent and mild. Paroxetine caused no changes in the plasma concentrations and all values were within the recommended ranges. No changes in protein binding were found. Plasma concentrations of paroxetine at steady state (8-147 ng/ml) were in the normal range for a 30-mg daily dosing regimen. None of the patients experienced epileptic seizures during the study Riva R;Albani F;Contin M;Baruzzi A, Clin Pharmacokinet, 1996, 31:470-493; Pharmacokinetic interactions between antiepileptic drugs. Clinical considerations Antiepileptic drug interactions represent a common clinical problem which has been compounded by the introduction of many new compounds in recent years. Most pharmacokinetic interactions involve the modification of drug metabolism; the propensity of antiepileptic drugs to interact depends on their metabolic characteristics and action on drug metabolic enzymes. Phenobarbital, phenytoin, primidone and carbamazepine are potent inducers of cytochrome P450 (CYP), epoxide hydrolase and uridine diphosphate glucuronosyltransferase (UDPGT) enzyme systems; oxcarbazepine is a weak inducer of CYP enzymes, probably acting on a few specific isoforms only. All stimulate the rate of metabolism and the clearance of the drugs which are catabolised by the induced enzymes. Valproic acid (valproate sodium) inhibits to different extents many hepatic enzyme system activities involved in drug metabolism and is able to significantly displace drugs from plasma albumin. Felbamate is an inhibitor of some specific CYP isoforms and mitochondrial beta-oxidation, whereas it is a weak inducer of other enzyme systems. Topiramate is an inducer of specific CYP isoforms and an inhibitor of other isoforms. Ethosuximide, vigabatrin, lamotrigine, gabapentin and possibly zonisamide and tiagabine have no significant effect on hepatic drug metabolism. Apart from vigabatrin and gabapentin, which are mainly eliminated unchanged by the renal route, all other antiepileptic drugs are metabolised wholly or in part by hepatic enzymes and their disposition may be altered by metabolic changes. Some interactions are clinically unremarkable and some need only careful clinical monitoring, but others require prompt dosage adjustment. From a practical point of view, if valproic acid is added to lamotrigine or phenobarbital therapy, or if felbamate is added to phenobarbital, phenytoin or valproic acid therapy, a significant rise in plasma concentrations of the first drug is expected with a corresponding increase in clinical effects. In these cases a concomitant reduction of the dosage of the first drug is recommended to avoid toxicity. Conversely, if a strong inducer is added to carbamazepine, lamotrigine, valproic acid or ethosuximide monotherapy, a significant decrease in their plasma concentrations is expected within days or weeks, with a possible reduction in efficacy. In these cases a dosage increase of the first drug may be required  Mamiya K;Kojima K;Yukawa E;Higuchi S;Ieiri I;Ninomiya H;Tashiro N, Ther Drug Monit, 2001, 23:75-77; Phenytoin intoxication induced by fluvoxamine A patient had phenytoin intoxication after administration of fluvoxamine, a selective serotonin reuptake inhibitor. The serum concentration of phenytoin increased dramatically from 16.6 to 49.1 microg/mL when fluvoxamine was coadministered, although the daily dosage of phenytoin and other drugs had not changed. During phenytoin and fluvoxamine treatment, ataxia, a typical side effect of phenytoin, was observed. The genotypes of CYP2C9 and 2C19, the enzymes responsible for phenytoin metabolism, were homozygous for the wild-type alleles (CYP2C9*1/*1 and 2C19*1/ *1). The interaction may be a result of inhibition of both CYP2C9 and 2C19 by fluvoxamine Pihlsgard M;Eliasson E, Eur J Clin Pharmacol, 2002, b, 57:915-916; Significant reduction of sertraline plasma levels by carbamazepine and phenytoin Jalil P, J Neurol Neurosurg Psychiatry, 1992, 55:412-413; Toxic reaction following the combined administration of fluoxetine and phenytoin: two case reports 
|
 |
|
|
|
|

|