
|
Klik på et bogstav for at se de begreber, der er forklaringer til.
- ACE-hæmmere: Angiotensin Converting Enzyme hæmmere. ACE-hæmmere nedsætter aktiviteten af renin-angiotensin-aldosteron-systemet ved at hæmme omdannelsen af angiotensin I til II, hvorved universel vasodilatation uden sympatikusaktivering indtræder og medfører fald i blodtrykket. Anvendes typisk mod forhøjet blodtryk og hjerteinsufficiens.
- Antacida: Stoffer der neutraliserer syre produceret i mavesækken. Eller: Syreneutraliserende stoffer, der medfører neutralisering af mavesækkens pH.
- AUC: Area under the curve. Det grafiske areal under en plasmakoncentrations-tids-kurve for et lægemiddel. AUC bruges til at beskrive, hvordan kroppen eksponeres for et givent lægemiddel og anvendes til at estimere biotilgængeligheden og clearence.
- BID: Medicinsk forkortelse for bis in die = to gange dagligt.
- Biotilgængelighed, F: Den del af et oralt administreret lægemiddel, der i forhold til en intravenøs dosis når det systemiske kredsløb. Omfatter også den hastighed, hvormed dette sker. Biotilgængelighed omfatter både absorptionen over tarmvæggen (absorptionen sensu strictiori) og en evt. førstepassagemetabolisme.
- Bredspektret antibiotika: Antibiotika med virkning på et bredt spektrum af mikroorganismer, i modsætning til smalspektrede antibiotika, der kun er virksomme over for specifikke typer af mikroorganismer.
- Clearance (Cl): Forholdet mellem et lægemiddels (eller andet stofs) eliminationshastighed (mængde per tidsenhed) og dets koncentration i plasma (eller blod).
Clearance er konstant, dvs. koncentrations-uafhængig, for stoffer, der elimineres efter en 1. ordens-reaktion.
Clearance bestemmer sammen med fordelingsrummet halveringstiden. Clearance fra forskellige eliminationsorganer er additiv.
- Cmax: Den maksimale koncentration i plasma, der opnås efter lægemiddelindgift.
Ved i.v. indgift er Cmax lig Co, mens Cmax efter peroral indgift oftest først opnås efter 1-2 timer (tmax).
- CYP P450: Cytochrom-P450. Enzymsystem, som metaboliserer adskillige lægemidler via oxidering.
Oxidering udgør den kvantitativt dominerende eliminationsvej for lægemidler. CYP-enzymerne forekommer i særlig høj koncentration i leveren.
- Fald i clearance: Lægemidlet tager længere tid at få renset ud af kroppen.
- Halveringstid, t1/2: Den tid, det tager organismen (efter fordeling) at eliminere halvdelen af den tilbageværende mængde lægemiddel i kroppen.
Størrelsen er konstant og koncentrationsuafhængig for lægemidler med 1. ordens-elimination.
- Hepatisk: Vedr. leveren.
- Hypertension: Forhøjet blodtryk.
- Hypoglykæmi: Lavt blodsukker. Symptomer optræder ofte ved blodsukker lavere end 2,5 mmol/L.
- Hypotension: Lavt blodtryk.
- Hypothyreose: Nedsat funktion af skjoldbruskkirtlen som fører til nedsat dannelse af hormon (thyroxin) og dermed for lavt stofskifte.

- Inducerende lægemiddel: Når et lægemiddel forårsager øget omsætning af et andet lægemiddel via induktion af f.eks. CYP450.
- Induktion: Øget omsætning af et lægemiddel via induktion af f.eks. CYP450.
- INR: International normalized ratio. INR er en standardiseringsmetode til sammenligning af koagulationstider (protrombintider, PT). INR er således et mål for blodets evne til at koagulere.
INR har til formål at minimere forskellene mellem tromboplastinreagenser ved hjælp af en kalibreringsproces, hvor alle kommercielle tromboplastiner sammenlignes med et internationalt referencemateriale.
INR beregnes således: INR=((Patient PT)/(Middel normal PT))^ISI , og fortæller dermed hvor lang koagulationstiden er i forhold til den normale koagulationstid.
- ISI: International Sensitivity Index. Protrombintid målt med forskellige tromboplastiner kan ikke sammenlignes direkte med hinanden, f.eks. fordi sensitiviteten over for koagulationsfaktorer kan variere. For at få koagulationstider, der er så sammenlignelige som muligt, godkendte Verdenssundhedsorganisationen (WHO) i 1983 en standard reference-tromboplastin. Alle producenter af tromboplastin skal kalibrere deres reagens over for WHOs standard. Den fundne værdi betegnes International Sensitivity Index (ISI), og bruges til at beregne INR.
- Iskæmi: Ophævet eller nedsat blodforsyning af et væv i forhold til dets behov.
- Isoenzymer: Forskellige udtryksformer for et enzym. Opstår pga. af forskellige allelle gener. Eksempler ses inden for det lægemiddelomsættende system CYP450, hvor isoenzymer f.eks. er 2D6, 3A4 og 2C9.
- Kasuistik: I lægevidenskab en offentliggjort beskrivelse af et enkelt eller få sygdomstilfælde (casus (lat.): ”tilfælde, sag”).
- Lipidsænkende lægemidler: Lægemidler, der sænker visse af blodets fedtstoffer – kolesterolsænkende.
- Metabolisme: Metabolisme eller stofskifte er en generel betegnelse for den biokemiske omsætning af kemiske forbindelser i den levende organisme og dens celler. Bruges synonymt med biotransformation.
- P-gp: Permeability glycoprotein. P-gp er et cellemembran-protein, som er tilstede i epithelceller i bl.a. tarm, lever og nyrer, hvor det transporterer fremmede substanser fra blodet og ud i hhv. tarmen, galdegange og nyretubuli.
- Plasma: Plasma er den fraktion af blodet, der ikke indeholder celler. Plasma indeholder forskellige næringsstoffer, hormoner, antistoffer, koagulationsfaktorer og salte. 95% af plasma består af vand.
- PO: Per os. Via munden.
- PN medicinering: Pro re nata medicinering. Medicin, der gives efter behov.
- PT: Protrombintid. Tiden, det tager plasma at koagulere, efter tilsætning af tromboplastin (også kaldet tissue factor). Protrombintiden bruges til at vurdere blodets koagulationsevne, og anvendes især til monitorering af antikoagulationsbehandling.
- qd: Quaque die. Hver dag.
- QID: Quater in die. Fire gange dagligt.
- Renal: (af lat. renalis), vedr. nyrerne.
- Respirationsdepression: Respirationsdepression (også kaldet hypoventilation) er når frekvensen eller dybden af respirationen er utiltrækkelig til at opretholde den nødvendige gasudveksling i lungerne.
- Serotonergt syndrom: Et symptomkompleks, der skyldes overstimulering i centralnervesystemet med serotonergt aktive substanser. Symptomerne er muskelrykninger, skælven, kvalme, diarré, sved og forvirring.
- Serum: Plasma uden koagulationsfaktorer.
- SID: Semel in die. Én gang dagligt.
- SmPC: SmPC står for Summary of Product Characteristics, og er det engelske udtryk for produktresumé.
- TID: Ter in die. Tre gange dagligt.
- tmax: Det tidspunkt, hvor den maksimale plasmakoncentration af et lægemiddel indtræder. Des hurtigere absorptionshastighed, des mindre tmax.
- Total clearance: Summen af hepatisk og renal clearance. I hvilken grad disse fraktioner bidrager afhænger af, om lægemidlet primært udskilles renalt eller også undergår fase I (f.eks. via CYP) og fase II (f.eks. glukuronidering) biotransformation i leveren.
- UGT: Uridine 5'-diphospho-glucuronosyltransferase, eller UDP- glucuronosyltransferase. Glucuronyltransferaser er enzymer, som foretager konjugering (glucuronidering) af mange lægemidler og lægemiddelmetabolitter, hvorved de omdannes til stoffer, der er lettere at udskille.
- Vasodilatation: Udvidelse af kar.
- Vasokonstriktion: Sammentrækning af kar.
|
|
Formålet med Interaktionsdatabasen er at gøre behandlingen med lægemidler mere effektiv og sikker, og fremme kvaliteten i patientbehandlingen, herunder bidrage til rationel farmakoterapi. Det har været til hensigt at udvikle et redskab, der er let at anvende i den kliniske hverdag og, hvor der på højt fagligt niveau er skabt konsensus om rekommandationer og beskrivelser af interaktioner mellem lægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker og kasuistikker) publiceret i PubMed og Embase.
Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
|
|
Etableringen af Interaktionsdatabasen var et fælles projekt mellem Danmarks Apotekerforening, Den Almindelige Danske Lægeforening, Dansk Lægemiddel Information A/S og Institut for Rationel Farmakoterapi. En projektleder og 2 farmaceuter stod for opbygningen af databasen bistået af et fagligt videnskabeligt udvalg. Desuden har der været tilknyttet eksperter indenfor forskellige fagområder. Efter en årrække under Sundhedsstyrelsen overtog Lægemiddelstyrelsen i 2015 driften og vedligeholdelsen af databasen.
|
|
Vær opmærksom på, at alle anbefalinger på Interaktionsdatabasen.dk er vejledende.
Hjemmesiden giver desuden ikke oplysninger om bivirkninger ved hvert enkelt præparat. Her henviser vi til indlægssedlen i det enkelte præparat eller til Lægemiddelstyrelsens produktresuméer.
Der kan forekomme bivirkninger, du ikke kan finde informationer om her. Dem vil vi opfordre dig til at indberette til Lægemiddelstyrelsen. Det kan du gøre på:
|
|
I denne database er lægemiddelinteraktion defineret som en ændring i enten farmakodynamikken og/eller farmakokinetikken af et lægemiddel forårsaget af samtidig behandling med et andet lægemiddel.
Interaktionsdatabasen medtager farmakodynamiske interaktioner, der ikke er umiddelbart indlysende additive (fx med forskellig virkningsmekanisme), og som kan have væsentlig klinisk betydning.
Andre faktorer, som interagerer med eller ændrer lægemiddelvirkningen så som næringsmidler (f.eks. fødemidler og kosttilskud) og nydelsesmidler (f.eks. alkohol og tobak), er ikke medtaget. Dog er medtaget lægemiddelinteraktioner med grapefrugtjuice, tranebærjuice og visse naturlægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer medtaget.
I Interaktionsdatabasen findes fem forskellige symboler:
- Det røde symbol (tommelfingeren, der peger nedad) betyder, at den pågældende præparatkombination bør undgås. Denne anbefaling bliver givet i tilfælde hvor det vurderes, at den kliniske betydning er udtalt, og hvor dosisjustering ikke er mulig, eller hvis der er ligeværdige alternativer til et eller begge af de interagerende stoffer. Det røde symbol vælges også i tilfælde, hvor der vurderes at være ringe dokumenteret effekt af et eller begge stoffer, (hvor anvendelse derfor ikke findes strengt nødvendig), f.eks. for visse naturlægemidler.
- Det gule symbol (den løftede pegefinger) betyder, at kombinationen kan anvendes under visse forholdsregler. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er moderat til udtalt, samtidig med at den negative kliniske effekt af interaktionen kan modvirkes, enten gennem ned- eller opjustering af dosis, eller ved at forskyde indtagelsestidspunktet for det ene præparat. Anbefalingen gives også, hvis det vurderes, at kombinationen kan anvendes under forudsætning af øget opmærksomhed på effekt og/eller bivirkninger.
- Det grønne symbol (tommelfingeren, der peger opad) betyder, at kombinationen kan anvendes. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er uvæsentlig eller ikke tilstede.
- Det blå symbol (udråbstegnet) fremkommer i tilfælde, hvor der søges på et specifikt præparat eller en præparatkombination, som ikke findes beskrevet i Interaktionsdatabasen, men hvor der findes andre beskrevne interaktioner mellem stoffer i stofgruppen, som muligvis kan være relevante for søgningen.
- Det grå symbol (spørgsmålstegnet) fremkommer i tilfælde, hvor der er søgt på et præparat eller en præparatkombination, som (endnu) ikke er beskrevet i Interaktionsdatabasen, og hvor der heller ikke findes beskrivelser af andre præparatkombinationer mellem de to stofgrupper. En manglende beskrivelse er ensbetydende med, at Lægemiddelstyrelsen ikke har kendskab til videnskabelige undersøgelser, der undersøger en interaktion mellem den pågældende præparatkombination, og heller ikke til kasuistiske beskrivelser af en mulig interaktion. Der kan også være tale om en kombination, hvor der ikke kan drages konklusioner på baggrund af nuværende viden.
Opdatering af databasens faglige indhold foregår via litteratursøgninger som leveres via Det Kongelige Bibliotek. Litteratursøgningerne er struktureret efter veldefinerede søgekriterier og bliver løbende evalueret. Endvidere foretages yderligere håndsøgning i referencelister som kvalitetssikring af litteratursøgningerne.
Databasen bliver opdateret løbende.
Lægemiddelstyrelsens enhed Regulatorisk & Generel Medicin står for opdatering og vedligehold af Interaktionsdatabasens indhold.
Vedligehold og opdatering af databasen foretages af den faglige arbejdsgruppe, som består af 1 akademisk medarbejder og 2 studerende.
Arbejdsgruppen samarbejder med en deltidsansat speciallæge i klinisk farmakologi omkring den kliniske vurdering af lægemiddelinteraktionerne.
Interaktionsdatabasen er et opslagsværktøj, der beskriver evidensbaserede interaktioner, det vil sige interaktioner, der er dokumenteret ved publicerede kliniske studier og/eller kasuistikker. Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
Der inkluderes kun interaktioner fra offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer også medtaget. Det tilstræbes at databasen opdateres snarest efter publicering, men der kan forekomme forsinkelser.
Interaktionsdatabasen beskriver interaktioner for markedsførte lægemidler, naturlægemidler samt stærke vitaminer og mineraler. I interaktionsbeskrivelserne skelnes som udgangspunkt ikke mellem forskellige dispenseringsformer. For udvalgte lægemidler skelnes dog mellem dermatologiske og systemiske formuleringer. Handelsnavnene for stærke vitaminer og mineraler, naturlægemidler samt lægemidler som ikke figurerer på medicinpriser.dk (dvs. SAD præparater) kan ikke findes på interaktionsdatabasen.
Interaktionsdatabasen omhandler ikke kosttilskud, vacciner, parenteral ernæring, elektrolytvæsker, lægemidler uden systemisk effekt og priktest (ALK).
Ja, du kan slå både lægemidler, naturlægemidler, stærke vitaminer, mineraler og enkelte frugtjuice op.
Naturlægemidler er en særlig gruppe lægemidler, der typisk indeholder tørrede planter eller plantedele, udtræk af planter eller andre naturligt forekommende bestanddele. Naturlægemidler er i lovgivningen defineret som "lægemidler, hvis indholdsstoffer udelukkende er naturligt forekommende stoffer i koncentrationer, der ikke er væsentligt større end dem, hvori de forekommer i naturen". Naturlægemidler skal godkendes af Lægemiddelstyrelsen inden de må sælges.
Stærke vitaminer og mineraler er en gruppe lægemidler, hvis indholdsstoffer udelukkende er vitaminer og/eller mineraler, og hvor indholdet af vitamin eller mineral er væsentligt højere end det normale døgnbehov hos voksne mennesker. Stærke vitaminer og mineraler kan kun godkendes til at forebygge og helbrede såkaldte mangeltilstande (og altså ikke til at behandle sygdomme). Stærke vitaminer og mineraler må kun sælges i Danmark, hvis de er godkendt af Lægemiddelstyrelsen.
Ja, du kan søge på så mange lægemidler/indholdsstoffer, du ønsker samtidig. Det gør du ved at bruge søgeboksen til højre på forsiden med overskriften ”Søg på flere præparater i kombination”. Her kan du tilføje flere felter med knappen nederst. Hvis du søger på kombinationer med mere end to slags lægemidler/indholdsstoffer, skal du være opmærksom på, at du ikke kun får ét resultat, men et antal 1+1 kombinationer. Et eksempel: Hvis du søger på samtidig brug af en p-pille, et blodtrykssænkende lægemiddel og et sovemiddel, får du 3 mulige resultater:
A: kombinationen af p-pille og blodtrykssænkende lægemiddel
B: kombinationen af p-pille og sovemiddel
C: kombinationen af blodtrykssænkende lægemiddel og sovemiddel
Du får de parvise kombinationer, der er videnskabeligt undersøgt.
Nej, du skal ikke angive dosis (500mg paracetamol) eller interval (2xdaglig), når du skal søge på et præparat eller indholdsstof. Det er kun selve præparatnavnet eller navnet på indholdsstoffet, du skal skrive. Vælg eventuelt bare navnet fra listen.
Det er desværre sådan, at der indtil videre kun kan søges på indholdsstof, når det gælder naturlægemidler.
Dette sker, når du søger på et kombinationspræparat. Når du søger på et kombinationspræparat, får du præsenteret et resultat for hvert af disse indholdsstoffer.
Indholdet i databasen er resultatet af grundige vurderinger af videnskabelige artikler og konklusioner fra humane forsøg. Hvis du kun får én interaktion på trods af, at du har indtastet flere præparater eller indholdsstoffer, skyldes det, at der endnu ikke er beskrevet (eller fundet) interaktioner af de andre indholdsstoffer i den videnskabelige litteratur.
På Lægemiddelstyrelsens hjemmeside, og i månedsbladet Rationel Farmakoterapi, juni 2015.
|
|
Lægemiddelstyrelsen
Axel Heides Gade 1
2300 København S
Tlf.nr 44 88 95 95
|
|
|
 |
 |
Interaktionsoplysninger
|
|
|
|
|
 |
 |
 |
1. Indholdsstof simvastatin |
 |
 |
 |
 |
 |
2. Indholdsstof amlodipin |
 |
 |
 |
 |
 |
3. Indholdsstof acetylsalicylsyre |
 |
 |
 |
 |
 |
4. Indholdsstof paracetamol |
 |
 |
 |
 |
 |
6. Indholdsstof furosemid |
 |
 |
 |
 |
 |
7. Indholdsstof bendroflumethiazid |
 |
 |
 |
 |
 |
8. Præparat: Losartan "Medical Valley" - Aktivt indholdsstof: losartan |
 |
 |
 |
 |
 |
9. Indholdsstof enalapril |
 |
 |
 |
 |
 |
10. Indholdsstof atorvastatin |
 |
 |
 |
 |
 |
11. Indholdsstof ibuprofen |
 |
 |
 |
 |
 |
12. Præparat: Citalopram "1A Farma" - Aktivt indholdsstof: citalopram |
 |
 |
 |
 |
 |
13. Indholdsstof metoprolol |
 |
 |
 |
 |
 |
14. Pantoprazol "Actavis" - (ingen præparater og/eller indholdsstoffer matchede dette søgeord!) |
 |
 |
 |
 |
 |
15. Indholdsstof omeprazol |
 |
 |
 |
 |
 |
16. Indholdsstof metformin |
 |
 |
 |
 |
 |
17. Præparat: Lansoprazol "Medical Valley" - Aktivt indholdsstof: lansoprazol |
 |
 |
 |
 |
 |
18. Oroxine - (ingen præparater og/eller indholdsstoffer matchede dette søgeord!) |
 
 |
 |
 |
Interaktionsoplysninger for acetylsalicylsyre og pantoprazol |
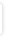 |

Kombinationen kan anvendes, men hvis patienten i forvejen har høj risiko for trombotiske events, kan intensiveret antitrombotisk behandling overvejes.
Et studie med 75 mg ASA har vist svækket effekt af ASA ved kombintionsbehandlingen, hvilket skyldes, at pantoprazol ændrer pH i ventriklen og biotilgængeligheden for ASA.
mulig
begrænset dokumenteret
acetylsalicylsyre acetylsalicylsyre protonpumpe-hæmmere esomeprazol, lansoprazol, omeprazol, pantoprazol, rabeprazol Fire studier omhandlende interaktion mellem acetylsalicylsyre og esomeprazol, lansoprazol eller flere forskellige syrepumpehæmmere viser ikke noget entydigt vedrørende evt. interaktion.
Det tyder dog på, at den antitrombotiske effekt af acetylsalicylsyre kan svækkes på grund af syrepumpehæmmernes påvirkning af pH i ventriklen og biotilgængeligheden af acetylsalicylsyre.
Litteraturgennemgang - Vis
Acetylsalicylsyre og esomeprazol/lansoprazol/omeprazol/pantoprazol Et græsk randomiseret cross-over studie, Adamopoulos AB, Sakizlis GN et al, 2009, med 24 hypertensive personer viser ingen ændret effekt af acetylsalicylsyre ("ASA", 100 mg) under samtidig behandling med lansoprazol (30 mg). Et svensk randomiseret cross-over studie, Niazi M, Andersson T et al, 2009, med 55 raske personer viser heller ingen ændret effekt med ASA (325 mg) under samtidig behandling med esomeprazol (40 mg). Et dansk case control studie, Wurtz M, Grove EL et al, 2009, med 418 personer med koronar hjertesygdom, hvoraf 54 fik diverse PPI'er (pantoprazol 54%, omeprazol 9%, esomeprazol 22%, lansoprazol 15%) viser en svækket antitrombotisk effekt af ASA (75 mg) ved samtidig behandling med syrepumpehæmmere ("PPI"'er). Det danske studie forholder sig i diskussionen til det græske studie og nævner som en forskel, at grækerne brugte en coated ASA formulering, mens det danske brugte non-coated ASA, som skulle have en større biotilgængelighed. Det svenske studie brugte non-coated ASA. En måske væsentlig forskel mellem de tre studier er, at patientgrupperne er forskellige, hvorved der kan være forskellig baseline risiko. Det svenske studie er på raske personer og med en højere dosis af ASA (325 mg). Det græske studie er på hypertonikere med mindst tre kardiovaskulære risikofaktorer ekskluderede patienter med diabetes, koronar hjertesygdom, koagulationsforstyrrelser mv. I det danske studie var der både i PPI gruppen og kontrolgruppen patienter med diabetes, tidligere AMI, fået foretaget perkutan coronar intervention og med coronar arterie bypass graft. Diabetikere er vist at reagere dårligere på ASA, og tidligere coronar arterie bypass graft er også i undersøgelser vist hos nogle patienter at medføre ændring i trombocytresponset på ASA. Mekanisme: Trods diverse CYP enzymers mulige involvering i metabolismen af hhv. ASA og PPI'er, mener de danske forfatterne ikke, at det nødvendigvis drejer sig om CYP påvirkning, men snarere PPI's påvirkning af ventrikel pH og biotilgængelighed af ASA. Et randomiseret, ikke-blindet crossoverstudie med 51 raske forsøgspersoner blev behandlet med kombinationspræparat indeholdende acetylsalicylsyre og extended-release dipyridamol 25/200 mg BID og omeprazol 80 mg SID skiftesvis steady-state og enkelt-dosis. Der sås ingen ændring i den antithrombotiske effekt ved samtidig behandling med acetylsalicylsyre og omeprazol Offman E, Schobelock MJ et al, 2013a. Årsager til, at dette studie i modsætning til det ovenfornævnte danske studie ikke viser nogen ændring, kan dels være, at forsøget blev udført på raske forsøgspersoner og dels, at acetylsalicyldosis var markant lavere i sidstbeskrevne studie.
I et stort dansk registerstudie med patienter behandlet med acetylsalicylsyre og tidligere myokardieinfarkt (n = 19.925) fandt man, at samtidig behandling med protonpumpeinhibitorer var associeret med øget risiko for kardiovaskulær død, myokardieinfarkt og apopleksi (hazard ratio = 1,46 p < 0,001). Andre syreneutraliserende lægemidler (H2-receptor-antagonister) var derimod ikke associeret med kardiovaskulære events. Charlot M, Grove EL et al, 2011
Adamopoulos AB;Sakizlis GN;Nasothimiou EG;Anastasopoulou I;Anastasakou E;Kotsi P;Karafoulidou A;Stergiou GS, J Cardiovasc Pharmacol, 2009, 54:163-168; Do proton pump inhibitors attenuate the effect of aspirin on platelet aggregation? A randomized crossover study It is common practice to coadminister proton pump inhibitors with aspirin to diminish the risk of upper gastrointestinal bleeding. This is the first study that investigated the potential impact of a proton pump inhibitor on aspirin effects on platelet aggregation. Twenty-four hypertensive subjects eligible for treatment with low-dose enteric-coated aspirin (LDECA) for primary prevention of cardiovascular disease were randomized to receive 100 mg LDECA or 100 mg LDECA plus 30 mg lansoprazole for 4 weeks. Then, participants were crossed over to the alternative regimen for another 4 weeks. Salicylic, gastrin, and pepsinogen I blood level counting were used to ensure adherence to treatment. Platelet aggregation was evaluated by light transmittance aggregometry and PFA100. The LDECA administration reduced arachidonic acid (P < 0.001), collagen (P < 0.01), and epinephrine (P < 0.001) tests. These changes paralleled an increase in collagen/epinephrine duration (P < 0.001) but not in collagen/adenosine diphosphate duration and platelet count. No significant difference was found in any of these platelets' function tests with LDECA alone versus LDECA plus lansoprazole. A significant increase in salicylic levels was observed in patients on LDECA as well as in those on LDECA plus lansoprazole, whereas gastrin and pepsinogen I levels were increased only when lansoprazole was added. These data suggest that the concomitant use of the lansoprazole at 30-mg daily does not influence the long-term effect of LDECA on platelet aggregation. Furthermore, they might imply that an interaction of LDECA with other proton pump inhibitors on platelet aggregation is unlikely  Niazi M;Andersson T;Naucler E;Sundin M;Naesdal J, Int J Clin Pharmacol Ther, 2009, 47:564-569; Evaluation of the pharmacokinetic interaction between esomeprazole (40 mg) and acetylsalicylic acid (325 mg) in healthy volunteers OBJECTIVE: To evaluate the effect of esomeprazole on the pharmacokinetics of low-dose acetylsalicylic acid (ASA) during repeated co-administration. METHODS: This was an open, randomized, 3-way crossover study in 55 healthy volunteers. Treatment periods comprised 5 days' oral esomeprazole (40 mg) or ASA (325 mg) alone, or in combination, separated by washout of >or= 13 days. The primary pharmacokinetic end points were steady-state area under the concentration-time curve (AUCtau) and observed maximum plasma concentration (Cmax) of ASA +/- esomeprazole. RESULTS: The estimates (90% confidence interval) of the geometric mean ratios for AUCtau and Cmax of ASA +/- esomeprazole were 1.04 (1.00 - 1.09) and 1.12 (1.03 - 1.22), respectively. Corresponding results for esomeprazole +/- ASA were 0.93 (0.89 - 0.98) and 0.96 (0.91 - 1.01), respectively. Administration of esomeprazole and ASA in combination was well tolerated. CONCLUSIONS: There was no pharmacokinetic interaction between esomeprazole (40 mg) and ASA (325 mg) during repeated co-administration in healthy volunteers  Offman E;Schobelock MJ;Brickl R;Vandermaelen CP;Ehrlich J;Eisert W, Am J Cardiovasc Drugs, 2013, a, 13:113-120; Pharmacokinetics and pharmacodynamics of the antiplatelet combination aspirin (Acetylsalicylic Acid) plus extended-release dipyridamole are not altered by coadministration with the potent CYP2C19 inhibitor omeprazole Background: The fixed-dose combination of aspirin (acetylsalicylic acid) 25 mg plus extended-release dipyridamole 200 mg (ASA + ER-DP) is used for long-term secondary stroke prevention in patients who have experienced non-cardioembolic stroke or transient ischemic attack. Although the theoretical risk is low that the antiplatelet activity of ASA + ER-DP will be affected by concomitant use of a proton pump inhibitor (PPI), no formal drug-drug interaction studies have been conducted. Objective: This study aimed to determine whether the PPI omeprazole influences the pharmacokinetic (PK) and pharmacodynamic (PD) behavior of ASA + ER-DP. Study Design and Setting: This was a randomized, open-label, multiple-dose, crossover, drug-drug interaction study carried out in a clinical trial unit. Participants: Sixty healthy male and female volunteers aged 18-50 years were included in the study. Intervention: Participants were randomized to one of two treatment sequences (ABCD or CDAB), each comprising four 7-day treatments with a washout of >=14 days between the second and third treatments. Treatment A = ASA + ER-DP 25 mg/200 mg (Aggrenox<sup></sup>) twice daily (BID) alone; B = ASA + ER-DP 25 mg/200 mg BID + omeprazole (Prilosec<sup></sup>) 80 mg once daily (QD) following ASA + ER-DP alone for 7 days; C = omeprazole 80 mg QD alone; D = omeprazole 80 mg QD + ASA + ER-DP 25 mg/200 mg BID following omeprazole alone for 7 days. Main Outcome Measures: The main outcome measures were systemic PK exposure to ER-DP and ASA inhibition of arachidonic acid-induced platelet aggregation. Results: Systemic exposure to ER-DP was similar with and without omeprazole, based on steady-state area under the concentration-time curve (AUC) from 0 to 12 h (AUC<sub>0-12,ss</sub>, ngh/mL) and maximum plasma concentration (C <sub>max,ss</sub>, ng/mL). For the treatment comparison D versus A, the percent mean ratios were 96.38 (90 % confidence interval [CI] 90.96-102.13) for AUC <sub>0-12,ss</sub> and 92.03 (86.95-97.40) for C<sub>max,ss</sub>. The ER-DP concentration versus time profiles were nearly superimposable. There was no effect on the PDs of the ASA component: the extent of ASA inhibition of arachidonic acid-induced platelet aggregation was almost identical with and without omeprazole, with a percent mean ratio for treatment D versus A = 99.02 (90 % CI 98.32-99.72) at 4 h after last dose. All treatments were well tolerated. Conclusion: The PK and PD behavior of ASA + ER-DP was not altered by concurrent administration of omeprazole. 2013 Springer International Publishing Switzerland  Charlot M;Grove EL;Hansen PR;Olesen JB;Ahlehoff O;Selmer C;Lindhardsen J;Madsen JK;Køber L;Torp-Pedersen C;Gislason GH, BMJ, 2011, 342:d2690; Proton pump inhibitor use and risk of adverse cardiovascular events in aspirin treated patients with first time myocardial infarction: nationwide propensity score matched study OBJECTIVE: To examine the effect of proton pump inhibitors on adverse cardiovascular events in aspirin treated patients with first time myocardial infarction. DESIGN: Retrospective nationwide propensity score matched study based on administrative data. Setting All hospitals in Denmark. PARTICIPANTS: All aspirin treated patients surviving 30 days after a first myocardial infarction from 1997 to 2006, with follow-up for one year. Patients treated with clopidogrel were excluded. MAIN OUTCOME MEASURES: The risk of the combined end point of cardiovascular death, myocardial infarction, or stroke associated with use of proton pump inhibitors was analysed using Kaplan-Meier analysis, Cox proportional hazard models, and propensity score matched Cox proportional hazard models. Results 3366 of 19,925 (16.9%) aspirin treated patients experienced recurrent myocardial infarction, stroke, or cardiovascular death. The hazard ratio for the combined end point in patients receiving proton pump inhibitors based on the time dependent Cox proportional hazard model was 1.46 (1.33 to 1.61; P<0.001) and for the propensity score matched model based on 8318 patients it was 1.61 (1.45 to 1.79; P<0.001). A sensitivity analysis showed no increase in risk related to use of H(2) receptor blockers (1.04, 0.79 to 1.38; P=0.78). Conclusion In aspirin treated patients with first time myocardial infarction, treatment with proton pump inhibitors was associated with an increased risk of adverse cardiovascular events.  Wurtz M;Grove EL;Kristensen SD;Hvas AM, Heart, 2009, 96:368-371; The Antiplatelet Effect of Aspirin is Reduced by Proton Pump Inhibitors in Patients With Coronary Artery Disease Objective: To evaluate the effect of proton pump inhibitors (PPIs) on the platelet response to aspirin in patients with coronary artery disease (CAD). Design: Case-control study. Patients: 418 stable CAD patients, 54 of whom were treated with PPIs. All patients were treated with non-enteric coated aspirin 75 mg/day and received no other antithrombotic drugs. Main outcome measures: Platelet aggregation was measured by Multiplate((R)) whole blood aggregometry induced by arachidonic acid 1.0 mmol/L and expressed as area under the aggregation curve (Aggregation Units*min). Platelet activation was assessed by soluble serum P-selectin. Compliance was confirmed by serum thromboxane B(2) levels. Results: The distribution of age, sex, body mass index, blood pressure, family history of ischaemic heart disease, smoking, diabetes, and the number of previous ischaemic events did not differ between groups. All patients were compliant with aspirin therapy according to serum thromboxane B(2) levels. Platelet aggregation (median 180 (interquartile range 119-312) vs. 152 (84-226) Aggregation Units*min, p = 0.003) and soluble serum P-selectin levels (88.5 (65.2-105.8) vs. 75.4 (60.0-91.5) ng/mL, p = 0.005) were significantly higher in patients treated with PPIs. Furthermore, these patients had significantly higher serum thromboxane B(2) levels (geometric mean 1.29 (95% confidence interval 0.96-1.72) vs. 0.92 (0.84-1.01) ng/mL, p = 0.011). Conclusions: CAD patients treated with PPIs had a reduced platelet response to aspirin in terms of increased residual platelet aggregation and activation compared with CAD patients not taking PPIs. Concomitant use of aspirin and PPIs might reduce the cardiovascular protection by aspirin 
|
 |
|
|
|
|

|