
|
Klik på et bogstav for at se de begreber, der er forklaringer til.
- ACE-hæmmere: Angiotensin Converting Enzyme hæmmere. ACE-hæmmere nedsætter aktiviteten af renin-angiotensin-aldosteron-systemet ved at hæmme omdannelsen af angiotensin I til II, hvorved universel vasodilatation uden sympatikusaktivering indtræder og medfører fald i blodtrykket. Anvendes typisk mod forhøjet blodtryk og hjerteinsufficiens.
- Antacida: Stoffer der neutraliserer syre produceret i mavesækken. Eller: Syreneutraliserende stoffer, der medfører neutralisering af mavesækkens pH.
- AUC: Area under the curve. Det grafiske areal under en plasmakoncentrations-tids-kurve for et lægemiddel. AUC bruges til at beskrive, hvordan kroppen eksponeres for et givent lægemiddel og anvendes til at estimere biotilgængeligheden og clearence.
- BID: Medicinsk forkortelse for bis in die = to gange dagligt.
- Biotilgængelighed, F: Den del af et oralt administreret lægemiddel, der i forhold til en intravenøs dosis når det systemiske kredsløb. Omfatter også den hastighed, hvormed dette sker. Biotilgængelighed omfatter både absorptionen over tarmvæggen (absorptionen sensu strictiori) og en evt. førstepassagemetabolisme.
- Bredspektret antibiotika: Antibiotika med virkning på et bredt spektrum af mikroorganismer, i modsætning til smalspektrede antibiotika, der kun er virksomme over for specifikke typer af mikroorganismer.
- Clearance (Cl): Forholdet mellem et lægemiddels (eller andet stofs) eliminationshastighed (mængde per tidsenhed) og dets koncentration i plasma (eller blod).
Clearance er konstant, dvs. koncentrations-uafhængig, for stoffer, der elimineres efter en 1. ordens-reaktion.
Clearance bestemmer sammen med fordelingsrummet halveringstiden. Clearance fra forskellige eliminationsorganer er additiv.
- Cmax: Den maksimale koncentration i plasma, der opnås efter lægemiddelindgift.
Ved i.v. indgift er Cmax lig Co, mens Cmax efter peroral indgift oftest først opnås efter 1-2 timer (tmax).
- CYP P450: Cytochrom-P450. Enzymsystem, som metaboliserer adskillige lægemidler via oxidering.
Oxidering udgør den kvantitativt dominerende eliminationsvej for lægemidler. CYP-enzymerne forekommer i særlig høj koncentration i leveren.
- Fald i clearance: Lægemidlet tager længere tid at få renset ud af kroppen.
- Halveringstid, t1/2: Den tid, det tager organismen (efter fordeling) at eliminere halvdelen af den tilbageværende mængde lægemiddel i kroppen.
Størrelsen er konstant og koncentrationsuafhængig for lægemidler med 1. ordens-elimination.
- Hepatisk: Vedr. leveren.
- Hypertension: Forhøjet blodtryk.
- Hypoglykæmi: Lavt blodsukker. Symptomer optræder ofte ved blodsukker lavere end 2,5 mmol/L.
- Hypotension: Lavt blodtryk.
- Hypothyreose: Nedsat funktion af skjoldbruskkirtlen som fører til nedsat dannelse af hormon (thyroxin) og dermed for lavt stofskifte.

- Inducerende lægemiddel: Når et lægemiddel forårsager øget omsætning af et andet lægemiddel via induktion af f.eks. CYP450.
- Induktion: Øget omsætning af et lægemiddel via induktion af f.eks. CYP450.
- INR: International normalized ratio. INR er en standardiseringsmetode til sammenligning af koagulationstider (protrombintider, PT). INR er således et mål for blodets evne til at koagulere.
INR har til formål at minimere forskellene mellem tromboplastinreagenser ved hjælp af en kalibreringsproces, hvor alle kommercielle tromboplastiner sammenlignes med et internationalt referencemateriale.
INR beregnes således: INR=((Patient PT)/(Middel normal PT))^ISI , og fortæller dermed hvor lang koagulationstiden er i forhold til den normale koagulationstid.
- ISI: International Sensitivity Index. Protrombintid målt med forskellige tromboplastiner kan ikke sammenlignes direkte med hinanden, f.eks. fordi sensitiviteten over for koagulationsfaktorer kan variere. For at få koagulationstider, der er så sammenlignelige som muligt, godkendte Verdenssundhedsorganisationen (WHO) i 1983 en standard reference-tromboplastin. Alle producenter af tromboplastin skal kalibrere deres reagens over for WHOs standard. Den fundne værdi betegnes International Sensitivity Index (ISI), og bruges til at beregne INR.
- Iskæmi: Ophævet eller nedsat blodforsyning af et væv i forhold til dets behov.
- Isoenzymer: Forskellige udtryksformer for et enzym. Opstår pga. af forskellige allelle gener. Eksempler ses inden for det lægemiddelomsættende system CYP450, hvor isoenzymer f.eks. er 2D6, 3A4 og 2C9.
- Kasuistik: I lægevidenskab en offentliggjort beskrivelse af et enkelt eller få sygdomstilfælde (casus (lat.): ”tilfælde, sag”).
- Lipidsænkende lægemidler: Lægemidler, der sænker visse af blodets fedtstoffer – kolesterolsænkende.
- Metabolisme: Metabolisme eller stofskifte er en generel betegnelse for den biokemiske omsætning af kemiske forbindelser i den levende organisme og dens celler. Bruges synonymt med biotransformation.
- P-gp: Permeability glycoprotein. P-gp er et cellemembran-protein, som er tilstede i epithelceller i bl.a. tarm, lever og nyrer, hvor det transporterer fremmede substanser fra blodet og ud i hhv. tarmen, galdegange og nyretubuli.
- Plasma: Plasma er den fraktion af blodet, der ikke indeholder celler. Plasma indeholder forskellige næringsstoffer, hormoner, antistoffer, koagulationsfaktorer og salte. 95% af plasma består af vand.
- PO: Per os. Via munden.
- PN medicinering: Pro re nata medicinering. Medicin, der gives efter behov.
- PT: Protrombintid. Tiden, det tager plasma at koagulere, efter tilsætning af tromboplastin (også kaldet tissue factor). Protrombintiden bruges til at vurdere blodets koagulationsevne, og anvendes især til monitorering af antikoagulationsbehandling.
- qd: Quaque die. Hver dag.
- QID: Quater in die. Fire gange dagligt.
- Renal: (af lat. renalis), vedr. nyrerne.
- Respirationsdepression: Respirationsdepression (også kaldet hypoventilation) er når frekvensen eller dybden af respirationen er utiltrækkelig til at opretholde den nødvendige gasudveksling i lungerne.
- Serotonergt syndrom: Et symptomkompleks, der skyldes overstimulering i centralnervesystemet med serotonergt aktive substanser. Symptomerne er muskelrykninger, skælven, kvalme, diarré, sved og forvirring.
- Serum: Plasma uden koagulationsfaktorer.
- SID: Semel in die. Én gang dagligt.
- SmPC: SmPC står for Summary of Product Characteristics, og er det engelske udtryk for produktresumé.
- TID: Ter in die. Tre gange dagligt.
- tmax: Det tidspunkt, hvor den maksimale plasmakoncentration af et lægemiddel indtræder. Des hurtigere absorptionshastighed, des mindre tmax.
- Total clearance: Summen af hepatisk og renal clearance. I hvilken grad disse fraktioner bidrager afhænger af, om lægemidlet primært udskilles renalt eller også undergår fase I (f.eks. via CYP) og fase II (f.eks. glukuronidering) biotransformation i leveren.
- UGT: Uridine 5'-diphospho-glucuronosyltransferase, eller UDP- glucuronosyltransferase. Glucuronyltransferaser er enzymer, som foretager konjugering (glucuronidering) af mange lægemidler og lægemiddelmetabolitter, hvorved de omdannes til stoffer, der er lettere at udskille.
- Vasodilatation: Udvidelse af kar.
- Vasokonstriktion: Sammentrækning af kar.
|
|
Formålet med Interaktionsdatabasen er at gøre behandlingen med lægemidler mere effektiv og sikker, og fremme kvaliteten i patientbehandlingen, herunder bidrage til rationel farmakoterapi. Det har været til hensigt at udvikle et redskab, der er let at anvende i den kliniske hverdag og, hvor der på højt fagligt niveau er skabt konsensus om rekommandationer og beskrivelser af interaktioner mellem lægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker og kasuistikker) publiceret i PubMed og Embase.
Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
|
|
Etableringen af Interaktionsdatabasen var et fælles projekt mellem Danmarks Apotekerforening, Den Almindelige Danske Lægeforening, Dansk Lægemiddel Information A/S og Institut for Rationel Farmakoterapi. En projektleder og 2 farmaceuter stod for opbygningen af databasen bistået af et fagligt videnskabeligt udvalg. Desuden har der været tilknyttet eksperter indenfor forskellige fagområder. Efter en årrække under Sundhedsstyrelsen overtog Lægemiddelstyrelsen i 2015 driften og vedligeholdelsen af databasen.
|
|
Vær opmærksom på, at alle anbefalinger på Interaktionsdatabasen.dk er vejledende.
Hjemmesiden giver desuden ikke oplysninger om bivirkninger ved hvert enkelt præparat. Her henviser vi til indlægssedlen i det enkelte præparat eller til Lægemiddelstyrelsens produktresuméer.
Der kan forekomme bivirkninger, du ikke kan finde informationer om her. Dem vil vi opfordre dig til at indberette til Lægemiddelstyrelsen. Det kan du gøre på:
|
|
I denne database er lægemiddelinteraktion defineret som en ændring i enten farmakodynamikken og/eller farmakokinetikken af et lægemiddel forårsaget af samtidig behandling med et andet lægemiddel.
Interaktionsdatabasen medtager farmakodynamiske interaktioner, der ikke er umiddelbart indlysende additive (fx med forskellig virkningsmekanisme), og som kan have væsentlig klinisk betydning.
Andre faktorer, som interagerer med eller ændrer lægemiddelvirkningen så som næringsmidler (f.eks. fødemidler og kosttilskud) og nydelsesmidler (f.eks. alkohol og tobak), er ikke medtaget. Dog er medtaget lægemiddelinteraktioner med grapefrugtjuice, tranebærjuice og visse naturlægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer medtaget.
I Interaktionsdatabasen findes fem forskellige symboler:
- Det røde symbol (tommelfingeren, der peger nedad) betyder, at den pågældende præparatkombination bør undgås. Denne anbefaling bliver givet i tilfælde hvor det vurderes, at den kliniske betydning er udtalt, og hvor dosisjustering ikke er mulig, eller hvis der er ligeværdige alternativer til et eller begge af de interagerende stoffer. Det røde symbol vælges også i tilfælde, hvor der vurderes at være ringe dokumenteret effekt af et eller begge stoffer, (hvor anvendelse derfor ikke findes strengt nødvendig), f.eks. for visse naturlægemidler.
- Det gule symbol (den løftede pegefinger) betyder, at kombinationen kan anvendes under visse forholdsregler. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er moderat til udtalt, samtidig med at den negative kliniske effekt af interaktionen kan modvirkes, enten gennem ned- eller opjustering af dosis, eller ved at forskyde indtagelsestidspunktet for det ene præparat. Anbefalingen gives også, hvis det vurderes, at kombinationen kan anvendes under forudsætning af øget opmærksomhed på effekt og/eller bivirkninger.
- Det grønne symbol (tommelfingeren, der peger opad) betyder, at kombinationen kan anvendes. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er uvæsentlig eller ikke tilstede.
- Det blå symbol (udråbstegnet) fremkommer i tilfælde, hvor der søges på et specifikt præparat eller en præparatkombination, som ikke findes beskrevet i Interaktionsdatabasen, men hvor der findes andre beskrevne interaktioner mellem stoffer i stofgruppen, som muligvis kan være relevante for søgningen.
- Det grå symbol (spørgsmålstegnet) fremkommer i tilfælde, hvor der er søgt på et præparat eller en præparatkombination, som (endnu) ikke er beskrevet i Interaktionsdatabasen, og hvor der heller ikke findes beskrivelser af andre præparatkombinationer mellem de to stofgrupper. En manglende beskrivelse er ensbetydende med, at Lægemiddelstyrelsen ikke har kendskab til videnskabelige undersøgelser, der undersøger en interaktion mellem den pågældende præparatkombination, og heller ikke til kasuistiske beskrivelser af en mulig interaktion. Der kan også være tale om en kombination, hvor der ikke kan drages konklusioner på baggrund af nuværende viden.
Opdatering af databasens faglige indhold foregår via litteratursøgninger som leveres via Det Kongelige Bibliotek. Litteratursøgningerne er struktureret efter veldefinerede søgekriterier og bliver løbende evalueret. Endvidere foretages yderligere håndsøgning i referencelister som kvalitetssikring af litteratursøgningerne.
Databasen bliver opdateret løbende.
Lægemiddelstyrelsens enhed Regulatorisk & Generel Medicin står for opdatering og vedligehold af Interaktionsdatabasens indhold.
Vedligehold og opdatering af databasen foretages af den faglige arbejdsgruppe, som består af 1 akademisk medarbejder og 2 studerende.
Arbejdsgruppen samarbejder med en deltidsansat speciallæge i klinisk farmakologi omkring den kliniske vurdering af lægemiddelinteraktionerne.
Interaktionsdatabasen er et opslagsværktøj, der beskriver evidensbaserede interaktioner, det vil sige interaktioner, der er dokumenteret ved publicerede kliniske studier og/eller kasuistikker. Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
Der inkluderes kun interaktioner fra offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer også medtaget. Det tilstræbes at databasen opdateres snarest efter publicering, men der kan forekomme forsinkelser.
Interaktionsdatabasen beskriver interaktioner for markedsførte lægemidler, naturlægemidler samt stærke vitaminer og mineraler. I interaktionsbeskrivelserne skelnes som udgangspunkt ikke mellem forskellige dispenseringsformer. For udvalgte lægemidler skelnes dog mellem dermatologiske og systemiske formuleringer. Handelsnavnene for stærke vitaminer og mineraler, naturlægemidler samt lægemidler som ikke figurerer på medicinpriser.dk (dvs. SAD præparater) kan ikke findes på interaktionsdatabasen.
Interaktionsdatabasen omhandler ikke kosttilskud, vacciner, parenteral ernæring, elektrolytvæsker, lægemidler uden systemisk effekt og priktest (ALK).
Ja, du kan slå både lægemidler, naturlægemidler, stærke vitaminer, mineraler og enkelte frugtjuice op.
Naturlægemidler er en særlig gruppe lægemidler, der typisk indeholder tørrede planter eller plantedele, udtræk af planter eller andre naturligt forekommende bestanddele. Naturlægemidler er i lovgivningen defineret som "lægemidler, hvis indholdsstoffer udelukkende er naturligt forekommende stoffer i koncentrationer, der ikke er væsentligt større end dem, hvori de forekommer i naturen". Naturlægemidler skal godkendes af Lægemiddelstyrelsen inden de må sælges.
Stærke vitaminer og mineraler er en gruppe lægemidler, hvis indholdsstoffer udelukkende er vitaminer og/eller mineraler, og hvor indholdet af vitamin eller mineral er væsentligt højere end det normale døgnbehov hos voksne mennesker. Stærke vitaminer og mineraler kan kun godkendes til at forebygge og helbrede såkaldte mangeltilstande (og altså ikke til at behandle sygdomme). Stærke vitaminer og mineraler må kun sælges i Danmark, hvis de er godkendt af Lægemiddelstyrelsen.
Ja, du kan søge på så mange lægemidler/indholdsstoffer, du ønsker samtidig. Det gør du ved at bruge søgeboksen til højre på forsiden med overskriften ”Søg på flere præparater i kombination”. Her kan du tilføje flere felter med knappen nederst. Hvis du søger på kombinationer med mere end to slags lægemidler/indholdsstoffer, skal du være opmærksom på, at du ikke kun får ét resultat, men et antal 1+1 kombinationer. Et eksempel: Hvis du søger på samtidig brug af en p-pille, et blodtrykssænkende lægemiddel og et sovemiddel, får du 3 mulige resultater:
A: kombinationen af p-pille og blodtrykssænkende lægemiddel
B: kombinationen af p-pille og sovemiddel
C: kombinationen af blodtrykssænkende lægemiddel og sovemiddel
Du får de parvise kombinationer, der er videnskabeligt undersøgt.
Nej, du skal ikke angive dosis (500mg paracetamol) eller interval (2xdaglig), når du skal søge på et præparat eller indholdsstof. Det er kun selve præparatnavnet eller navnet på indholdsstoffet, du skal skrive. Vælg eventuelt bare navnet fra listen.
Det er desværre sådan, at der indtil videre kun kan søges på indholdsstof, når det gælder naturlægemidler.
Dette sker, når du søger på et kombinationspræparat. Når du søger på et kombinationspræparat, får du præsenteret et resultat for hvert af disse indholdsstoffer.
Indholdet i databasen er resultatet af grundige vurderinger af videnskabelige artikler og konklusioner fra humane forsøg. Hvis du kun får én interaktion på trods af, at du har indtastet flere præparater eller indholdsstoffer, skyldes det, at der endnu ikke er beskrevet (eller fundet) interaktioner af de andre indholdsstoffer i den videnskabelige litteratur.
På Lægemiddelstyrelsens hjemmeside, og i månedsbladet Rationel Farmakoterapi, juni 2015.
|
|
Lægemiddelstyrelsen
Axel Heides Gade 1
2300 København S
Tlf.nr 44 88 95 95
|
|
|
 |
 |
Interaktionsoplysninger
|
|
|
|
|
 |
 |
 |
1. Præparat: Marevan - Aktivt indholdsstof: warfarin |
 
 |
 |
 |
Interaktionsoplysninger for warfarin og ampicillin |
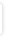 |

INR bør kontrolleres når ampicillin behandling påbegyndes og ophører. En reduktion i warfarin dosis kan være nødvendig.
En kasuistik har rapporteret om stigninger i INR og forekomst af blødning ved kombinationsbehandling med warfarin og ampicillin
moderat
ringe dokumenteret
vitamin K antagonister, perorale phenprocoumon, warfarin beta-lactam antibakterica, penicilliner amoxicillin, ampicillin, benzylpenicillin, clavulansyre, dicloxacillin, flucloxacillin, mecillinam, phenoxymethylpenicillin, piperacillin, pivampicillin, pivmecillinam, tazobactam , vaborbactam Epidemiologiske studier af coumariners interaktioner med amoxicillin+/-clavulansyre har vist divergende resultater. Et studie har vist øget risiko for overkoagulation ved co-administration af phenprocoumon og amoxicillin+/-clavulansyre, mens et andet viste øget risiko for blødninger. Enkelte tilfælde af øget INR og blødning har været beskrevet ved kombination af warfarin og amoxicillin+/-clavulansyre, mens et randomiseret studie ikke kunne påvise ændringer i INR.
Et retrospektivt studie, samt nogle kasuistikker, har vist at kombination af warfarin og amoxicillin øger INR, og derved risikoen for blødninger. De samme resultater er set for warfarin og ampicillin i nogle få kasuistikker.
Den antikoagulerende effekt af warfarin nedsættes af dicloxacillin og flucloxacillin . Mekanismen er usikker, men intereaktionen skyldes formentlig, at dicloxacillin (aktivering af pregnaneX receptor, og deraf følgende) induktion af CYP3A45 og formentlig CYP2C9, som katalyserer metabolismen af warfarin.
Der er også set interaktion mellem phenprocoumon og dicloxacillin resulterende i nedsat antikoagulerende effekt, hvorimod der er epidemiologisk evidens for, at der ikke er en interaktion mellem flucloxacillin og phenprocoumon.
Der er evidens for, at der ingen interaktion er mellem phenprocoumon og henholdsvis benzylpenicillin og phenoxymethylpenicillin.
Interaktioner som gælder for det ene coumarin forventes også at gælde for det andet.
Litteraturgennemgang - Vis
Warfarin og dicloxacillin Krstenansky PM, Jones WN et al, 1987a finder en nedsat effekt af warfarin ved kombinationsbehandling med dicloxacillin idet der ses et beskedent, men signifikant fald i prothrombintiden på 9,1% ved samtidig indgift af warfarin og dicloxacillin. Dog skal man være opmærksom på, at 2 af patienterne samtidig er i behandling med henholdsvis cimetidin og phenytoin. Mailloux AT, Gidal BE et al, 1996b foretager en retrospektiv gennemgang af 7 patienter i kombinationbehandling med warfarin og dicloxacillin og rapporterer om et gennemsnitlig fald i prothrombintid på 17%. Herudover beskrives en kasuistik med et fald i prothrombintiden, S- og R-warfarin plasmakoncentrationen på henholdsvis 17%, 25% og 20% hos en en patient i samtidig behandling med warfarin og dicloxacillin. Herudover er der 3 kasuistikker der beskriver en nedsat effekt af warfarin ved samtidig behandling med dicloxacillin herunder et tilfælde a trombose, (Lacey CS, 2004, Taylor AT, Pritchard DC et al, 1994, Halvorsen S, Husebye T et al, 1999). Et studie med 236 patienter i samtidig behandling med warfarin og dicloxacillin viste signifikante fald i INR (fra 2,59 til 1,97) ved kombinationsbehandlingen, Pottegard A, Henriksen DP et al, 2015. 61% af patienterne fik subterapeutiske INR værdier 2-4 uger efter behandling med dicloxacillin. Den foreslåede mekanisme er, at dicloxacillin fører til induktion af CYP3A4 og muligvis CYP2C9, som katylserer warfarins metabolisme. Phenprocoumon og dicloxacillin Et studie med 64 patienter i samtidig behandling med phenprocoumon og dicloxacillin viste signifikante fald i INR (fra 2,61 til 2,30) ved kombinationsbehandlingen, Pottegard A, Henriksen DP et al, 2015. 41% af patienterne fik subterapeutiske INR værdier efter behandling med dicloxacillin. Warfarin og amoxicillin Et populationsbaseret nested case kontrol fandt hos ældre i behandling med warfarin ingen signifikant forekomst af gastrointestinal blødning (Odds ratio 1.37 0.92-2.05) hos patienter som havde modtaget behandling med ampicillin eller amoxicillin, Fischer HD, Juurlink DN et al, 2010. Hos en patient (Bandrowsky T, Vorono AA et al, 1996) konstateres efter kombinationsbehandling med warfarin og amoxicillin (500 mg 3 gange daglig i 7 dage) kraftige stigninger i patientens INR og forekomst af alvorlige blødninger. En artikel omhandler to patienter, der er i behandling med warfarin for henholdsvis mitral stenose og emboli, og får administreret 3g amoxicillin profylaktisk ved tandlægebehandling. INR målt efter 5 dage var hos den ene patient steget til 6.4 efter at have ligget på 2.8-3.1 i flere år og hos den anden til 9.1 efter at have været 2.9. Warfarin behandlingen blev afbrudt hos begge, og genoptaget efter to dage hos den ene patient da INR værdierne var normale (Wood,G.D. og Deeble,T., 1993). En retrospektiv undersøgelse blev udført for at vurdere effekten af amoxicillin på international normaliseret ratio (INR) hos 96 patienter over 65 år på stabil warfarinbehandling. Studiet viste, at co-administration af amoxicilin resulterede i en betydelig stigning i INR. Denne stigning i INR førte ikke til blødninger. Ghaswalla PK, Harpe SE et al, 2012. I en kasuistik beskrives en patient, der i flere år dagligt havde taget 7,5 mg warfarin og havde en INR på 2,8. I forbindelse med tandoperation fik han udskrevet amoxicillin (500 mg, 3 gange om dagen, i 7 dage). 1 uge postoperativt var der stadig blødning fra området, men dette var ophørt efter 3 uger. INR blev målt til 5,8 efter 5 dages amoxicillinbehandling (6 dage post-operativt) og 2,0 12 dage efter ophør af amoxicillinbehandling (20 dage postoperativt). Der var ingen ændringer i patientens øvrige medicin i forbindelse med operationen. Interaktionsmekanismen menes at være, at antibiotika dels kan ændre i den tarmflora, der syntetiserer vitamin K, dels ved at inhibere CYP450-isoenzymer, der metaboliserer warfarin. Goodchild JH og Donaldson M, 2013 Warfarin og amoxicillin/clavulansyre 3 kasuistikker beskriver om markante stigining i INR og blødning efter kombination af warfarin og amoxicillin/clavulansyre, wood 1993; Kelly M, Moran J et al, 2005; Davydov L, Yermolnik M et al, 2003. I en af patienter førte blødningskomplikationerne til død, wood 1993 Et randomiseret, dobbelt-blindet, placebo-kontrolleret studie med 2-vejs overkrydsning med 12 ambulatoriske patienter, der er blevet behandlet med warfarin i mindst 1 måned og har INR = 2-3. Patienterne blev fortsat behandlet med warfarin og enten amoxiclav (500 mg amoxicillin og 62,5 mg clavulansyre) eller placebo i 7 dage. Amoxiclav modificerede ikke INR og påvirkede dermed ikke warfarins antikoagulationseffekt, (Zhang et al, 2011) Warfarin og flucloxacillin En kasuistik beskriver hos en mand med atrieflimren en nedsat effekt af warfarin med et fald i INR fra 2,9 til 1,1 4 dage efter behandling med flucloxacillin blev iværksat. Efter at behandlingen blev ændret til amoxicillin/clavulansyre steg INR igen til terapeutisk niveau, Garg A og Mohammed M, 2009. En anden kasuistik beskriver efter en 14 dages behandling med flucloxacillin 2g + phenoxymethylpenicillin 4 g daglig et tilfælde af iskæmisk apopleksi og INR på 1,4 hos 68 årig kvinde med atrieflimren i stabil warfarin behandling. 19 dage inden apopleksien var INR 3,5. CYP3A4 induktion med efterfølgende øget omsætning af den mindre potente R-warfarin blev foreslået som mekanisme, Merwick A, Hannon N et al, 2010a. En tredje kasuistik omhandler en 64-årig mand diagnosticeret med infektiøs endocarditis, som efter mitralklapudskiftning blev sat i behandling med flucloxacillin og warfarin. Trods dosisøgning af warfarin op til 25 mg/dag opnåedes ikke terapeutisk INR. Først ved ophør af flucloxacillin behandling steg INR, og warfarin dosis måtte nedsættes, Choi PY, Phillips KL et al, 2011. I et retrospektivt kohortestudie i Sverige undersøgte man hvordan behandling med flucloxacillin påvirkede INR hos patienter, der var i langvarig behandling med warfarin. Man inkluderede 5848 personer, der havde været i behandling med flucloxacillin i 10 dage og 201 patienter, der havde været i behandling i 30 dage eller mere med flucloxacillin. For gruppen, der havde været i behandling med flucloxacillin i 10 dage fandt man, at INR i gennemsnit faldt fra 2,24 til 2,20. I gruppen, der havde været i behandling med flucloxacillin i mindst 30 dage faldt INR fra 2,24 til 1,96 i gennemsnit. Endvidere fandt man i gruppen med 10-dages behandling med flucloxacillin, at andelen af patienter med subterapeutisk INR (<2) steg fra 22% i ugen før, til 35% i tredje uge efter initieringen af behandlingen. Mekanismen menes at være en induktion af CYP2C9, som følge af pregnan X-receptoraktivering Mannheimer B, Stage TB et al, 2019 Warfarin og ampicillin En 85-årig kvinde i langtids behandling med warfarin pga. dyb vene trombose, får ampicillin (250 mg 3x daglig i en uge) for en brystinfektion. Efter en uges behandling med antibiotika kollapser patienten og bragt til hospitalet med blødning oralt og rektalt + mange blå mærker. Hæmoglobin blev målt til 6.6 g/dl og INR > 10. Patienten døde 6 timer efter indlæggelse. Mekanismen er ukendt, men det formodes at ampicillin fremmer effekten af warfarin, selvom dette dog er sjældent (Wood,G.D. og Deeble,T., 1993). Phenprocoumon og amoxicillin+/-clavulansyre Et populationbaseret kohort studie fandt at risikoen for overkoagulation (INR>6) var forøget 5-10 gange hos patienter i phenprocoumon eller acenocoumarol behandling som samtidig havde været i behandling med amoxicillin+/-clavulansyre, Visser LE, Penning-van Beest FJ et al, 2004. Den samme forskninggruppe fandt i et kohort studie at for patienter i phenprocoumon eller acenocoumarol behandling var risikoen for at blive indlagt som følge af blødning 3-4 gange forøget ved samtidig behandling med amoxicillin+/-clavulansyre, Penning-Van-Beest FJA, Koerselman J et al, 2008. Phenprocoumon og benzylpenicillin I et kohort studie med patienter i phenprocoumon eller acenocoumarol behandling var risikoen for at blive indlagt som følge af blødning ikke signifikant forøget ved samtidig behandling med benzathin benzylpenicillin (relativ risiko 5.8, 95% KI 0,8- 41,5) Penning-Van-Beest FJA, Koerselman J et al, 2008. Phenprocoumon og phenoxymethylpenicillin I et kohort studie med patienter i phenprocoumon eller acenocoumarol behandling var risikoen for at blive indlagt som følge af blødning ikke signifikant forøget ved samtidig behandling med phenoxymethylpenicillin (relativ risiko 4,7, 95% KI 0,7- 33,2) Penning-Van-Beest FJA, Koerselman J et al, 2008. Phenprocoumon og flucloxacillin I et populationbaseret kohort studie hvor 25 patienter havde fået flucloxacillin samtidig med at de var i behandling med phenprocoumon eller acenocoumarol var der ingen tilfælde af overkoagulation (INR>6), Visser LE, Penning-van Beest FJ et al, 2004. I et kohort studie med patienter i phenprocoumon eller acenocoumarol behandling var risikoen for at blive indlagt som følge af blødning ikke signifikant forøget ved samtidig behandling med flucloxacillin (relativ risiko 2.2, 95% KI 0,7- 6,9), Penning-Van-Beest FJA, Koerselman J et al, 2008. Supplerende litteratur: Harder S og Thurmann P, 1996. Goodchild JH;Donaldson M, Gen Dent, 2013, 61:50-54; A clinically significant drug interaction between warfarin and amoxicillin resulting in persistent postoperative bleeding in a dental patient One of the few cases reported in the literature, this article reviews the case of a 66-year-old man who developed an elevated international normalized ratio and sustained clinically significant bleeding as a result of a drug-drug interaction between warfarin and amoxicillin. Given the popularity of these medications, it is surprising that these reports are not more commonplace, and there is a concern that the lack of reports may result in practitioners overlooking the significance of this possible complication. Although the mechanism for this interaction is not fully known, it is suspected that a decrease in vitamin K-producing gut flora, with resulting vitamin K deficiency, is the most likely contributing factor. An objective causality assessment revealed that this adverse drug event, secondary to the warfarin and amoxicillin interaction, was probable  Bandrowsky T;Vorono AA;Borris TJ;Marcantoni HW, Oral Surg Oral Med Oral Pathol Oral Radiol Endod, 1996, 82:610-612; Amoxicillin-related postextraction bleeding in an anticoagulated patient with tranexamic acid rinses This report describes a patient who had significant postoperative bleeding 4 days after undergoing surgery while using a tranexamic acid (4.8%) mouth rinse protocol for local control of hemostatis. Patients undergoing dentoalveolar surgery who are receiving chronic oral anticoagulants are treated with a tranexamic acid mouth rinse at our hospital. No systemic modification of their coagulation status is attempted. The postoperative bleeding problem that developed was determined to be caused by an antibiotic-induced vitamin K deficiency rather than a failure of the tranexamic acid protocol Pottegard A;Henriksen DP;Madsen KG;Hellfritzsch M;Damkier P;Stage TB, JAMA, 2015, 314:296-297; Change in International Normalized Ratio Among Patients Treated With Dicloxacillin and Vitamin K Antagonists Harder S;Thurmann P, Clin Pharmacokinet, 1996, 30:416-444; Clinically important drug interactions with anticoagulants. An update Coumarin derivatives combine 3 unfavorable properties which make them prone to potentially life threatening drug-drug interactions: (i) high protein binding; (ii) cytochrome P450 dependent metabolism; and (iii) a narrow therapeutic range. An entire list of drugs which are supposed to interact with coumarins (mostly with warfarin) comprises about 250 different compounds. Noteworthy are the interactions with cardiovascular or antilipidaemic drugs which are often coadministered with coumarins: amiodarone, propafenone and fibrates. Cardiovascular drugs which are obviously devoid or proven to be devoid of an interaction are angiotensin converting enzyme (ACE) inhibitors, calcium antagonists, beta-blockers and cardiac glycosides. There are several other drugs which enhance the hypoprothrombinaemic response to coumarins by various mechanisms: inhibitors of the elimination of the eutomer S-(-)-warfarin (e.g. miconazole, phenylbutazone), combined with protein binding displacement (e.g., sulfinpyrazone, phenylbutazone), synergistic hypoprothrombinaemia (e.g. cefazoline). Furthermore, bleeding complications may occur with drugs affecting platelet function [aspirin (acetylsalicylic acid) and several nonsteroidal anti- inflammatories (NSAIDs)]. Strong inducers of coumarin metabolism are rifampicin (rifampin) and carbamazepine. Biphasic interactions may occur where a drug first enhances the hypoprothrombinaemic response to a coumarin but has a sustained inducing effect on coumarin metabolism (e.g. phenytoin or sulfinpyrazone). The complex response of coumarins to concomitant drug therapy makes it difficult to predict the occurrence and degree of a deterioration of anticoagulant control in individual patients. For clinical practice, it seems advisable that one should monitor for changes in prothrombin time when adding or deleting any newly approved drug or any drug suspected (e.g. on the basis of this review) to cause an interaction to patients on coumarin therapy. The onset of the adverse prothrombin time response might be from between 1 to 2 days up to 3 weeks (in case of phenprocoumon) after starting a concomitant drug regimen. With amiodarone, an adverse prothrombin time response might occur up to 2 months after initiating therapy. For heparins, only a drug interaction with aspirin or nitroglycerin seems clinically relevant due to the possibility of coadministration during acute cardiac events. Both drugs are shown to enhance the activated partial thromboplastin time response to heparin  Taylor AT;Pritchard DC;Goldstein AO;Fletcher JL, J Fam Pract, 1994, 39:182-185; Continuation of warfarin-nafcillin interaction during dicloxacillin therapy Interactions between warfarin and penicillins have been infrequently reported. A case report of a single patient who experienced the effects of a warfarin-nafcillin interaction as well as a warfarin-dicloxacillin interaction is presented. Clinical effects of this interaction were documented primarily through changes in prothrombin time (PT) and the need for higher warfarin dosing. While the patient received nafcillin, warfarin doses were increased to as much as 4.5 times the previous amounts needed to provide adequate anticoagulation. During dicloxacillin therapy, warfarin doses were gradually decreased, but stabilized to a maintenance dose higher than the patient's pre-nafcillin dose. The dicloxacillin-warfarin interaction appears similar to that noted during nafcillin-warfarin combination Garg A;Mohammed M, Ann Pharmacother, 2009, 43:1374-1375; Decreased INR response secondary to warfarin-flucloxacillin interaction Krstenansky PM;Jones WN;Garewal HS, Clin Pharm, 1987, a, 6:804-806; Effect of dicloxacillin sodium on the hypoprothrombinemic response to warfarin sodium Prospektiv undersøgelse omhandlende 7 mandlige patienter som har været i warfarin behandling i minimum 4 måneder. Der sås et signifikant fald i PT på 9,1 % (svarende til 1,9 sekunder) ved indgift af dicloxacillin i ikke-infektiøse patienter på langtids antikoagulansbehandling. Hos en enkelt af patienterne sås et fald i PT på 24%. Kelly M;Moran J;Byrne S, Am J Geriatr Pharmacother , 2005, 3:266-269; Formation of rectus sheath hematoma with antibiotic use and warfarin therapy: a case report INTRODUCTION: This case is reported to inform physicians of a case of amoxicillin/clavulanate potassium use in a patient taking warfarin and the subsequent alteration (prolongation) in the international normalized ratio (INR) that resulted in the formation of a rectus sheath hematoma (RSH). CASE SUMMARY: A 75-year-old man receiving long-term warfarin therapy developed a lower respiratory tract infection with paroxysmal coughing that was treated with oral amoxicillin 250 mg/clavulanate potassium 125 mg TID for 7 days. In the 3 days after completing antibiotic treatment, he developed increasingly severe lower abdominal pain that was clinically diagnosed as RSH. The patient was admitted to the local hospital for confirmation of the diagnosis and appropriate management. Before this episode, his INR was consistently within therapeutic range (2-3); on admission it had risen to 5.7. His condition was managed conservatively, and he was discharged home 6 days postadmission. DISCUSSION: This case is reported to highlight the potential interaction between warfarin and amoxicillin/clavulanate potassium and subsequent RSH formation. The potential mechanism of the interaction between amoxicillin/clavulanate potassium and warfarin may be either pharmacokinetic (via metabolism in the cytochrome P4S0 system and preferential metabolism of clavulanate potassium in the liver) or pharmacodynamic (via interference with the production of vitamin K-dependent clotting factors II, VI, IX, and X). CONCLUSION: This case of RSH in an elderly patient receiving long-term stable warfarin anticoagulation is probably associated with amoxicillin/clavulanate potassium use and paroxysmal coughing  Fischer HD;Juurlink DN;Mamdani MM;Kopp A;Laupacis A, Arch Intern Med, 2010, 170:617-621; Hemorrhage during warfarin therapy associated with cotrimoxazole and other urinary tract anti-infective agents: a population-based study BACKGROUND: Some antibiotic agents, including cotrimoxazole, inhibit the metabolism of warfarin sodium and possibly increase the risk of hemorrhage. We examined the risk of upper gastrointestinal (UGI) tract hemorrhage in older patients receiving warfarin in combination with antibiotics commonly used to treat urinary tract infection, with a focus on cotrimoxazole. METHODS: This population-based, nested case-control study using health care databases in Ontario, Canada, between April 1, 1997, and March 31, 2007, identified residents 66 years or older who were continuously treated with warfarin. Cases were hospitalized with UGI tract hemorrhage. For each case, we selected up to 10 age- and sex-matched control subjects. We calculated adjusted odds ratios (aORs) for exposure to cotrimoxazole, amoxicillin trihydrate, ampicillin trihydrate, ciprofloxacin hydrochloride, nitrofurantoin, and norfloxacin within 14 days before the UGI tract hemorrhage. RESULTS: We identified 134 637 patients receiving warfarin, of whom 2151 cases were hospitalized for UGI tract hemorrhage. Cases were almost 4 times more likely than controls to have recently received cotrimoxazole (aOR, 3.84; 95% confidence interval [CI], 2.33-6.33). Treatment with ciprofloxacin was also associated with increased risk (aOR, 1.94; 95% CI, 1.28-2.95), but no significant association was observed with amoxicillin or ampicillin (1.37; 0.92-2.05), nitrofurantoin (1.40; 0.71-2.75), or norfloxacin (0.38; 0.12-1.26). Compared with amoxicillin or ampicillin, cotrimoxazole prescription was associated with an almost 3-fold risk (ratio of ORs, 2.80; 95% CI, 1.48-5.32). CONCLUSIONS: Among older patients receiving warfarin, cotrimoxazole is associated with a significantly higher risk of UGI tract hemorrhage than other commonly used antibiotics. Whenever possible, clinicians should prescribe alternative antibiotics in patients receiving warfarin  Choi PY;Phillips KL;Rae I, Med J Aust, 2011, 194:613; High-dose intravenous flucloxacillin may affect warfarin therapy Lacey CS, Ann Pharmacother, 2004, 38:898; Interaction of dicloxacillin with warfarin Visser LE;Penning-van Beest FJ;Wilson JH;Vulto AG;Kasbergen AA;de Smet PA;Hofman A;Stricker BH, Br J Clin Pharmacol, 2004, 57:522-524; Overanticoagulation associated with combined use of lactulose and coumarin anticoagulants Some medical textbooks on drug interactions take note of the potential interaction between laxatives and coumarin anticoagulants, but epidemiological evidence that this interaction is of practical importance is lacking. We conducted a follow-up study in a large population-based cohort to investigate which laxatives are associated with overanticoagulation during therapy with coumarins. Of the 1124 patients in the cohort, 351 developed an International Normalized Ratio > or = 6.0. The only laxative with a moderate but significantly increased relative risk of overanticoagulation was lactulose (relative risk 3.4, 95% confidence interval 2.2, 5.3). In view of the widespread use of lactulose, especially among the elderly, awareness of this potential drug interaction is required Mailloux AT;Gidal BE;Sorkness CA, Ann Pharmacother, 1996, b, 30:1402-1407; Potential interaction between warfarin and dicloxacillin OBJECTIVE: To report a case and retrospective review of seven patients who experienced a decrease in prothrombin time during concomitant administration of warfarin and dicloxacillin. CASE SUMMARY: A 41-year- old man receiving warfarin 22 mg/wk with a final baseline prothrombin time (PT) of 20.7 sec was prescribed dicloxacillin 500 mg qid for 10 days. Plasma collected for PT determinations was also used to measure trough warfarin R- and S- enantiomer concentrations. The PT and S- and R-warfarin concentrations decreased 17%, 25%, and 20%, respectively, on day 5 after initiation of dicloxacillin. For the retrospective review, the mean PT decreased 17.0% (range 10.5-25.9%) as soon as 4 days after the initiation of dicloxacillin. DISCUSSION: Our observations, which are consistent with those of two previously published reports, suggest a close temporal relationship between the administration of dicloxacillin and a decreased anticoagulant effect of warfarin. Limited data from our patient further suggest that this may result from declines in systemic warfarin concentrations. The time course of the fall of PTs appears to occur within 4-5 days; return of the PT to baseline after dicloxacillin administration is stopped appears to take up to 3 weeks. Until further controlled studies are conducted to confirm this interaction, clinicians should be aware that patients may be at risk for a decreased anticoagulant effect of warfarin when dicloxacillin is given concomitantly. CONCLUSIONS: Careful monitoring of international normalized ratios and titration of the warfarin dosage is recommended on initiation and for 3 weeks after discontinuation of dicloxacillin in patients receiving warfarin  Halvorsen S;Husebye T;Arnesen H, Scand Cardiovasc J , 1999, 33:366-368; Prosthetic heart valve thrombosis during dicloxacillin therapy A 76-year-old woman receiving warfarin after aortic valve replacement experienced prosthetic valve thrombosis during dicloxacillin therapy. Successful thrombolysis was achieved with tissue plasminogen activator. The international normalized ratio (INR) on admission was reduced to 1.4 and an increased warfarin dosage was required for three weeks following discontinuation of dicloxacillin treatment in order to maintain therapeutic INRs. Careful monitoring of INRs and titration of the warfarin dosage is recommended when dicloxacillin is prescribed to patients receiving warfarin Penning-Van-Beest FJA;Koerselman J;Herings RMC, J Thromb Haemost, 2008, 6:284-290; Risk of major bleeding during concomitant use of antibiotic drugs and coumarin anticoagulants Background: Coumarin anticoagulants are prone to drug-drug interactions. For example, antibiotic drugs may enhance the anticoagulant effect of coumarins. However, whether such interactions are associated with an increased risk of bleeding, and if so, how frequently this occurs remains unknown. Objective: To assess the risk of major bleeding associated with the concomitant use of antibiotic drugs and coumarin anticoagulant therapy. Methods: We analyzed a retrospective cohort study including all users of acenocoumarol or phenprocoumon in the PHARMO Record Linkage System (age range: 40-80 years). All patients were followed up until end of last coumarin treatment, hospitalization for bleeding, death, or end of study period. For each patient, the number of days on either coumarins alone, or on coumarins in combination with antibiotic drugs was determined. From these data, the relative risks of major bleeding were calculated. Results: A total of 52102 users of acenocoumarol and 7885 users of phenprocoumon met the inclusion criteria of our study cohort and contributed 139159 person-years of follow-up. During follow-up, 838 patients (1.4%) were hospitalized for a bleeding while taking coumarins. Of the 62 different antibiotics taken by study members, 19 were associated with a bleeding episode. Of these, 10 were associated with a statistically significant increased bleeding risk. The relative risk of bleeding was three to five for doxycycline, amoxicillin, amoxicillin/ clavulanic acid, ciprofloxacin, cotrimoxazole, azithromycin and pheneticillin, nine for tetracycline and 43 for cefradine and neomycin. Conclusion: Based on relative risks and incidence of use, amoxicillin (alone or with clavulanic acid) and doxycycline are the main antibiotic drugs associated with major bleeding when used in combination with coumarin. copyright 2007 International Society on Thrombosis and Haemostasis  Mannheimer B;Stage TB;Pottegard A;Lindh JD, Tomt indhold, 2019, 19:2019; The Effect of Flucloxacillin on Warfarin Anticoagulation: A Swedish Register-Based Nationwide Cohort Study Background Data indicate that codispensing flucloxacillin to patients already on warfarin may result in decreased warfarin efficacy. Objectives This article investigates the effect of flucloxacillin on warfarin anticoagulation. Patients and Methods In a retrospective cohort study of warfarin users, using three nationwide registers we included 5,848 patients receiving 10 days flucloxacillin treatment and 201 with >=30 days treatment. To assess the potential for confounding by indication, we also identified 21,430 individuals initiating phenoxymethylpenicillin. International normalized ratio (INR) values and warfarin doses were calculated day-by-day and proportion of patients with a subtherapeutic INR week-by-week during cotreatment. Results Following initiation of flucloxacillin with a planned treatment duration of 10 days and >=30 days, the mean INR decreased from 2.36 (95% confidence interval [CI] 2.34; 2.37) to 2.20 (95% CI 2.19; 2.21) and from 2.24 (95% CI 2.16; 2.32) to 1.96 (95% CI 1.89; 2.02), respectively. Consequently, for individuals with 10 days treatment the proportion of patients with a subtherapeutic INR of < 2 increased from 22% in the week preceding flucloxacillin initiation to 35% in the third week after initiation of flucloxacillin. In patients with 30 days treatment, the proportion increased from 34 to 63% by week 6. In individuals initiating phenoxymethylpenicillin, INR levels did not decrease. Conclusion One in three patients with 10 days flucloxacillin and almost two in three patients initiating long-term treatment, was exposed to a subsequent subtherapeutic anticoagulant effect. To avoid unnecessary thromboembolic complications, the initiation of flucloxacillin should be accompanied by closer INR monitoring which may be especially important among individuals with lengthy treatments.Copyright © 2019 Georg Thieme Verlag KG Stuttgart - New York  Davydov L;Yermolnik M;Cuni LJ, Ann Pharmacother, 2003, 37:367-370; Warfarin and amoxicillin/clavulanate drug interaction OBJECTIVE: To report a case of warfarin-amoxicillin/clavulanate potassium (AM/CL) interaction resulting in an elevated international normalized ratio (INR) and hematuria. CASE SUMMARY: A 58-year-old Hawaiian/Asian/European woman developed an elevated INR and microscopic hematuria as a result of a drug-drug interaction between warfarin and AM/CL. DISCUSSION: Our report of an increased INR with bleeding complications as a result of an interaction between warfarin and AM/CL is consistent with those in the literature. Although the mechanism for this interaction is not fully known, it is suspected that a decrease in vitamin K-producing gut flora with resulting vitamin K deficiency would be the most likely contributing factor. An objective causality assessment revealed that this adverse drug event as a result of the warfarin and AM/CL interaction was possible. CONCLUSIONS: An increased INR secondary to warfarin interactions with various antibacterial agents is a known phenomenon. An increased awareness of warfarin-AM/CL interaction and appropriate monitoring are essential to control the INR levels and prevent bleeding complications  Ghaswalla PK;Harpe SE;Tassone D;Slattum PW, Am J Geriatr Pharmacother , 2012, 10:352-360; Warfarin-antibiotic interactions in older adults of an outpatient anticoagulation clinic BACKGROUND: Several classes of drugs, such as antibiotics, may interact with warfarin to cause an increase in warfarins anticoagulant activity and the clinical relevance of warfarin-antibiotic interactions in older adults is not clear. OBJECTIVE: The aim of this study was to determine the effect of oral antibiotics, such as amoxicillin, azithromycin, cephalexin, ciprofloxacin, levofloxacin, and moxifloxacin, on the international normalized ratio (INR) in patients >/=65 years on stable warfarin therapy. The secondary objective was to compare the effect of warfarin-antibiotic interactions on outcomes of overanticoagulation. METHODS: Data for this retrospective cohort study were collected through a medical record review of patients in an outpatient anticoagulation clinic of a Veterans Affairs medical center. Patients aged >/=65 years on stable warfarin therapy and with at least 1 prescription of an oral antibiotic of interest during the period from January 1, 2003 to March 1, 2011 were included. A mixed-effects repeated-measures ANOVA model was used to determine the effect of antibiotics on the mean change in patients' INR. The Fisher exact test was used to determine the association between the antibiotics and secondary outcomes of overanticoagulation, using cephalexin as the control. Statistical significance was defined as a P value <0.05. RESULTS: A total of 205 patients had 364 prescriptions for warfarin and antibiotics concomitantly, and there was a significant interaction between antibiotic and time (F(15, 358) = 1.9; P = 0.0221). Antibiotics with a significant increase in INR were amoxicillin (P = 0.0019), azithromycin (P < 0.0001), ciprofloxacin (P = 0.002), levofloxacin (P < 0.0001) and moxifloxacin (P < 0.0001). There was a significant association between type of antibiotic and secondary outcomes of overanticoagulation. CONCLUSIONS: In older patients on stable warfarin therapy, antibiotics may lead to an increase in INR. However, this may not result in clinically significant outcomes of bleeding or hospitalization, suggesting that antibiotics may be prescribed for older adults taking warfarin as long as their INR is being routinely monitored  Merwick A;Hannon N;Kelly PJ;O'Rourke K, Eur J Clin Pharmacol, 2010, a, 66:643-644; Warfarin-flucloxacillin interaction presenting as cardioembolic ischemic stroke 
|
 |
|
|
|
|

|