
|
Klik på et bogstav for at se de begreber, der er forklaringer til.
- ACE-hæmmere: Angiotensin Converting Enzyme hæmmere. ACE-hæmmere nedsætter aktiviteten af renin-angiotensin-aldosteron-systemet ved at hæmme omdannelsen af angiotensin I til II, hvorved universel vasodilatation uden sympatikusaktivering indtræder og medfører fald i blodtrykket. Anvendes typisk mod forhøjet blodtryk og hjerteinsufficiens.
- Antacida: Stoffer der neutraliserer syre produceret i mavesækken. Eller: Syreneutraliserende stoffer, der medfører neutralisering af mavesækkens pH.
- AUC: Area under the curve. Det grafiske areal under en plasmakoncentrations-tids-kurve for et lægemiddel. AUC bruges til at beskrive, hvordan kroppen eksponeres for et givent lægemiddel og anvendes til at estimere biotilgængeligheden og clearence.
- BID: Medicinsk forkortelse for bis in die = to gange dagligt.
- Biotilgængelighed, F: Den del af et oralt administreret lægemiddel, der i forhold til en intravenøs dosis når det systemiske kredsløb. Omfatter også den hastighed, hvormed dette sker. Biotilgængelighed omfatter både absorptionen over tarmvæggen (absorptionen sensu strictiori) og en evt. førstepassagemetabolisme.
- Bredspektret antibiotika: Antibiotika med virkning på et bredt spektrum af mikroorganismer, i modsætning til smalspektrede antibiotika, der kun er virksomme over for specifikke typer af mikroorganismer.
- Clearance (Cl): Forholdet mellem et lægemiddels (eller andet stofs) eliminationshastighed (mængde per tidsenhed) og dets koncentration i plasma (eller blod).
Clearance er konstant, dvs. koncentrations-uafhængig, for stoffer, der elimineres efter en 1. ordens-reaktion.
Clearance bestemmer sammen med fordelingsrummet halveringstiden. Clearance fra forskellige eliminationsorganer er additiv.
- Cmax: Den maksimale koncentration i plasma, der opnås efter lægemiddelindgift.
Ved i.v. indgift er Cmax lig Co, mens Cmax efter peroral indgift oftest først opnås efter 1-2 timer (tmax).
- CYP P450: Cytochrom-P450. Enzymsystem, som metaboliserer adskillige lægemidler via oxidering.
Oxidering udgør den kvantitativt dominerende eliminationsvej for lægemidler. CYP-enzymerne forekommer i særlig høj koncentration i leveren.
- Fald i clearance: Lægemidlet tager længere tid at få renset ud af kroppen.
- Halveringstid, t1/2: Den tid, det tager organismen (efter fordeling) at eliminere halvdelen af den tilbageværende mængde lægemiddel i kroppen.
Størrelsen er konstant og koncentrationsuafhængig for lægemidler med 1. ordens-elimination.
- Hepatisk: Vedr. leveren.
- Hypertension: Forhøjet blodtryk.
- Hypoglykæmi: Lavt blodsukker. Symptomer optræder ofte ved blodsukker lavere end 2,5 mmol/L.
- Hypotension: Lavt blodtryk.
- Hypothyreose: Nedsat funktion af skjoldbruskkirtlen som fører til nedsat dannelse af hormon (thyroxin) og dermed for lavt stofskifte.

- Inducerende lægemiddel: Når et lægemiddel forårsager øget omsætning af et andet lægemiddel via induktion af f.eks. CYP450.
- Induktion: Øget omsætning af et lægemiddel via induktion af f.eks. CYP450.
- INR: International normalized ratio. INR er en standardiseringsmetode til sammenligning af koagulationstider (protrombintider, PT). INR er således et mål for blodets evne til at koagulere.
INR har til formål at minimere forskellene mellem tromboplastinreagenser ved hjælp af en kalibreringsproces, hvor alle kommercielle tromboplastiner sammenlignes med et internationalt referencemateriale.
INR beregnes således: INR=((Patient PT)/(Middel normal PT))^ISI , og fortæller dermed hvor lang koagulationstiden er i forhold til den normale koagulationstid.
- ISI: International Sensitivity Index. Protrombintid målt med forskellige tromboplastiner kan ikke sammenlignes direkte med hinanden, f.eks. fordi sensitiviteten over for koagulationsfaktorer kan variere. For at få koagulationstider, der er så sammenlignelige som muligt, godkendte Verdenssundhedsorganisationen (WHO) i 1983 en standard reference-tromboplastin. Alle producenter af tromboplastin skal kalibrere deres reagens over for WHOs standard. Den fundne værdi betegnes International Sensitivity Index (ISI), og bruges til at beregne INR.
- Iskæmi: Ophævet eller nedsat blodforsyning af et væv i forhold til dets behov.
- Isoenzymer: Forskellige udtryksformer for et enzym. Opstår pga. af forskellige allelle gener. Eksempler ses inden for det lægemiddelomsættende system CYP450, hvor isoenzymer f.eks. er 2D6, 3A4 og 2C9.
- Kasuistik: I lægevidenskab en offentliggjort beskrivelse af et enkelt eller få sygdomstilfælde (casus (lat.): ”tilfælde, sag”).
- Lipidsænkende lægemidler: Lægemidler, der sænker visse af blodets fedtstoffer – kolesterolsænkende.
- Metabolisme: Metabolisme eller stofskifte er en generel betegnelse for den biokemiske omsætning af kemiske forbindelser i den levende organisme og dens celler. Bruges synonymt med biotransformation.
- P-gp: Permeability glycoprotein. P-gp er et cellemembran-protein, som er tilstede i epithelceller i bl.a. tarm, lever og nyrer, hvor det transporterer fremmede substanser fra blodet og ud i hhv. tarmen, galdegange og nyretubuli.
- Plasma: Plasma er den fraktion af blodet, der ikke indeholder celler. Plasma indeholder forskellige næringsstoffer, hormoner, antistoffer, koagulationsfaktorer og salte. 95% af plasma består af vand.
- PO: Per os. Via munden.
- PN medicinering: Pro re nata medicinering. Medicin, der gives efter behov.
- PT: Protrombintid. Tiden, det tager plasma at koagulere, efter tilsætning af tromboplastin (også kaldet tissue factor). Protrombintiden bruges til at vurdere blodets koagulationsevne, og anvendes især til monitorering af antikoagulationsbehandling.
- qd: Quaque die. Hver dag.
- QID: Quater in die. Fire gange dagligt.
- Renal: (af lat. renalis), vedr. nyrerne.
- Respirationsdepression: Respirationsdepression (også kaldet hypoventilation) er når frekvensen eller dybden af respirationen er utiltrækkelig til at opretholde den nødvendige gasudveksling i lungerne.
- Serotonergt syndrom: Et symptomkompleks, der skyldes overstimulering i centralnervesystemet med serotonergt aktive substanser. Symptomerne er muskelrykninger, skælven, kvalme, diarré, sved og forvirring.
- Serum: Plasma uden koagulationsfaktorer.
- SID: Semel in die. Én gang dagligt.
- SmPC: SmPC står for Summary of Product Characteristics, og er det engelske udtryk for produktresumé.
- TID: Ter in die. Tre gange dagligt.
- tmax: Det tidspunkt, hvor den maksimale plasmakoncentration af et lægemiddel indtræder. Des hurtigere absorptionshastighed, des mindre tmax.
- Total clearance: Summen af hepatisk og renal clearance. I hvilken grad disse fraktioner bidrager afhænger af, om lægemidlet primært udskilles renalt eller også undergår fase I (f.eks. via CYP) og fase II (f.eks. glukuronidering) biotransformation i leveren.
- UGT: Uridine 5'-diphospho-glucuronosyltransferase, eller UDP- glucuronosyltransferase. Glucuronyltransferaser er enzymer, som foretager konjugering (glucuronidering) af mange lægemidler og lægemiddelmetabolitter, hvorved de omdannes til stoffer, der er lettere at udskille.
- Vasodilatation: Udvidelse af kar.
- Vasokonstriktion: Sammentrækning af kar.
|
|
Formålet med Interaktionsdatabasen er at gøre behandlingen med lægemidler mere effektiv og sikker, og fremme kvaliteten i patientbehandlingen, herunder bidrage til rationel farmakoterapi. Det har været til hensigt at udvikle et redskab, der er let at anvende i den kliniske hverdag og, hvor der på højt fagligt niveau er skabt konsensus om rekommandationer og beskrivelser af interaktioner mellem lægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker og kasuistikker) publiceret i PubMed og Embase.
Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
|
|
Etableringen af Interaktionsdatabasen var et fælles projekt mellem Danmarks Apotekerforening, Den Almindelige Danske Lægeforening, Dansk Lægemiddel Information A/S og Institut for Rationel Farmakoterapi. En projektleder og 2 farmaceuter stod for opbygningen af databasen bistået af et fagligt videnskabeligt udvalg. Desuden har der været tilknyttet eksperter indenfor forskellige fagområder. Efter en årrække under Sundhedsstyrelsen overtog Lægemiddelstyrelsen i 2015 driften og vedligeholdelsen af databasen.
|
|
Vær opmærksom på, at alle anbefalinger på Interaktionsdatabasen.dk er vejledende.
Hjemmesiden giver desuden ikke oplysninger om bivirkninger ved hvert enkelt præparat. Her henviser vi til indlægssedlen i det enkelte præparat eller til Lægemiddelstyrelsens produktresuméer.
Der kan forekomme bivirkninger, du ikke kan finde informationer om her. Dem vil vi opfordre dig til at indberette til Lægemiddelstyrelsen. Det kan du gøre på:
|
|
I denne database er lægemiddelinteraktion defineret som en ændring i enten farmakodynamikken og/eller farmakokinetikken af et lægemiddel forårsaget af samtidig behandling med et andet lægemiddel.
Interaktionsdatabasen medtager farmakodynamiske interaktioner, der ikke er umiddelbart indlysende additive (fx med forskellig virkningsmekanisme), og som kan have væsentlig klinisk betydning.
Andre faktorer, som interagerer med eller ændrer lægemiddelvirkningen så som næringsmidler (f.eks. fødemidler og kosttilskud) og nydelsesmidler (f.eks. alkohol og tobak), er ikke medtaget. Dog er medtaget lægemiddelinteraktioner med grapefrugtjuice, tranebærjuice og visse naturlægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer medtaget.
I Interaktionsdatabasen findes fem forskellige symboler:
- Det røde symbol (tommelfingeren, der peger nedad) betyder, at den pågældende præparatkombination bør undgås. Denne anbefaling bliver givet i tilfælde hvor det vurderes, at den kliniske betydning er udtalt, og hvor dosisjustering ikke er mulig, eller hvis der er ligeværdige alternativer til et eller begge af de interagerende stoffer. Det røde symbol vælges også i tilfælde, hvor der vurderes at være ringe dokumenteret effekt af et eller begge stoffer, (hvor anvendelse derfor ikke findes strengt nødvendig), f.eks. for visse naturlægemidler.
- Det gule symbol (den løftede pegefinger) betyder, at kombinationen kan anvendes under visse forholdsregler. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er moderat til udtalt, samtidig med at den negative kliniske effekt af interaktionen kan modvirkes, enten gennem ned- eller opjustering af dosis, eller ved at forskyde indtagelsestidspunktet for det ene præparat. Anbefalingen gives også, hvis det vurderes, at kombinationen kan anvendes under forudsætning af øget opmærksomhed på effekt og/eller bivirkninger.
- Det grønne symbol (tommelfingeren, der peger opad) betyder, at kombinationen kan anvendes. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er uvæsentlig eller ikke tilstede.
- Det blå symbol (udråbstegnet) fremkommer i tilfælde, hvor der søges på et specifikt præparat eller en præparatkombination, som ikke findes beskrevet i Interaktionsdatabasen, men hvor der findes andre beskrevne interaktioner mellem stoffer i stofgruppen, som muligvis kan være relevante for søgningen.
- Det grå symbol (spørgsmålstegnet) fremkommer i tilfælde, hvor der er søgt på et præparat eller en præparatkombination, som (endnu) ikke er beskrevet i Interaktionsdatabasen, og hvor der heller ikke findes beskrivelser af andre præparatkombinationer mellem de to stofgrupper. En manglende beskrivelse er ensbetydende med, at Lægemiddelstyrelsen ikke har kendskab til videnskabelige undersøgelser, der undersøger en interaktion mellem den pågældende præparatkombination, og heller ikke til kasuistiske beskrivelser af en mulig interaktion. Der kan også være tale om en kombination, hvor der ikke kan drages konklusioner på baggrund af nuværende viden.
Opdatering af databasens faglige indhold foregår via litteratursøgninger som leveres via Det Kongelige Bibliotek. Litteratursøgningerne er struktureret efter veldefinerede søgekriterier og bliver løbende evalueret. Endvidere foretages yderligere håndsøgning i referencelister som kvalitetssikring af litteratursøgningerne.
Databasen bliver opdateret løbende.
Lægemiddelstyrelsens enhed Regulatorisk & Generel Medicin står for opdatering og vedligehold af Interaktionsdatabasens indhold.
Vedligehold og opdatering af databasen foretages af den faglige arbejdsgruppe, som består af 1 akademisk medarbejder og 2 studerende.
Arbejdsgruppen samarbejder med en deltidsansat speciallæge i klinisk farmakologi omkring den kliniske vurdering af lægemiddelinteraktionerne.
Interaktionsdatabasen er et opslagsværktøj, der beskriver evidensbaserede interaktioner, det vil sige interaktioner, der er dokumenteret ved publicerede kliniske studier og/eller kasuistikker. Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
Der inkluderes kun interaktioner fra offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer også medtaget. Det tilstræbes at databasen opdateres snarest efter publicering, men der kan forekomme forsinkelser.
Interaktionsdatabasen beskriver interaktioner for markedsførte lægemidler, naturlægemidler samt stærke vitaminer og mineraler. I interaktionsbeskrivelserne skelnes som udgangspunkt ikke mellem forskellige dispenseringsformer. For udvalgte lægemidler skelnes dog mellem dermatologiske og systemiske formuleringer. Handelsnavnene for stærke vitaminer og mineraler, naturlægemidler samt lægemidler som ikke figurerer på medicinpriser.dk (dvs. SAD præparater) kan ikke findes på interaktionsdatabasen.
Interaktionsdatabasen omhandler ikke kosttilskud, vacciner, parenteral ernæring, elektrolytvæsker, lægemidler uden systemisk effekt og priktest (ALK).
Ja, du kan slå både lægemidler, naturlægemidler, stærke vitaminer, mineraler og enkelte frugtjuice op.
Naturlægemidler er en særlig gruppe lægemidler, der typisk indeholder tørrede planter eller plantedele, udtræk af planter eller andre naturligt forekommende bestanddele. Naturlægemidler er i lovgivningen defineret som "lægemidler, hvis indholdsstoffer udelukkende er naturligt forekommende stoffer i koncentrationer, der ikke er væsentligt større end dem, hvori de forekommer i naturen". Naturlægemidler skal godkendes af Lægemiddelstyrelsen inden de må sælges.
Stærke vitaminer og mineraler er en gruppe lægemidler, hvis indholdsstoffer udelukkende er vitaminer og/eller mineraler, og hvor indholdet af vitamin eller mineral er væsentligt højere end det normale døgnbehov hos voksne mennesker. Stærke vitaminer og mineraler kan kun godkendes til at forebygge og helbrede såkaldte mangeltilstande (og altså ikke til at behandle sygdomme). Stærke vitaminer og mineraler må kun sælges i Danmark, hvis de er godkendt af Lægemiddelstyrelsen.
Ja, du kan søge på så mange lægemidler/indholdsstoffer, du ønsker samtidig. Det gør du ved at bruge søgeboksen til højre på forsiden med overskriften ”Søg på flere præparater i kombination”. Her kan du tilføje flere felter med knappen nederst. Hvis du søger på kombinationer med mere end to slags lægemidler/indholdsstoffer, skal du være opmærksom på, at du ikke kun får ét resultat, men et antal 1+1 kombinationer. Et eksempel: Hvis du søger på samtidig brug af en p-pille, et blodtrykssænkende lægemiddel og et sovemiddel, får du 3 mulige resultater:
A: kombinationen af p-pille og blodtrykssænkende lægemiddel
B: kombinationen af p-pille og sovemiddel
C: kombinationen af blodtrykssænkende lægemiddel og sovemiddel
Du får de parvise kombinationer, der er videnskabeligt undersøgt.
Nej, du skal ikke angive dosis (500mg paracetamol) eller interval (2xdaglig), når du skal søge på et præparat eller indholdsstof. Det er kun selve præparatnavnet eller navnet på indholdsstoffet, du skal skrive. Vælg eventuelt bare navnet fra listen.
Det er desværre sådan, at der indtil videre kun kan søges på indholdsstof, når det gælder naturlægemidler.
Dette sker, når du søger på et kombinationspræparat. Når du søger på et kombinationspræparat, får du præsenteret et resultat for hvert af disse indholdsstoffer.
Indholdet i databasen er resultatet af grundige vurderinger af videnskabelige artikler og konklusioner fra humane forsøg. Hvis du kun får én interaktion på trods af, at du har indtastet flere præparater eller indholdsstoffer, skyldes det, at der endnu ikke er beskrevet (eller fundet) interaktioner af de andre indholdsstoffer i den videnskabelige litteratur.
På Lægemiddelstyrelsens hjemmeside, og i månedsbladet Rationel Farmakoterapi, juni 2015.
|
|
Lægemiddelstyrelsen
Axel Heides Gade 1
2300 København S
Tlf.nr 44 88 95 95
|
|
|
 |
 |
Interaktionsoplysninger
|
|
|
|
|
 |
 |
 |
1. Præparat: Marevan - Aktivt indholdsstof: warfarin |
 
 |
 |
 |
Interaktionsoplysninger for oxcarbazepin og warfarin |
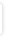 |

Der er ingen klinisk signifikant interaktion mellem warfarin og oxcarbazepin
ingen
dokumenteret
vitamin K antagonister, perorale phenprocoumon, warfarin antiepileptika, carboxamidderivater carbamazepin, eslicarbazepin, oxcarbazepin, rufinamid Der er i litteraturen ikke lokaliseret yderligere undersøgelser eller kasuistikker, som beskriver "antiepileptika, carboxamidderivater"s påvirkning af perorale vitamin K antagonister.
Carbamazepin nedsætter effekten af warfarin og phenprocoumon pga. enzyminduktion hos patienter.
Eslicarbazepin kan i mindre grad reducere plasmakoncentration af warfarin (23 %), hvilket i nogle tilfælde må kunne forventes at nedsætte den antikoagulative effekt .
Interaktionen gældende for warfarin forventes også at gælde for phenprocoumon.
Litteraturgennemgang - Vis
Warfarin og carbamazepin I et studie (Herman D, Locatelli I et al, 2006a) fik 54 patienter warfarin alene og 5 patienter fik en kombinationsbehandling af warfarin og carbamazepin. For at opnå samme plasmakoncentration skulle de patienter, der fik kombinationsbehandlingen, have en 2,3 gange højere dosis (9,0 mg/dag) af warfarin, end de patienter der fik warfarin alene (3,9 mg/dag). Samtidig sås en 10,9 gange højere koncentration af R-warfarins metabolit 10-hydroxywarfarin hos de patienter, der fik carbamazepin i behandlingen, hvilket tyder på en højere metaboliseringshastighed af R-warfarin. Virkningsmekanismen menes at være at carbamazepin inducerer CYP3A4, der metaboliserer R-warfarin. R-warfarin er ca. 5 gange mindre potent end S-warfarin, som omsættes af CYP2C9. I et studie med 2 personer i warfarinbehandling (Hansen JM, Siersboek-Nielsen K et al, 1971) blev der observeret et fald i plasma-warfarin-koncentrationen på ca. 50 % 3 uger efter opstart af carbamazepin behandling. Hos 3 andre patienter i 3 ugers carbamazepin-behandling sås efter enkelt iv. dosis warfarin et kraftigt, signifikant fald i warfarins halveringstid fra henholdsvis 92 til 38 timer og fra 75 til 30 timer hos to af forsøgspersonerne. Hos den tredje forsøgsperson sås et mere beskedent fald fra 52 til 48 timer, der ikke var statistisk signifikant. . En patient i kombinationsbehandling med warfarin og carbamazepin fik udbredt ecchymosis og en prothrombintid på 70 s en uge efter carbamazepin behandling blev seponeret. Patienten blev restabliseret på ca. den halve dosis warfarin, Denbow CE og Fraser HS, 1990. Derudover er der lokaliseret 3 kasuistikker (Ross JR og Beeley L 1980; Kendall AG og Boivin M 1981; Parrish-II RH, Pazdur DE et al, 2006) omhandlende en mulig interaktion mellem warfarin og carbamazepin hos patienter i kombinationsbehandling med warfarin og carbamazepin. I et retrospektivt kohortestudie sammenlignede man warfarindosis hos 166 patienter 2 uger før og 10-13 uger efter initiering af co-administration af carbamazepin. Her fandt man warfarindosis var 49% (95%CI 43%-56%) højere ved co-administration af carbamazepin. Hos 59% af patienterne var warfarindosis steget med mere end 50%, og hos 17% var den steget med over 100%. INR var hos 79% af patienterne faldet til sub-terapeutisk niveau ved 5. uge af co-administrationen. Mannheimer B, Andersson ML et al, 2016 Mekanisme: En induktion af CYP3A4 som metaboliserer R-warfarin i leveren. Phenprocoumon og carbamazepin Hos en patient i behandling med phenprocoumon blev der 3 uger efter at carbamazepins behandling blev begyndt (Schlienger R, Kurmann M et al, 2000) observeret en markant nedsættelse af den antikoagulerende effekt sandsynligvis pga. øget omsætning phenprocoumon i leveren som følge af induktion af CYP3A4. Efter seponering af carbamazepin steg den antikoagulerende effekt til det normale niveau. En yngre mand, som udviklede epilesi efter apopleksi, blev sat i behandling med carbamazepin efterfulgt af phenprocoumon 6 dage senere. Et høj dosis phenprocoumon var nødvendig (8 mg). Efter carbamazepin blev seponeret blev phenprocoumon dosis reduceret til 1,5 mg, Bottcher T, Buchmann J et al, 1997 Warfarin - Oxcarbazepin I et studie med 7 raske frivillige i steady-state med warfarin var der ingen signifikant forskel i prothrombintiden (PT) før og efter enkeltdosis oxcarbazepin (600 mg) og før og efter multiple doser oxcarbazepin (450 mg daglig i en uge), Krämer G, Tettenborn B et al 1992. PMID: 1464277. En kasuistik beskriver en 16-årig dreng i behandling med warfarin og oxcarbazepin, hvor INR værdier begyndte at falde 6 måneder efter oxcarbazepin behandling blev opstartet fra 2-3 til 1,23 efter 12 måneder. INR steg ikke efter at oxcarbazepin blev seponeret. Patienten havde CYP2C9*2 og VKORC1 genotyper, hvilket begge er forhold som nedsætter omsætningen af warfarin. Det blev foreslået at oxcarbazepin inducerede warfarin-resistens omend mekanismen var uklar, Nevruz O, Baysan O et al 2009 PMID: 19666450. Warfarin - Eslicarbazepin Et farmakokinetisk studie med 15 friviilige (Vaz-da-Silva M, Almeida L,et al 20171423) fandt ved samtidig adminstration af 1200 mg eslicarbazepin og warfarin et 19 % fald i S- warfarin Cmax og et 23 % fald i AUC. Der var ingen effekt på R-warfarin og kun minimal effekt på INR (4 % fald). Supplerende litteratur Harder S og Thurmann P, 1996; Spina E, Pisani F et al, 1996. Hansen JM;Siersboek-Nielsen K;Skovsted L, Clin Pharmacol Ther, 1971, a, 12:539-543; Carbamazepine-induced acceleration of diphenylhydantoin and warfarin metabolism in man Diphenylhydantoin half-life was determined in 5 patients before and during treatment with carbamazepine. It caused a significant decrease in the diphenylhydantoin half-life from 10,6 hours to 6,4 hours. Seven patients who for a period had been give diphenylhydantoin levels in 3 of the patients. Alterations in warfarin half-life, serum warfarin and plasma prothrombin proconverting concentration during carbamazepine treatment were compatible with a stimulation of warfarin metabolism. The effect of carbamazepine on diphenylhydantoin and warfarin metabolism is probably explained by an induction of the drug-metabolizing enzyme system in the liver. Harder S;Thurmann P, Clin Pharmacokinet, 1996, 30:416-444; Clinically important drug interactions with anticoagulants. An update Coumarin derivatives combine 3 unfavorable properties which make them prone to potentially life threatening drug-drug interactions: (i) high protein binding; (ii) cytochrome P450 dependent metabolism; and (iii) a narrow therapeutic range. An entire list of drugs which are supposed to interact with coumarins (mostly with warfarin) comprises about 250 different compounds. Noteworthy are the interactions with cardiovascular or antilipidaemic drugs which are often coadministered with coumarins: amiodarone, propafenone and fibrates. Cardiovascular drugs which are obviously devoid or proven to be devoid of an interaction are angiotensin converting enzyme (ACE) inhibitors, calcium antagonists, beta-blockers and cardiac glycosides. There are several other drugs which enhance the hypoprothrombinaemic response to coumarins by various mechanisms: inhibitors of the elimination of the eutomer S-(-)-warfarin (e.g. miconazole, phenylbutazone), combined with protein binding displacement (e.g., sulfinpyrazone, phenylbutazone), synergistic hypoprothrombinaemia (e.g. cefazoline). Furthermore, bleeding complications may occur with drugs affecting platelet function [aspirin (acetylsalicylic acid) and several nonsteroidal anti- inflammatories (NSAIDs)]. Strong inducers of coumarin metabolism are rifampicin (rifampin) and carbamazepine. Biphasic interactions may occur where a drug first enhances the hypoprothrombinaemic response to a coumarin but has a sustained inducing effect on coumarin metabolism (e.g. phenytoin or sulfinpyrazone). The complex response of coumarins to concomitant drug therapy makes it difficult to predict the occurrence and degree of a deterioration of anticoagulant control in individual patients. For clinical practice, it seems advisable that one should monitor for changes in prothrombin time when adding or deleting any newly approved drug or any drug suspected (e.g. on the basis of this review) to cause an interaction to patients on coumarin therapy. The onset of the adverse prothrombin time response might be from between 1 to 2 days up to 3 weeks (in case of phenprocoumon) after starting a concomitant drug regimen. With amiodarone, an adverse prothrombin time response might occur up to 2 months after initiating therapy. For heparins, only a drug interaction with aspirin or nitroglycerin seems clinically relevant due to the possibility of coadministration during acute cardiac events. Both drugs are shown to enhance the activated partial thromboplastin time response to heparin  Denbow CE;Fraser HS, South Med J, 1990, 83:981; Clinically significant hemorrhage due to warfarin-carbamazepine interaction A 61-year-old woman receiving warfarin for postoperative atrial fibrillation and carbamazepine for a peripheral neuropathy had extreme elevation of prothrombin time associated with clinically significant hemorrhage when the carbamazepine therapy was discontinued. The mechanism of this significant drug interaction involves the withdrawal of carbamazepine-induced enhancement of hepatic warfarin breakdown with resultant delay of warfarin excretion and excessive hypoprothrombinemia. The clinically significant hemorrhage associated with warfarin-carbamazepine interaction is an indication for caution when these two agents are prescribed concomitantly Spina E;Pisani F;Perucca E, Clin Pharmacokinet, 1996, 31:198-214; Clinically significant pharmacokinetic drug interactions with carbamazepine. An update Carbamazepine is one of the most commonly prescribed antiepileptic drugs and is also used in the treatment of trigeminal neuralgia and psychiatric disorders, particularly bipolar depression. Because of its widespread and long term use, carbamazepine is frequently prescribed in combination with other drugs, leading to the possibility of drug interactions. The most important interactions affecting carbamazepine pharmacokinetics are those resulting in induction or inhibition of its metabolism. Phenytoin, phenobarbital (phenobarbitone) and primidone accelerate the elimination of carbamazepine, probably by stimulating cytochrome P450 (CYP) 3A4, and reduce plasma carbamazepine concentrations to a clinically important extent. Inhibition of carbamazepine metabolism and elevation of plasma carbamazepine to potentially toxic concentrations can be caused by stiripentol, remacemide, acetazolamide, macrolide antibiotics, isoniazid, metronidazole, certain antidepressants, verapamil, diltiazem, cimetidine, danazol and (dextropropoxyphene) propoxyphene. In other cases, toxic symptoms may result from elevated plasma concentrations of the active metabolite carbamazepine-10,11-epoxide, due to the inhibition of epoxide hydrolase by valproic acid (sodium valproate), valpromide, valnoctamide and progabide. Carbamazepine is a potent inducer of CYP3A4 and other oxidative enzyme system in the liver, and it may also increase glucuronyltransferase activity. This results in the acceleration of the metabolism of concurrently prescribed anticonvulsants, particularly valproic acid, clonazepam, ethosuximide, lamotrigine, topiramate, tiagabine and remacemide. The metabolism of many other drugs such as tricyclic antidepressants, antipsychotics, steroid oral contraceptives, glucocorticoids, oral anticoagulants, cyclosporin, theophylline, chemotherapeutic agents and cardiovascular drugs can also be induced, leading to a number of clinically relevant drug interactions. Interactions with carbamazepine can usually be predicted on the basis of the pharmacological properties of the combined drug, particularly with respect to its therapeutic index, site of metabolism and ability to affect specific drug metabolising isoenzymes. Avoidance of unnecessary polypharmacy, selection of alternative agents with lower interaction potential, and careful dosage adjustments based on serum drug concentration monitoring and clinical observation represent the mainstays for the minimisation of risks associated with these interactions  Parrish,RH;Pazdur DE;O'Donnell PJ, Pharmacotherapy, 2006, 26:1650-1653; Effect of carbamazepine initiation and discontinuation on antithrombotic control in a patient receiving warfarin: Case report and review of the literature A 72-year-old Caucasian woman with paroxysmal atrial fibrillation had been taking warfarin therapy for 5 years with a stable international normalized ratio (INR). Her dentist then prescribed carbamazepine 200 mg/day to control facial nerve pain. At her next physician visit about 2 weeks after the start of the carbamazepine, the patient's INR had dropped from 3.3 to 1.3; she reported no contributing changes in her diet or warfarin dosage, nor had she taken other interacting drugs. Her warfarin dosage was increased, and the INR returned to the target range of 2.0-3.0 approximately 2 months later. The patient's INR remained stable for approximately 6 more months, until she had facial surgery. During that time, her warfarin was discontinued for 5 days, and the patient had stopped taking the carbamazepine because she had no pain. One month later, her INR increased from 2.2 to 3.6. She did not experience any thrombotic or hemorrhagic episodes. Warfarin undergoes hepatic metabolism through cytochrome P450 2C9, and carbamazepine induces this isoenzyme. Inducing warfarin metabolism necessitates an increase in the warfarin dosage to maintain the INR in the therapeutic target range. To our knowledge, this is the first report documenting the effect of the carbamazepine initiation and discontinuation in a patient receiving anticoagulation therapy with warfarin. In patients taking warfarin, clinicians should monitor the INR closely when carbamazepine is started or discontinued, or when either dosage is changed  Vaz-da-Silva M;Almeida L;Falcao A;Soares E;Maia J;Nunes T;Soares-da-Silva P, Clin Ther, 2010, 32:179-192; Effect of eslicarbazepine acetate on the steady-state pharmacokinetics and pharmacodynamics of warfarin in healthy subjects during a three-stage, open-label, multiple-dose, single-period study BACKGROUND: The anticoagulant warfarin, which is administered as a racemic mixture of R- and S-enantiomers, has been reported to interact with other drugs, including some antiepileptics. Eslicarbazepine acetate (ESL) is a once-daily voltage-gated sodium channel blocker that has been developed for the treatment of partial epilepsy and other indications. OBJECTIVE: The aim of this work was to investigate whether multiple-dose administration of ESL had any effect on the steady-state pharmacokinetics and pharmacodynamics of warfarin in healthy volunteers stabilized on warfarin at a subtherapeutic level. METHODS: Subjects received ESL 1200 mg once daily for 8 days concomitantly with racemic warfarin, the dose of which had been individually optimized to a stable prothrombin international normalized ratio (INR) of 1.3 to 1.8 during a previous run-in phase (up to 21 days). Coadministration of ESL and warfarin was followed by a 7-day recovery period when warfarin was again administered alone. The effects of ESL on the steady-state pharmacokinetics of R- and S-warfarin and on the INR were assessed. For the R- and S-warfarin assay, blood sampling was to occur at stage 1 (run-in period), 3 days before starting ESL dosing; stage 2 (combined treatment period), on days 1 and 8 at predose and 0.5, 1, 2, 4, 6, 8, 12, 16, and 24 hours postdose, and on days 4, 6, and 7 at predose; and stage 3 (after the combined treatment period) on days 3, 5, and 7 predose, and on day 8 at 24 hours after the final warfarin dose. For determination of INR, blood sampling was to occur at stage 2 on days 1, 2, 4, 6, 7, and 8 at predose; and at stage 3 on days 1, 3, 5, and 7 at predose and on day 8 at 24 hours after the final warfarin dose. For the assay of the racemic mixture of the S- and the R-enantiomers (eslicarbazepine and R-licarbazepine), blood sampling was to occur at stage 2 on day 8 at predose and 0.5, 1, 2, 4, 6, 8, 12, 16, and 24 hours postdose, and on days 2, 4, 6, and 7 at predose. C(max) and AUC(0-t) were defined as primary pharmacokinetic parameters. Tolerability was evaluated by monitoring adverse events, clinical laboratory safety tests, vital signs, and 12-lead ECG. RESULTS: Of the 15 subjects enrolled, 13 (7 men and 6 women) completed the study. The mean (SD) age was 28.1 (7.3) years (range, 20-42 years), mean weight was 67.3 (10.7) kg (range, 54.0-84.4 kg), and 14 subjects (93.3%) were white. Reductions in S-warfarin C(max) (test:reference geometric means ratio [GMR] = 0.81 [90% CI, 0.76 to 0.86] and in S-warfarin AUC(ss) (test:reference GMR = 0.77 [90% CI, 0.72 to 0.82]) were observed, without any clinically relevant changes in the INR. The mean INR was 1.45 (0.10) when warfarin was used alone in stage 1 (control) and 1.51 (0.25) when ESL was added to warfarin in stage 2. In relation to stage 1, a slight mean INR increase of 4.04% [90% CI, 1.03% to 9.12%] was reported in stage 2. In stage 3, following discontinuation of ESL administration, a change of -5.42% in the INR was found [90% CI, -8.85% to -1.98%]. ESL was not associated with any clinically relevant changes in R-warfarin pharmacokinetic parameters. No deaths, serious adverse events, or discontinuations due to adverse events were noted, and no clinically relevant findings were reported for the other safety variables. During the course of the study, 9 subjects (60%) reported a total of 32 adverse events. Catheter-site ecchymosis, venipuncturesite hematoma, dizziness, vasovagal reaction, and adhesive-tape allergy were the most common adverse events reported. During coadministration of ESL and warfarin, 7 subjects reported a total of 17 adverse events, of which 6 (epigastric discomfort, asthenia, dizziness, lipothymia, irritability, and macular rash) were considered possibly related to treatment; only lipothymia reached moderate intensity, and all symptoms subsided without sequelae after ESL was discontinued. CONCLUSIONS: In this short-term study in healthy subjects, coadministration of warfarin and ESL 1200 mg once daily was associated with a small, but statistically significant, reduction in systemic exposure to S-warfarin. There was no statistically significant effect on R-warfarin pharmacokinetics or on coagulation as measured by the INR. Protocol identifier: UFH/BIA-2093-108  Schlienger R;Kurmann M;Drewe J;Muller-Spahn F;Seifritz E, Eur Neuropsychopharmacol, 2000, 10:219-221; Inhibition of phenprocoumon anticoagulation by carbamazepine Carbamazepine inhibits warfarin and dicoumarol anticoagulation through induction of cytochrome P450-enzymes. Inhibition of phenprocoumon anticoagulation by carbamazepine has been supposed in some reviews, however, without hard empirical evidence. We report a patient who was anticoagulated with phenprocoumon in whom carbamazepine produced a dramatic increase in prothrombin time ratio (Quick). After discontinuation of carbamazepine, Quick-values returned to therapeutic levels. Valproate did not affect phenprocoumol's anticoagulant properties. The potentially hazardous carbamazepine-phenprocoumon interaction should be emphasized in reference drug manuals Ross JR;Beeley L, Br Med J, 1980, b, 280:1415-1416; Interaction between carbamazepine and warfarin Kasuistik omhandlende en patient i kombinationsbehandling med warfarin og carbamazepin. I løbet af 15 måneders kombinationsbehandling ses ingen ændringer i patientens PT. Efter ophør med carbamazepin behandling ses stigninger i PT og dosis af warfarin nedsættes. Kramer G;Tettenborn B;Klosterskov JP;Menge GP;Stoll KD, Epilepsia, 1992, 33:1145-1148; Oxcarbazepine does not affect the anticoagulant activity of warfarin The possible interaction of the antiepileptic drug oxcarbazepine (OCBZ) on the anticoagulant effect of warfarin was investigated in 10 healthy male volunteers. After reaching steady-state conditions by repeated administration of warfarin, the prothrombin time (Quick value) was assessed before and after single (600 mg) and multiple dosing (450 mg twice daily in 1 week) of OCBZ. In 7 of the 10 volunteers with evaluable data, the prothrombin time was not significantly different (paired t test) from baseline either after single (p = 0.299) or repeated dosing (p = 0.333), indicating that OCBZ does not interact to any relevant extent with the hypothrombinemic effect of warfarin Mannheimer B;Andersson ML;Jarnbert-pettersson H;Lindh JD, Tomt indhold, 2016, 14:01; The effect of carbamazepine on warfarin anticoagulation: A register-based nationwide cohort study involving the Swedish population Background: There are data indicating that the interaction between warfarin and carbamazepine results in decreased warfarin efficacy. However, the evidence on the magnitude of and interindividual differences in susceptibility to this interaction has remained scarce. Objectives: To investigate the effect of carbamazepine on warfarin anticoagulation and warfarin maintenance doses by the use of data from three nationwide registries. Patients/Methods: In a retrospective cohort study including 166 patients, warfarin doses were compared 2-4 weeks before and 10-13 weeks after initiation of cotreatment with carbamazepine. In addition, warfarin doses and International Normalized Ratio (INR) values were calculated week-by-week during cotreatment. Data on prescribed warfarin doses and INR measurements were obtained from two large Swedish warfarin registers. Data on carbamazepine use were retrieved from the Swedish Prescribed Drug Register. Results: The average warfarin doses were 49% (95% confidence interval 43-56) higher during carbamazepine treatment. The INR decreased upon carbamazepine initiation, and subtherapeutic INR levels were observed in 79% of all patients during the fifth week of cotreatment. Warfarin maintenance dose increases exceeding 50% and 100% were observed in 59% and 17% of patients, respectively. Conclusions: Four of five warfarin-treated patients in whom cotreatment with carbamazepine was initiated experienced subtherapeutic anticoagulative effect within 3-5 weeks. The warfarin dose was subsequently increased by 49%, a change that differed widely between patients. In order to avoid thrombosis and ischemic stroke, carbamazepine initiation should be accompanied by close INR monitoring to better meet the anticipated increase in dose demand  Herman D;Locatelli I;Grabnar I;Peternel P;Stegnar M;Lainscak M;Mrhar A;Breskvar K;Dolzan V, Eur J Clin Pharmacol, 2006, a, 62(4)::291-296; The influence of co-treatment with carbamazepine, amiodarone and statins on warfarin metabolism and maintenance dose Aims: Warfarin is a frequently used anticoagulant drug with narrow therapeutic index and high interindividual variability in the dose requirement. We have previously shown that warfarin dose is influenced by cytochrome P450 (CYP) 2C9 genotype, age, body weight and co-treatment with drugs that interfere with warfarin metabolism. As, in many patients, drug co-treatment cannot be avoided, we investigated the effect of co-treatment with carbamazepine, amiodarone and statins on warfarin metabolism and maintenance dose. Methods: Caucasian patients on stable maintenance warfarin therapy with CYP2C9*1/*1 genotype (n=82) were included in the study. Plasma concentrations of (S)- and (R)-warfarin as well as warfarin hydroxylated metabolites were determined using HPLC assay and corresponding clearances of (S)- and (R)-warfarin were calculated. Results: Patients co-treated with carbamazepine (n=5) had significantly higher plasma 10-hydroxywarfarin concentrations than patients not taking any interacting drugs (n=54) (median: 0.327 < mu >g/ml vs 0.030 < mu >g/ ml, p=0.003). (S)- and (R)-warfarin clearances were also higher in the carbamazepine co-treated group (p=0.003), as were warfarin dose requirements (median: 9.00 mg/day vs 3.86 mg/day, p=0.003). Under the conditions of this study, patients co-treated with amiodarone (n=6) did not differ significantly regarding any measured characteristic from patients with no interacting drug treatment, while patients co-treated with simvastatin or lovastatin (n=17) had lower 10-hydroxywarfarin concentration (p=0.02). Conclusions: We confirmed important interaction between carbamazepine and warfarin metabolism which can be of major clinical importance. If treatment with carbamazepine cannot be avoided, patients taking warfarin should be frequently monitored, especially when initiating or stopping carbamazepine therapy. < copyright > Springer-Verlag 2006  Nevruz O;Baysan O;Yokusoglu M, Anadolu Kardiyol Derg , 2009, 9:358-359; Warfarin resistance induced by oxcarbamazepine Kendall AG;Boivin M, Ann Intern Med, 1981, a, 94:280; Warfarin-carbamazepine interaction Kasuistik omhandlende en patient i kombinationsbehandling med warfarin og carbamazepin. Ved kombinationsbehandling oplever patienten fald i PT. 
|
 |
|
|
|
|

|