
|
Klik på et bogstav for at se de begreber, der er forklaringer til.
- ACE-hæmmere: Angiotensin Converting Enzyme hæmmere. ACE-hæmmere nedsætter aktiviteten af renin-angiotensin-aldosteron-systemet ved at hæmme omdannelsen af angiotensin I til II, hvorved universel vasodilatation uden sympatikusaktivering indtræder og medfører fald i blodtrykket. Anvendes typisk mod forhøjet blodtryk og hjerteinsufficiens.
- Antacida: Stoffer der neutraliserer syre produceret i mavesækken. Eller: Syreneutraliserende stoffer, der medfører neutralisering af mavesækkens pH.
- AUC: Area under the curve. Det grafiske areal under en plasmakoncentrations-tids-kurve for et lægemiddel. AUC bruges til at beskrive, hvordan kroppen eksponeres for et givent lægemiddel og anvendes til at estimere biotilgængeligheden og clearence.
- BID: Medicinsk forkortelse for bis in die = to gange dagligt.
- Biotilgængelighed, F: Den del af et oralt administreret lægemiddel, der i forhold til en intravenøs dosis når det systemiske kredsløb. Omfatter også den hastighed, hvormed dette sker. Biotilgængelighed omfatter både absorptionen over tarmvæggen (absorptionen sensu strictiori) og en evt. førstepassagemetabolisme.
- Bredspektret antibiotika: Antibiotika med virkning på et bredt spektrum af mikroorganismer, i modsætning til smalspektrede antibiotika, der kun er virksomme over for specifikke typer af mikroorganismer.
- Clearance (Cl): Forholdet mellem et lægemiddels (eller andet stofs) eliminationshastighed (mængde per tidsenhed) og dets koncentration i plasma (eller blod).
Clearance er konstant, dvs. koncentrations-uafhængig, for stoffer, der elimineres efter en 1. ordens-reaktion.
Clearance bestemmer sammen med fordelingsrummet halveringstiden. Clearance fra forskellige eliminationsorganer er additiv.
- Cmax: Den maksimale koncentration i plasma, der opnås efter lægemiddelindgift.
Ved i.v. indgift er Cmax lig Co, mens Cmax efter peroral indgift oftest først opnås efter 1-2 timer (tmax).
- CYP P450: Cytochrom-P450. Enzymsystem, som metaboliserer adskillige lægemidler via oxidering.
Oxidering udgør den kvantitativt dominerende eliminationsvej for lægemidler. CYP-enzymerne forekommer i særlig høj koncentration i leveren.
- Fald i clearance: Lægemidlet tager længere tid at få renset ud af kroppen.
- Halveringstid, t1/2: Den tid, det tager organismen (efter fordeling) at eliminere halvdelen af den tilbageværende mængde lægemiddel i kroppen.
Størrelsen er konstant og koncentrationsuafhængig for lægemidler med 1. ordens-elimination.
- Hepatisk: Vedr. leveren.
- Hypertension: Forhøjet blodtryk.
- Hypoglykæmi: Lavt blodsukker. Symptomer optræder ofte ved blodsukker lavere end 2,5 mmol/L.
- Hypotension: Lavt blodtryk.
- Hypothyreose: Nedsat funktion af skjoldbruskkirtlen som fører til nedsat dannelse af hormon (thyroxin) og dermed for lavt stofskifte.

- Inducerende lægemiddel: Når et lægemiddel forårsager øget omsætning af et andet lægemiddel via induktion af f.eks. CYP450.
- Induktion: Øget omsætning af et lægemiddel via induktion af f.eks. CYP450.
- INR: International normalized ratio. INR er en standardiseringsmetode til sammenligning af koagulationstider (protrombintider, PT). INR er således et mål for blodets evne til at koagulere.
INR har til formål at minimere forskellene mellem tromboplastinreagenser ved hjælp af en kalibreringsproces, hvor alle kommercielle tromboplastiner sammenlignes med et internationalt referencemateriale.
INR beregnes således: INR=((Patient PT)/(Middel normal PT))^ISI , og fortæller dermed hvor lang koagulationstiden er i forhold til den normale koagulationstid.
- ISI: International Sensitivity Index. Protrombintid målt med forskellige tromboplastiner kan ikke sammenlignes direkte med hinanden, f.eks. fordi sensitiviteten over for koagulationsfaktorer kan variere. For at få koagulationstider, der er så sammenlignelige som muligt, godkendte Verdenssundhedsorganisationen (WHO) i 1983 en standard reference-tromboplastin. Alle producenter af tromboplastin skal kalibrere deres reagens over for WHOs standard. Den fundne værdi betegnes International Sensitivity Index (ISI), og bruges til at beregne INR.
- Iskæmi: Ophævet eller nedsat blodforsyning af et væv i forhold til dets behov.
- Isoenzymer: Forskellige udtryksformer for et enzym. Opstår pga. af forskellige allelle gener. Eksempler ses inden for det lægemiddelomsættende system CYP450, hvor isoenzymer f.eks. er 2D6, 3A4 og 2C9.
- Kasuistik: I lægevidenskab en offentliggjort beskrivelse af et enkelt eller få sygdomstilfælde (casus (lat.): ”tilfælde, sag”).
- Lipidsænkende lægemidler: Lægemidler, der sænker visse af blodets fedtstoffer – kolesterolsænkende.
- Metabolisme: Metabolisme eller stofskifte er en generel betegnelse for den biokemiske omsætning af kemiske forbindelser i den levende organisme og dens celler. Bruges synonymt med biotransformation.
- P-gp: Permeability glycoprotein. P-gp er et cellemembran-protein, som er tilstede i epithelceller i bl.a. tarm, lever og nyrer, hvor det transporterer fremmede substanser fra blodet og ud i hhv. tarmen, galdegange og nyretubuli.
- Plasma: Plasma er den fraktion af blodet, der ikke indeholder celler. Plasma indeholder forskellige næringsstoffer, hormoner, antistoffer, koagulationsfaktorer og salte. 95% af plasma består af vand.
- PO: Per os. Via munden.
- PN medicinering: Pro re nata medicinering. Medicin, der gives efter behov.
- PT: Protrombintid. Tiden, det tager plasma at koagulere, efter tilsætning af tromboplastin (også kaldet tissue factor). Protrombintiden bruges til at vurdere blodets koagulationsevne, og anvendes især til monitorering af antikoagulationsbehandling.
- qd: Quaque die. Hver dag.
- QID: Quater in die. Fire gange dagligt.
- Renal: (af lat. renalis), vedr. nyrerne.
- Respirationsdepression: Respirationsdepression (også kaldet hypoventilation) er når frekvensen eller dybden af respirationen er utiltrækkelig til at opretholde den nødvendige gasudveksling i lungerne.
- Serotonergt syndrom: Et symptomkompleks, der skyldes overstimulering i centralnervesystemet med serotonergt aktive substanser. Symptomerne er muskelrykninger, skælven, kvalme, diarré, sved og forvirring.
- Serum: Plasma uden koagulationsfaktorer.
- SID: Semel in die. Én gang dagligt.
- SmPC: SmPC står for Summary of Product Characteristics, og er det engelske udtryk for produktresumé.
- TID: Ter in die. Tre gange dagligt.
- tmax: Det tidspunkt, hvor den maksimale plasmakoncentration af et lægemiddel indtræder. Des hurtigere absorptionshastighed, des mindre tmax.
- Total clearance: Summen af hepatisk og renal clearance. I hvilken grad disse fraktioner bidrager afhænger af, om lægemidlet primært udskilles renalt eller også undergår fase I (f.eks. via CYP) og fase II (f.eks. glukuronidering) biotransformation i leveren.
- UGT: Uridine 5'-diphospho-glucuronosyltransferase, eller UDP- glucuronosyltransferase. Glucuronyltransferaser er enzymer, som foretager konjugering (glucuronidering) af mange lægemidler og lægemiddelmetabolitter, hvorved de omdannes til stoffer, der er lettere at udskille.
- Vasodilatation: Udvidelse af kar.
- Vasokonstriktion: Sammentrækning af kar.
|
|
Formålet med Interaktionsdatabasen er at gøre behandlingen med lægemidler mere effektiv og sikker, og fremme kvaliteten i patientbehandlingen, herunder bidrage til rationel farmakoterapi. Det har været til hensigt at udvikle et redskab, der er let at anvende i den kliniske hverdag og, hvor der på højt fagligt niveau er skabt konsensus om rekommandationer og beskrivelser af interaktioner mellem lægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker og kasuistikker) publiceret i PubMed og Embase.
Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
|
|
Etableringen af Interaktionsdatabasen var et fælles projekt mellem Danmarks Apotekerforening, Den Almindelige Danske Lægeforening, Dansk Lægemiddel Information A/S og Institut for Rationel Farmakoterapi. En projektleder og 2 farmaceuter stod for opbygningen af databasen bistået af et fagligt videnskabeligt udvalg. Desuden har der været tilknyttet eksperter indenfor forskellige fagområder. Efter en årrække under Sundhedsstyrelsen overtog Lægemiddelstyrelsen i 2015 driften og vedligeholdelsen af databasen.
|
|
Vær opmærksom på, at alle anbefalinger på Interaktionsdatabasen.dk er vejledende.
Hjemmesiden giver desuden ikke oplysninger om bivirkninger ved hvert enkelt præparat. Her henviser vi til indlægssedlen i det enkelte præparat eller til Lægemiddelstyrelsens produktresuméer.
Der kan forekomme bivirkninger, du ikke kan finde informationer om her. Dem vil vi opfordre dig til at indberette til Lægemiddelstyrelsen. Det kan du gøre på:
|
|
I denne database er lægemiddelinteraktion defineret som en ændring i enten farmakodynamikken og/eller farmakokinetikken af et lægemiddel forårsaget af samtidig behandling med et andet lægemiddel.
Interaktionsdatabasen medtager farmakodynamiske interaktioner, der ikke er umiddelbart indlysende additive (fx med forskellig virkningsmekanisme), og som kan have væsentlig klinisk betydning.
Andre faktorer, som interagerer med eller ændrer lægemiddelvirkningen så som næringsmidler (f.eks. fødemidler og kosttilskud) og nydelsesmidler (f.eks. alkohol og tobak), er ikke medtaget. Dog er medtaget lægemiddelinteraktioner med grapefrugtjuice, tranebærjuice og visse naturlægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer medtaget.
I Interaktionsdatabasen findes fem forskellige symboler:
- Det røde symbol (tommelfingeren, der peger nedad) betyder, at den pågældende præparatkombination bør undgås. Denne anbefaling bliver givet i tilfælde hvor det vurderes, at den kliniske betydning er udtalt, og hvor dosisjustering ikke er mulig, eller hvis der er ligeværdige alternativer til et eller begge af de interagerende stoffer. Det røde symbol vælges også i tilfælde, hvor der vurderes at være ringe dokumenteret effekt af et eller begge stoffer, (hvor anvendelse derfor ikke findes strengt nødvendig), f.eks. for visse naturlægemidler.
- Det gule symbol (den løftede pegefinger) betyder, at kombinationen kan anvendes under visse forholdsregler. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er moderat til udtalt, samtidig med at den negative kliniske effekt af interaktionen kan modvirkes, enten gennem ned- eller opjustering af dosis, eller ved at forskyde indtagelsestidspunktet for det ene præparat. Anbefalingen gives også, hvis det vurderes, at kombinationen kan anvendes under forudsætning af øget opmærksomhed på effekt og/eller bivirkninger.
- Det grønne symbol (tommelfingeren, der peger opad) betyder, at kombinationen kan anvendes. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er uvæsentlig eller ikke tilstede.
- Det blå symbol (udråbstegnet) fremkommer i tilfælde, hvor der søges på et specifikt præparat eller en præparatkombination, som ikke findes beskrevet i Interaktionsdatabasen, men hvor der findes andre beskrevne interaktioner mellem stoffer i stofgruppen, som muligvis kan være relevante for søgningen.
- Det grå symbol (spørgsmålstegnet) fremkommer i tilfælde, hvor der er søgt på et præparat eller en præparatkombination, som (endnu) ikke er beskrevet i Interaktionsdatabasen, og hvor der heller ikke findes beskrivelser af andre præparatkombinationer mellem de to stofgrupper. En manglende beskrivelse er ensbetydende med, at Lægemiddelstyrelsen ikke har kendskab til videnskabelige undersøgelser, der undersøger en interaktion mellem den pågældende præparatkombination, og heller ikke til kasuistiske beskrivelser af en mulig interaktion. Der kan også være tale om en kombination, hvor der ikke kan drages konklusioner på baggrund af nuværende viden.
Opdatering af databasens faglige indhold foregår via litteratursøgninger som leveres via Det Kongelige Bibliotek. Litteratursøgningerne er struktureret efter veldefinerede søgekriterier og bliver løbende evalueret. Endvidere foretages yderligere håndsøgning i referencelister som kvalitetssikring af litteratursøgningerne.
Databasen bliver opdateret løbende.
Lægemiddelstyrelsens enhed Regulatorisk & Generel Medicin står for opdatering og vedligehold af Interaktionsdatabasens indhold.
Vedligehold og opdatering af databasen foretages af den faglige arbejdsgruppe, som består af 1 akademisk medarbejder og 2 studerende.
Arbejdsgruppen samarbejder med en deltidsansat speciallæge i klinisk farmakologi omkring den kliniske vurdering af lægemiddelinteraktionerne.
Interaktionsdatabasen er et opslagsværktøj, der beskriver evidensbaserede interaktioner, det vil sige interaktioner, der er dokumenteret ved publicerede kliniske studier og/eller kasuistikker. Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
Der inkluderes kun interaktioner fra offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer også medtaget. Det tilstræbes at databasen opdateres snarest efter publicering, men der kan forekomme forsinkelser.
Interaktionsdatabasen beskriver interaktioner for markedsførte lægemidler, naturlægemidler samt stærke vitaminer og mineraler. I interaktionsbeskrivelserne skelnes som udgangspunkt ikke mellem forskellige dispenseringsformer. For udvalgte lægemidler skelnes dog mellem dermatologiske og systemiske formuleringer. Handelsnavnene for stærke vitaminer og mineraler, naturlægemidler samt lægemidler som ikke figurerer på medicinpriser.dk (dvs. SAD præparater) kan ikke findes på interaktionsdatabasen.
Interaktionsdatabasen omhandler ikke kosttilskud, vacciner, parenteral ernæring, elektrolytvæsker, lægemidler uden systemisk effekt og priktest (ALK).
Ja, du kan slå både lægemidler, naturlægemidler, stærke vitaminer, mineraler og enkelte frugtjuice op.
Naturlægemidler er en særlig gruppe lægemidler, der typisk indeholder tørrede planter eller plantedele, udtræk af planter eller andre naturligt forekommende bestanddele. Naturlægemidler er i lovgivningen defineret som "lægemidler, hvis indholdsstoffer udelukkende er naturligt forekommende stoffer i koncentrationer, der ikke er væsentligt større end dem, hvori de forekommer i naturen". Naturlægemidler skal godkendes af Lægemiddelstyrelsen inden de må sælges.
Stærke vitaminer og mineraler er en gruppe lægemidler, hvis indholdsstoffer udelukkende er vitaminer og/eller mineraler, og hvor indholdet af vitamin eller mineral er væsentligt højere end det normale døgnbehov hos voksne mennesker. Stærke vitaminer og mineraler kan kun godkendes til at forebygge og helbrede såkaldte mangeltilstande (og altså ikke til at behandle sygdomme). Stærke vitaminer og mineraler må kun sælges i Danmark, hvis de er godkendt af Lægemiddelstyrelsen.
Ja, du kan søge på så mange lægemidler/indholdsstoffer, du ønsker samtidig. Det gør du ved at bruge søgeboksen til højre på forsiden med overskriften ”Søg på flere præparater i kombination”. Her kan du tilføje flere felter med knappen nederst. Hvis du søger på kombinationer med mere end to slags lægemidler/indholdsstoffer, skal du være opmærksom på, at du ikke kun får ét resultat, men et antal 1+1 kombinationer. Et eksempel: Hvis du søger på samtidig brug af en p-pille, et blodtrykssænkende lægemiddel og et sovemiddel, får du 3 mulige resultater:
A: kombinationen af p-pille og blodtrykssænkende lægemiddel
B: kombinationen af p-pille og sovemiddel
C: kombinationen af blodtrykssænkende lægemiddel og sovemiddel
Du får de parvise kombinationer, der er videnskabeligt undersøgt.
Nej, du skal ikke angive dosis (500mg paracetamol) eller interval (2xdaglig), når du skal søge på et præparat eller indholdsstof. Det er kun selve præparatnavnet eller navnet på indholdsstoffet, du skal skrive. Vælg eventuelt bare navnet fra listen.
Det er desværre sådan, at der indtil videre kun kan søges på indholdsstof, når det gælder naturlægemidler.
Dette sker, når du søger på et kombinationspræparat. Når du søger på et kombinationspræparat, får du præsenteret et resultat for hvert af disse indholdsstoffer.
Indholdet i databasen er resultatet af grundige vurderinger af videnskabelige artikler og konklusioner fra humane forsøg. Hvis du kun får én interaktion på trods af, at du har indtastet flere præparater eller indholdsstoffer, skyldes det, at der endnu ikke er beskrevet (eller fundet) interaktioner af de andre indholdsstoffer i den videnskabelige litteratur.
På Lægemiddelstyrelsens hjemmeside, og i månedsbladet Rationel Farmakoterapi, juni 2015.
|
|
Lægemiddelstyrelsen
Axel Heides Gade 1
2300 København S
Tlf.nr 44 88 95 95
|
|
|
 |
 |
Interaktionsoplysninger
|
|
|
|
|
 |
 |
 |
1. Præparat: Pulmicort Turbohaler - Aktivt indholdsstof: budesonid |
 
 |
 |
 |
Interaktionsoplysninger for budesonid og lopinavir |
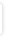 |

Øget opmærksomhed på steroid bivirkninger.
Hos flere HIV-smittede patienter i behandling med ritonavir og andre antiviralia er beskrevet udvikling af steroide bivirkninger med symptomer på Cushings syndrom efter opstart af astmabehandling med budesonid. Interaktionen kan tilskrives den CYP3A4- og PGP-hæmmende funktion af ritonavir, som fører til øget serum koncentration af budesonid.
moderat
ringe dokumenteret
protease inhibitorer amprenavir, atazanavir, boceprevir, darunavir, fosamprenavir, indinavir, lopinavir, nelfinavir, ombitasvir, paritaprevir, ritonavir, saquinavir, telaprevir, tipranavir midler mod obstruktiv lungesygdom beclometason, budesonid, ciclosonid, fluticason, formoterol, mometason, salmeterolxinafoat Datagrundlaget består hovedsageligt af en betydelig mængde case-reports. Samlet set tyder disse raporter på, at proteasehæmmere kan hæmme metabolismen af glukokortikoiderne, fluticason og budesonid. Den forventede mekanisme er hæmning af CYP3A4. Interaktionen er mest velbeskrevet for ritonavir.
Der er ikke lokaliseret yderligere undersøgelser eller kasuistikker, som beskriver antiviralias, proteasehæmmeres påvirkning af astmamidler til inhalation, glukokortikoider.
Litteraturgennemgang - Vis
Fluticason og ritonavir Samtidig indgift af fluticason (200 µg/dosis) og ritonavir (200 mg/dosis) til raske forsøgspersoner har medført en signifikant forøgelse af AUC for fluticason og et signifikant fald i plasmacortisol på 86% på syv dage jvf. produktresuméet for seretide, Samaras K, Pett S et al, 2005. Hos en HIV-smittet person i behandling med intranasal fluticason (200 µg dagligt) er beskrevet Cushings syndrom og umålelige plasmacortisolværdier seks måneder efter opstart af antiviralt regime med ritonavir (1200 mg dagligt), zidovudin og lamivudin. Ved skift fra ritonavir til nevirapin steg plasma-cortisol hurtigt. Ved provokationstest med ritonavir (600 mg dagligt) observeredes hastigt fald i plasmacortisol. Efter seponering af ritonavir opnåedes normale cortisolniveauer i plasma, Hillebrand-Haverkort ME, Prummel MF et al, 1999. Hos et HIV-smittet barn i behandling med ritonavir, stavudin og lamivudin er beskrevet udvikling af Cushings syndrom 3-4 måneder efter opstart af inhalationsbehandling med fluticason (500 µg dagligt). 1-2 måneder efter udskiftning af ritonavir med efavirenz oplevedes symptombedring og efter fem måneder måltes normale cortisol-niveauer, Pessanha TM, Campos JMS et al, 2007. Hos to patienter er beskrevet udvikling af Cushings syndrom og binyreinsufficiens ved samtidig behandling med lav dosis ritonavir og moderat til højdosis fluticason. Foreslået mekanisme: inhibition af CYP450, Dupont C, Giraud V et al, 2009. Hos fire HIV-smittede børn/unge i behandling med fluticason og ritonavir er beskrevet Cushings syndrom, der normaliseredes tre måneder efter seponering af fluticason og/eller ritonavir hos tre af de fire børn, Arrington SR, Hutton N et al, 2006. Hos to af tre patienter i behandling med bla. fluticason og ritonavir observeredes stærkt forhøjede plasmaværdier af fluticason, Chen F, Kearney T et al, 1999. Hos en HIV-smittet person i behandling med didanosin, stavudin, abacavir, amprenavir og fluticason (1000 mg dagligt behandlet siden barndommen) er beskrevet udvikling af Cushings syndrom seks måneder efter tillæg af ritonavir (200 mg dagligt),Soldatos G, Sztal MS et al, 2005. I en casereport er der beskrevet to kasuistikker hvor patienter i samtidig behandling med (atazanavir/ritonavir/lamivudine/tenofovir) eller (zidovudine/lamivudine/lopinavir/ritonavir) og fluticason udvikler Cushings syndrom, Spruyt S, Vlieghe E et al, 2012. En kasuistik beskriver en 60-årig mand i behandling med bla. ritonavir og fluticason som udviklede Cushings syndrom, Bernecker C, West TB et al, 2012. En kasuistik beskriver en 52-årig HIV-positiv mand i behandling med bl.a. ritonavir og fluticason som udviklede svær osteoporose, Bernecker C, West TB et al, 2012. Fluticason og atazanavir/ritonavir Hos en patient i behandling med fluticason (1500 µg/dag) og atazanavir/ritonavir er beskrevet udvikling af Cushings syndrom, debut af diabetes og sekundær binyreinsufficiens efter seponering af fluticason, Collet-Gaudillat C, Roussin-Bretagne S et al, 2009. Hos en patient i behandling med ritonavir (100 mg dagligt) og atazanavir er beskrevet udvikling af Cushing syndrom 1-2 måneder efter opstart af fluticason (500 mg dagligt). Efter seponering af fluticason normaliseredes plasmacortisol i løbet af seks måneder. Patienten fik tillige ketokonazol, der seponeredes 14 uger efter fluticason, Samaras K, Pett S et al, 2005. Hos en HIV-smittet person i behandling med fluticason (2000 µg dagligt gennem 10 år, mod astma) udvikledes steroide bivirkninger efter ændring af antiviral behandling til atazanavir/ritonavir. Ved seponering af atazanavir/ritonavir bedredes symptomerne, og ved genintroduktion af behandlingen udvikledes atter steroide bivirkninger, Valin N, De CN et al, 2009. Kasuistik rapporterer om HIV-positiv mand i stabil behandling med ritonavir og øget dosis fluticason (500 µg BID) for kronisk bronchitis, der udvikler candidiasis. Fluticason seponeres og der opstartes på fluconazol og efter få dage ses træthed, utilpashed, ødem i nedre ekstremiteter, hypotension og tests bekræfter exogen Cushing's syndrom og sekundær adrenal insufficiens. Symptomer fortog sig i de følgende uger ved hydrocortisonbehandling. Det antages, at fluconazol accelererede udviklingen og alvorligheden af symptomer ved kombinationen ritonavir-fluticason gennem synergistisk inhibering af af den adrenale akse St CK og Maguire JD, 2012. Fluticason og indinavir/ritonavir Hos en HIV-smittet person i behandling med zidovudin, lamivudin, indinavir og ritonavir (200 mg dagligt) er beskrevet Cushings syndrom og umålelig plasmacortisol 12 måneder efter opstart af fluticason (1000 mg dagligt). Efter halvering af fluticasondosis forbedredes patientens cortisolniveau Soldatos G, Sztal MS et al, 2005. Fluticason og lopinavir/ritonavir Hos to HIV-smittede børn i behandling for astma med fluticason er beskrevet udvikling af Cushings syndrom måneder efter tillæg af lopinavir/ritonavir til deres antivirale behandling. Hos den ene normaliseredes tilstanden seks måneder efter seponering af lopinavir/ritonavir, hos den anden normaliseredes tilstanden 2-3 måneder efter nedtrapning af fluticason, Johnson SR, Marion AA et al, 2006. Hos en HIV-smittet person i behandling med lopinavir og ritonavir (200 mg dagligt) samt fluticason (1000 mg dagligt) gennem to år er beskrevet Cushings syndrom. Seks måneder efter seponering af fluticason fandtes fortsat abnorm synacten test. Hos en anden HIV-smittet person i behandling med lopinavir og ritonavir (200 mg dagligt) er beskrevet udviklling af Cushings syndrom ca. to måneder efter opstart, at behandling med fluticason (500 mg dagligt). Hos en tredje HIV-smittet person i behandling med lopinavir og ritonavir (200 mg dagligt) er beskrevet Cushings syndrom og dysreguleret diabetes (ellers stabil) to måneder efter opstart af fluticason (1000 mg dagligt). To måneder efter seponering af futicason fandtes normalt cortisolniveau og stabiliseret glykæmisk kontrol, Valin N, De CN et al, 2009. Hos et HIV-smittet barn i behandling med lopinavir/ritonavir (432/108 mg dagligt) er beskrevet Cushings syndrom efter opstart af fluticason (220 µg/pust). Serum-cortisol normaliseredes efter seponering af fluticason. Foreslået mekanisme: hæmning af fluticasons metabolisme via CYP3A4, Bhumbra NA, Sahloff EG et al, 2007 Hos en HIV-smittet person i behandling med fluticason udvikledes efter opstart af antiviral behandling med tenofovir, emtricabin og lopinavir/ritonavir Cushings syndrom, Kedem E, Shahar E et al, 2010a. Hos en HIV-smittet person i behandling med fluticason (2000 µg dagligt gennem to år mod astma) udvikledes Cushings syndrom efter tillæg af behandling med lopinavir/ritonavir (1066,4/166,4 mg dagligt), Rouanet I, Peyriere H et al, 2003. Hos en HIV-smittet person i behandling med lopinavir, ritonavir (200 mg dagligt) og amprenavir samt fluticason (500 mg dagligt gennem to år) er beskrevet Cushings syndrom, der gradvis forsvandt i løbet fem måneder efter seponering af fluticason. Foreslået mekanisme: hæmning af fluticasons omsætning via CYP3A4, Samaras K, Pett S et al, 2005. Fluticason og saquinavir/ritonavir Hos en HIV-smittet person i behandling med saquinavir (800 mg dagligt), ritonavir (800 mg dagligt) og efavirenz er beskrevet udvikling af Cushings syndrom få måneder efter tillæg af inhalationsbehandling (mod astma) med fluticason (880 µg dagligt). Ved langsom nedtrapning af fluticason normaliseredes tilstanden. Foreslået mekanisme: hæmning af fluticasons omsætning via CYP3A4 udøvet af en eller begge proteasehæmmere, Gupta SK og Dube MP, 2002. Hos en HIV-smittet person i behandling med saquinavir og ritonavir (200 mg dagligt) er beskrevet Cushings syndrom en måned efter opstart af fluticason (1000 mg dagligt). Patienten havde i den mellemliggende periode tillige været behandlet med oral prednisolon (startdosis 80 mg) i 10 dage. Efter skift af antiviralt regime fra proteasehæmmere til efavirenz udvikledes binyreinsufficiens. Efter to måneder fandtes normal cortisolprofil og efter fem måneder forsvandt symptomerne gradvist, Samaras K, Pett S et al, 2005. Budesonid og lopinavir/ritonavir Hos en HIV-smittet person i behandling med bl.a. lopinavir/ritonavir udvikledes steroide bivirkninger med symptomer på Cushings syndrom fire uger efter opstart af astmabehandling med budesonid. Trods halvering af ritonavirdosis udvikledes symptomerne fortsat. Ophørt budesonidbehandling medførte at alle steroide bivirkninger forsvandt efter nogle uger, Kedem E, Shahar E et al, 2010a. Budesonid og ritonavir/darunavir En kasuistik beskriver en 48-årige HIV-patient, der var i behandling med ritonavir-boosted darunavir, emtricitabin og efavirenz mod HIV-infektionen og budesonid (400 mikrog/formoterol 12 µg to inhalationer BID). Patienten blev indlagt og diagnosticeret med Cushings syndrom pga. interaktionen mellem budesonid og ritonavir/darunavir. Interaktionen kan tilskrives den CYP3A4- og PGP-hæmmende funktion af ritonavir og darunavir, som fører til øget serumkoncentration af budesonid, Yoganathan K, David L et al, 2012 Beclomethason og darunavir/ritonavir 30 raske forsøgspersoner benyttede i 28 dage beclomethason (160 µg BID). Efter 14 dage blev de inddelt i tre grupper. 10 personer fortsatte behandlingen med beclomethason alene, 10 af forsøgspersonerne fik samtidig ritonavir (100 mg BID) og de sidste 10 personer fik samtidig darunavir/ritonavir (600/100 mg BID). Ved samtidig behandling med ritonavir blev AUC0-12 og Cmax for beclomethason signifikant øget med hhv. en faktor 2,08 (1,52-2,56) (90% konfidensinterval) og 1,67 (1,33-2,01). Ved samtidig behandling med darunavir/ritonavir sås ikke signifikant ændring i farmakokinetikken, Boyd SD, Hadigan C et al, 2013. Supplerende litteratur: de Maat MM, Ekhart GC et al, 2003; Justesen US, Brosen K et al, 2000. Justesen US;Brosen K;Pedersen C, Ugeskr Laeger, 2000, 162:4677-4681; [HIV protease inhibitors and interactions] The protease inhibitors are a new class of drugs for the treatment of HIV infection. Results of treatment have proved beneficial to HIV positive patients, resulting in slower disease progression to aids and death. However the potential of drug interactions is high because of the drug-transporting P-glycoprotein and cytochrome P450 3A4-mediated metabolism. Administration of protease inhibitors may result in increased or decreased concentrations of co-administered drugs, and the plasma concentration of protease inhibitors may be affected by other drugs. It is possible to take advantage of the interactions by combining two protease inhibitors. Attention is drawn to the protease inhibitors and their possible interactions because of the advantages and disadvantages this implies. It is possible to monitor interactions by measuring plasma concentrations of the protease inhibitors  Collet-Gaudillat C;Roussin-Bretagne S;Desforges-Bullet V;Petit-Aubert G;Doll J;Beressi JP, Ann Endocrinol (Paris), 2009, 70:252-255; [Iatrogenic Cushing's syndrome, diabetes mellitus and secondary adrenal failure in a human immunodeficiency virus patient treated with ritonavir boosted atazanavir and fluticasone] Ritonavir and atazanavir (ATZ) are protease inhibitors (PI) that inhibit the P450 3A4 cytochrome. They are used together to boost ATZ levels and reduce pill burden in human immunodeficiency virus infection, but association with medications metabolized by this cytochrome can cause serious adverse effects. Several cases of Cushing's syndrome have been reported when patients received inhaled therapy with fluticasone for asthma, sometimes complicated by secondary adrenal failure after stopping fluticasone. We report a case of Cushing's syndrome associated with onset of diabetes mellitus in a patient treated with boosted PI (ATZ and ritonavir) for HIV 2 (CD4360/ml). Asthma was treated with inhaled fluticasone 1500mug/day for several months that was stopped at admission. A few days later, typical secondary adrenal failure developed and was confirmed by dosage of cortisol and ACTH, both low. Hydrocortisone replacement treatment resulted in rapid improvement of symptoms. Diabetes was initially treated with insulin then sulfonyluraes, but repeated hypoglycemias lead to diet alone. Physicians should be aware of the potential danger of the association of 'boosted' IP and some kind of inhaled corticotherapy  Johnson SR;Marion AA;Vrchoticky T;Emmanuel PJ;Lujan ZJ, J Pediatr, 2006, 148(3): 386-388-388; Cushing syndrome with secondary adrenal insufficiency from concomitant therapy with ritonavir and fluticasone We present 2 cases of Cushing syndrome with secondary adrenal insufficiency from concomitant use of ritonavir and inhaled corticosteroids in children with human immunodeficiency virus infection. These cases highlight the need for special consideration when treatment with an inhaled/intranasal corticosteroid is indicated in children receiving antiretroviral therapy. < copyright > 2006 Elsevier Inc. All rights reserved Chen F;Kearney T;Robinson S;Daley-Yates PT;Waldron S;Churchill DR, Sex Transm Infect, 1999, 75:274; Cushing's syndrome and severe adrenal suppression in patients treated with ritonavir and inhaled nasal fluticasone Rouanet I;Peyriere H;Mauboussin JM;Vincent D, HIV Med, 2003, 4:149-150; Cushing's syndrome in a patient treated by ritonavir/lopinavir and inhaled fluticasone Dupont C;Giraud V;Leporrier J;Greffe S;Rouveix E;Chinet T, Revue des Maladies Respiratoires, 2009, 26:779-782; Cushing's syndrome induced by combined treatment with inhaled fluticasone and oral ritonavir Introduction: Fluticasone is a corticosteroid drug which is used in inhaled and nasal formulations for the treatment of asthma and allergic rhinitis. It is metabolized in the liver by the cytochrome P450. Ritonavir, an inhibitor of the HIV protease, also acts as an inhibitor of several isoenzymes of the P450 cytochrome. This property explains the many drug interactions observed with this agent. Case report: We report two cases of Cushing's syndrome with adrenal insufficiency associated with the combined administration of oral low dose ritonavir and moderate to high dose inhaled fluticasone. Conclusion: These observations highlight the fact that the combined administration of fluticasone and ritonavir must be avoided as well as the combined administration of fluticasone and other inhibitors of the cytochrome P450. copyright 2009 SPLF. Edite par Elsevier Masson SAS  Yoganathan K;David L;Williams C;Jones K, Int J STD AIDS, 2012, 23:520-521; Cushing's syndrome with adrenal suppression induced by inhaled budesonide due to a ritonavir drug interaction in a woman with HIV infection A 48-year-old woman with HIV infection developed Cushingoid features while she was taking ritonavir-boosted darunavir. Cushing's syndrome was confirmed due to the drug interaction between ritonavir and budesonide. Diagnosis of iatrogenic Cushing's syndrome in HIV-positive patients who are on ritonavir-boosted protease inhibitors (PIs) presents a clinical challenge due to similar clinical features of lipohypertrophy related to ritonavir-boosted PIs. Although this complication has been widely described with the use of inhaled fluticasone, the interaction with inhaled budesonide at therapeutic dose is not widely recognized de Maat MM;Ekhart GC;Huitema AD;Koks CH;Mulder JW;Beijnen JH, Clin Pharmacokinet, 2003, 42:223-282; Drug interactions between antiretroviral drugs and comedicated agents HIV-infected individuals usually receive a wide variety of drugs in addition to their antiretroviral drug regimen. Since both non-nucleoside reverse transcriptase inhibitors and protease inhibitors are extensively metabolised by the cytochrome P450 system, there is a considerable potential for pharmacokinetic drug interactions when they are administered concomitantly with other drugs metabolised via the same pathway. In addition, protease inhibitors are substrates as well as inhibitors of the drug transporter P-glycoprotein, which also can result in pharmacokinetic drug interactions. The nucleoside reverse transcriptase inhibitors are predominantly excreted by the renal system and may also give rise to interactions. This review will discuss the pharmacokinetics of the different classes of antiretroviral drugs and the mechanisms by which drug interactions can occur. Furthermore, a literature overview of drug interactions is given, including the following items when available: coadministered agent and dosage, type of study that is performed to study the drug interaction, the subjects involved and, if specified, the type of subjects (healthy volunteers, HIV-infected individuals, sex), antiretroviral drug(s) and dosage, interaction mechanism, the effect and if possible the magnitude of interaction, comments, advice on what to do when the interaction occurs or how to avoid it, and references. This discussion of the different mechanisms of drug interactions, and the accompanying overview of data, will assist in providing optimal care to HIV-infected patients  Daveluy A;Raignoux C;Miremont-Salame G;Girodet P;Moore N;Haramburu F;Molimard M, Tomt indhold, 2009, a, 65:743-745; Drug interactions between inhaled corticosteroids and enzymatic inhibitors Gupta SK;Dube MP, Clin Infect Dis, 2002, 35:E69-E71; Exogenous cushing syndrome mimicking human immunodeficiency virus lipodystrophy A 45-year-old man infected with human immunodeficiency virus (HIV) developed abnormal fat accumulations that initially were believed to be caused by HIV lipodystrophy. Further clinical evaluation revealed, however, that the patient had developed exogenous Cushing syndrome, which presumably was caused by the inhibition of CYP3A4´s metabolism of inhaled fluticasone by the protease inhibitor ritonavir. Clinicians should be aware that clinical clues may indicate conditions other than lipodystrophy that may cause abnormal fat accumulation and that fluticasone should be cautiously administered to patients who are receiving ritonavir Soldatos G;Sztal MS;Woolley I;Stockigt J, Intern Med J, 2005, 35:67-68; Exogenous glucocorticoid excess as a result of ritonavir-fluticasone interaction Bernecker C;West TB;Mansmann G;Scherbaum WA;Willenberg HS, Exp Clin Endocrinol Diabetes, 2012, 120:125-127; Hypercortisolism caused by ritonavir associated inhibition of CYP 3A4 under inhalative glucocorticoid therapy. 2 case reports and a review of the literature Recent in vitro and in vivo studies have shown a potent inhibition of cytochrome P450 CYP3A4 through human immune deficiency virus (HIV) protease inhibitors (PIs). The PI ritonavir is described as the most potent compound within these CYP3A4 inhibitors. We present 2 cases who developed the sequelae of glucocorticoid excess following ritonavir therapy and inhalative glucocorticoid treatment: A 60-year-old HIV positive man developed the typical symptoms of Cushing's syndrome and a 52-year-old HIV positive man developed severe osteoporosis Blondin MC;Beauregard H;Serri O, Endocr Pract , 2013, 19:e138-e141; Iatrogenic Cushing syndrome in patients receiving inhaled budesonide and itraconazole or ritonavir: two cases and literature review OBJECTIVE: To present two cases of iatrogenic Cushing syndrome caused by the interaction of budesonide, an inhaled glucocorticoid, with ritonavir and itraconazole. METHODS: We present the clinical and biochemical data of two patients in whom diagnosis of Cushing syndrome was caused by this interaction. We also reviewed the pertinent literature and management options. RESULTS: A 71-year-old man was treated with inhaled budesonide for a chronic obstructive pulmonary disease and itraconazole for a pulmonary aspergillosis. The patient rapidly developed a typical Cushing syndrome complicated by bilateral avascular necrosis of the femoral heads. Serum 8:00 AM cortisol concentrations were suppressed at 0.76 and 0.83 mug/dL on two occasions. The patient died 4 days later of a massive myocardial infarction. The second case is a 46-year-old woman who was treated for several years with inhaled budesonide for asthma. She was put on ritonavir, a retroviral protease inhibitor, for the treatment of human immunodeficiency virus (HIV). In the following months, she developed typical signs of Cushing syndrome. Her morning serum cortisol concentration was 1.92 mug/dL. A cosyntropin stimulation test showed values of serum cortisol of <1.10, 2.65, and 5.36 mug/dL at 0, 30, and 60 minutes, respectively, confirming an adrenal insufficiency. Because the patient was unable to stop budesonide, she was advised to reduce the frequency of its administration and eventually taper the dose until cessation. CONCLUSION: Clinicians should be aware of the potential occurrence of iatrogenic Cushing syndrome and secondary adrenal insufficiency due to the association of inhaled corticosteroids with itraconazole or ritonavir  Kedem E;Shahar E;Hassoun G;Pollack S, J Asthma, 2010, a, 47:830-831; Iatrogenic Cushing's syndrome due to coadministration of ritonavir and inhaled budesonide in an asthmatic human immunodeficiency virus infected patient Introduction. Iatrogenic Cushing's syndrome (CS) is caused by exposure to glucocorticoids and may be promoted by interaction with additional drugs. It is well known in asthmatic human immunodeficiency virus (HIV)-infected patients treated with inhaled fluticasone with ritonavir-containing antiretroviral regimen (cART). Case Report. The authors present an asthmatic HIV-infected Ethiopian woman, treated with fluticasone/salmeterol, commencing cART with tenofovir, emtricitabine, and lopinavir/ritonavir. During 7 months she gained 9 kg and hyperpigmentation, mild edema, marked abdominal striae, and increase in blood pressure were noted. Plasma am and urine free cortisol levels confirmed CS diagnosis and fluticasone was discontinued. Complete resolution of CS occurred within 2 months. However, frequent asthma symptoms required resumption of inhaled corticosteroid (ICS) treatment, and budesonide/formeterol was prescribed. Soon reemergence of symptomatic CS was noted. Ritonavir dose was halved, but CS symptoms continued to develop. Budesonide was stopped and montelukast initiated. Resolution of cushingoid symptoms was observed within weeks. Discussion. Corticosteroids are metabolized by cytochrome P450 3A4 (CYP3A4). Fluticasone has the longest glucocorticoid receptorbinding half-life and is 300 times more lipophilic than budesonide. Inhaled fluticasone possesses a high suppression rate of hypothalamic-pituitary-adrenal axis. Ritonavir, a potent CYP3A4 inhibitor, may inhibit corticosteroid degradation and increase its accumulation. Inhaled budesonide is less likely to cause adrenal suppression. Diagnosing Cushing's syndrome presents a clinical challenge due to similarities with clinical manifestations and side effects related to cART. In patients treated with inhaled or intranasal corticosteroids together with cART there may be a higher incidence of iatrogenic CS. CS should be looked for, and management considered carefully. 2010 Informa Healthcare USA, Inc  Pessanha TM;Campos JMS;Barros ACM;Pone MVS;Garrido JR;Pone SM, AIDS, 2007, 21(4): 529-532-532; Iatrogenic Cushing's syndrome in a adolescent with AIDSs on ritonavir and inhaled fluticasone. Case report and literature review [2] Gillett MJ;Cameron PU;Nguyen HV;Hurley DM;Mallal SA, AIDS, 2005, 19:740-741; Iatrogenic Cushing's syndrome in an HIV-infected patient treated with ritonavir and inhaled fluticasone Valin N;De CN;Garrait V;Bergeron A;Bouche C;Molina JM, J Int Assoc Physicians AIDS Care (Chic ), 2009, 8:113-121; Iatrogenic Cushing's syndrome in HIV-infected patients receiving ritonavir and inhaled fluticasone: description of 4 new cases and review of the literature Protease inhibitors boosted with ritonavir can lead to drug-drug interactions, particularly with inhaled corticosteroids such as fluticasone, because of the potent inhibition of cytochrome P450-3A4 activity. We report 4 cases of iatrogenic Cushing's syndrome after concomitant administration of inhaled fluticasone and antiretroviral therapy including a protease inhibitor boosted with ritonavir. Although typical manifestations were present, diagnosis of Cushing's syndrome was delayed because the patients were suspected to have antiretroviral therapy-associated lipodystrophy, which shares common clinical features with Cushing's syndrome. Biochemical tests confirmed iatrogenic Cushing's syndrome and clinical symptoms resolved after stopping ritonavir or fluticasone. The differences between the clinical symptoms of Cushing's syndrome and lipodystrophy are discussed as well as their frequency in the cases reported in the literature. The recommendation that concomitant administration of inhaled or intranasal fluticasone and ritonavir be prohibited must be implemented among practitioners who treat HIV-infected patients, and if long-term inhaled steroids are required, other drugs should be preferred  Samaras K;Pett S;Gowers A;McMurchie M;Cooper DA, J Clin Endocrinol Metab, 2005, 90:4394-4398; Iatrogenic Cushing's syndrome with osteoporosis and secondary adrenal failure in human immunodeficiency virus-infected patients receiving inhaled corticosteroids and ritonavir-boosted protease inhibitors: six cases Ritonavir, a protease inhibitor (PI), is a potent inhibitor of cytochrome P450 3A4. This pharmacological effect, even at low doses (</=200 mg/d), is used to 'boost' levels of other PIs in the treatment of HIV infection and facilitate once or twice daily dosing with reduced pill burden. Six patients with preexisting HIV-lipodystrophy developed symptomatic Cushing's syndrome when treated with inhaled fluticasone at varying doses for asthma while concurrently treated with low-dose ritonavir-boosted PI antiretroviral therapy (ART) regimens for HIV infection. There was evidence of adrenal suppression in all patients on stimulation studies. After the withdrawal of inhaled fluticasone, four patients became symptomatic of hypocortisolism, and three required oral corticosteroid support for several months. Other complications included evidence of osteoporosis (n = 3), crush fractures (n = 1), and exacerbation of preexisting type 2 diabetes mellitus (n = 1). In part, the diagnosis of fluticasone-induced Cushing's syndrome was delayed because all patients had preexisting body composition changes of ART-associated lipodystrophy, masking the Cushing's features. Practitioners should be aware of the impact on the adrenal axis of coadministration of PI-based ART regimens with inhaled corticosteroids and the potential for exacerbating or even inducing other metabolic conditions, such as osteoporosis or diabetes  Boyd SD;Hadigan C;McManus M;Chairez C;Nieman LK;Pau AK;Alfaro RM;Kovacs JA;Calderon MM;Penzak SR, J Acquir Immune Defic Syndr, 2013, 63:355-361; Influence of low-dose ritonavir with and without darunavir on the pharmacokinetics and pharmacodynamics of inhaled beclomethasone OBJECTIVE: To identify an alternative inhaled corticosteroid to fluticasone propionate that can be safely coadministered with HIV protease inhibitors, the safety and pharmacokinetics of beclomethasone dipropionate (BDP) and its active metabolite, beclomethasone 17-monopropionate (17-BMP), in combination with ritonavir (RTV) and darunavir/ritonavir (DRV/r) were assessed. DESIGN: Open-label, prospective, randomized pharmacokinetic and pharmacodynamic study in healthy volunteers. METHODS: Thirty healthy volunteers received inhaled 160 mug bid BDP for 14 days and were then randomized (1:1:1) into 3 groups: group 1 (control) remained on BDP alone for 28 days, group 2 received 100 mg bid BDP + RTV for 28 days, and group 3 received 600/100 mg bid BDP + DRV/r for 28 days. Pharmacokinetic sampling for 17-BMP was performed on days 14 and 28, and pharmacokinetic parameter values were compared within patients and between groups. Cortisol stimulation testing was also performed on days 1, 14, 28, and 42 and compared within and between groups. RESULTS: Geometric mean ratios (day 28:day 14) (90% confidence interval) for 17-BMP area under the concentration-time curve in groups 1, 2, and 3, respectively, were 0.93 (0.81 to 1.06, P = 0.27), 2.08 (1.52 to 2.65, P = 0.006), and 0.89 (0.68 to 1.09, P = 0.61). There were no significant reductions in serum cortisol levels within or between groups (P > 0.05). CONCLUSIONS: DRV/r did not increase 17-BMP exposure, whereas RTV alone produced a statistically significant but clinically inconsequential 2-fold increase in 17-BMP exposure. Adrenal suppression was not observed in any of the study groups. These data suggest that BDP can be safely coadministered with DRV/r and likely other RTV-boosted protease inhibitors  Spruyt S;Vlieghe E;Bomans P;Moerman F;Colebunders R;Van den Ende J, Acta Clin Belg, 2012, 67:120-122; Inhaled corticosteroids in persons with HIV infection: not that harmless There is a growing group of HIV-seropositive patients at risk for chronic lung disease due to their life style and age. The interaction between certain antiretroviral drugs and corticosteroid inhalation therapy is potentially dangerous but often unrecognised. We present three cases from our HIV-clinic of whom two developed full blown Cushing's syndrome over a short period of time and one presented with asymptomatic hypocortisolaemia due to serious drug interactions between HIV-drugs and inhaled corticosteroids. General practitioners, HIV and chest physicians should all be aware of this potentially life-threatening interaction and the combination of those products should be avoided where possible Arrington SR;Hutton N;Siberry GK, Pediatr Infect Dis J, 2006, 25(11): 1044-1048-1048; Ritonavir-fluticasone interaction causing cushing syndrome in HIV-infected children and adolescents BACKGROUND: Ritonavir, a potent inhibitor of CYP3A4 enzyme, can lead to high systemic concentrations of fluticasone when these 2 drugs are coadministered. Exogenous Cushing syndrome (CS) in HIV-infected patients receiving ritonavir and fluticasone has been reported frequently in adults but not in children. Three patients, all receiving ritonavir-fluticasone, developed weight gain and altered fat distribution concerning for either lipodystrophy or CS. METHODS: Three patients were initially identified by their clinicians as having weight gain and altered fat distribution concerning for either lipodystrophy or CS. All 3 patients were receiving fluticasone and ritonavir, leading to concern about a potential medication interaction. After suspecting exogenous CS, all patient medication lists were reviewed to identify all children prescribed ritonavir-fluticasone. Blood adrenocorticotropic hormone (ACTH) and cortisol were obtained during routine clinic visits. Medication history, laboratory data and physical examination findings were abstracted from medical records. RESULTS: Seventeen (9%) of 189 patients in this pediatric HIV clinic had been prescribed ritonavir-fluticasone. Of 7 patients still taking ritonavir-fluticasone, CS features were present in 4 (57%) patients, including the 3 patients initially suspected of CS or lipodystrophy. Five (71%) patients, including all 4 with CS features, had low serum concentrations: median cortisol <0.2 < mu >g/dL (normal, <0.2 < mu >g/dL). Three of these 5 had ACTH measured, all of which were low: median ACTH 3.0 pmol/L (range, 2.2-<5.0 pmol/L). One patient taking ritonavir-fluticasone had suppressed cortisol but no CS features. The 2 patients with normal serum cortisol and ACTH values had persistent HIV viremia and were suspected of medication nonadherence. Clinical and laboratory abnormalities generally normalized in affected patients within 3 months after discontinuation of fluticasone alone (2) and ritonavir-fluticasone (3). CONCLUSIONS: Pediatric HIV physicians frequently prescribe fluticasone and ritonavir together. The combination can cause CS and adrenal suppression in children, potentially leading to misdiagnosis of lipodystrophy syndrome and to increased risk of adrenal crisis during acute illness. Alternatives to fluticasone should be used for treating children receiving ritonavir. < copyright > 2006 Lippincott Williams & Wilkins, Inc  Hillebrand-Haverkort ME;Prummel MF;ten Veen JH, AIDS, 1999, 13:1803; Ritonavir-induced Cushing's syndrome in a patient treated with nasal fluticasone St CK;Maguire JD, Int J STD AIDS, 2012, 23:371-372; Role of fluconazole in a case of rapid onset ritonavir and inhaled fluticasone-associated secondary adrenal insufficiency A 52-year-old man with well-controlled HIV infection taking ritonavir and increasing doses of inhaled fluticasone for chronic bronchitis developed thrush. Within days of discontinuing fluticasone and initiating fluconazole, he presented with fatigue, malaise, lower-extremity oedema and orthostasis. Testing confirmed exogenous Cushing's syndrome and secondary adrenal insufficiency. Although ritonavir-fluticasone interactions have been previously reported as a cause for adrenal insufficiency, we propose that fluconazole increased the rapidity of onset and severity of symptoms through synergistic inhibition of the adrenal axis 
|
 |
|
|
|
|

|