
|
Klik på et bogstav for at se de begreber, der er forklaringer til.
- ACE-hæmmere: Angiotensin Converting Enzyme hæmmere. ACE-hæmmere nedsætter aktiviteten af renin-angiotensin-aldosteron-systemet ved at hæmme omdannelsen af angiotensin I til II, hvorved universel vasodilatation uden sympatikusaktivering indtræder og medfører fald i blodtrykket. Anvendes typisk mod forhøjet blodtryk og hjerteinsufficiens.
- Antacida: Stoffer der neutraliserer syre produceret i mavesækken. Eller: Syreneutraliserende stoffer, der medfører neutralisering af mavesækkens pH.
- AUC: Area under the curve. Det grafiske areal under en plasmakoncentrations-tids-kurve for et lægemiddel. AUC bruges til at beskrive, hvordan kroppen eksponeres for et givent lægemiddel og anvendes til at estimere biotilgængeligheden og clearence.
- BID: Medicinsk forkortelse for bis in die = to gange dagligt.
- Biotilgængelighed, F: Den del af et oralt administreret lægemiddel, der i forhold til en intravenøs dosis når det systemiske kredsløb. Omfatter også den hastighed, hvormed dette sker. Biotilgængelighed omfatter både absorptionen over tarmvæggen (absorptionen sensu strictiori) og en evt. førstepassagemetabolisme.
- Bredspektret antibiotika: Antibiotika med virkning på et bredt spektrum af mikroorganismer, i modsætning til smalspektrede antibiotika, der kun er virksomme over for specifikke typer af mikroorganismer.
- Clearance (Cl): Forholdet mellem et lægemiddels (eller andet stofs) eliminationshastighed (mængde per tidsenhed) og dets koncentration i plasma (eller blod).
Clearance er konstant, dvs. koncentrations-uafhængig, for stoffer, der elimineres efter en 1. ordens-reaktion.
Clearance bestemmer sammen med fordelingsrummet halveringstiden. Clearance fra forskellige eliminationsorganer er additiv.
- Cmax: Den maksimale koncentration i plasma, der opnås efter lægemiddelindgift.
Ved i.v. indgift er Cmax lig Co, mens Cmax efter peroral indgift oftest først opnås efter 1-2 timer (tmax).
- CYP P450: Cytochrom-P450. Enzymsystem, som metaboliserer adskillige lægemidler via oxidering.
Oxidering udgør den kvantitativt dominerende eliminationsvej for lægemidler. CYP-enzymerne forekommer i særlig høj koncentration i leveren.
- Fald i clearance: Lægemidlet tager længere tid at få renset ud af kroppen.
- Halveringstid, t1/2: Den tid, det tager organismen (efter fordeling) at eliminere halvdelen af den tilbageværende mængde lægemiddel i kroppen.
Størrelsen er konstant og koncentrationsuafhængig for lægemidler med 1. ordens-elimination.
- Hepatisk: Vedr. leveren.
- Hypertension: Forhøjet blodtryk.
- Hypoglykæmi: Lavt blodsukker. Symptomer optræder ofte ved blodsukker lavere end 2,5 mmol/L.
- Hypotension: Lavt blodtryk.
- Hypothyreose: Nedsat funktion af skjoldbruskkirtlen som fører til nedsat dannelse af hormon (thyroxin) og dermed for lavt stofskifte.

- Inducerende lægemiddel: Når et lægemiddel forårsager øget omsætning af et andet lægemiddel via induktion af f.eks. CYP450.
- Induktion: Øget omsætning af et lægemiddel via induktion af f.eks. CYP450.
- INR: International normalized ratio. INR er en standardiseringsmetode til sammenligning af koagulationstider (protrombintider, PT). INR er således et mål for blodets evne til at koagulere.
INR har til formål at minimere forskellene mellem tromboplastinreagenser ved hjælp af en kalibreringsproces, hvor alle kommercielle tromboplastiner sammenlignes med et internationalt referencemateriale.
INR beregnes således: INR=((Patient PT)/(Middel normal PT))^ISI , og fortæller dermed hvor lang koagulationstiden er i forhold til den normale koagulationstid.
- ISI: International Sensitivity Index. Protrombintid målt med forskellige tromboplastiner kan ikke sammenlignes direkte med hinanden, f.eks. fordi sensitiviteten over for koagulationsfaktorer kan variere. For at få koagulationstider, der er så sammenlignelige som muligt, godkendte Verdenssundhedsorganisationen (WHO) i 1983 en standard reference-tromboplastin. Alle producenter af tromboplastin skal kalibrere deres reagens over for WHOs standard. Den fundne værdi betegnes International Sensitivity Index (ISI), og bruges til at beregne INR.
- Iskæmi: Ophævet eller nedsat blodforsyning af et væv i forhold til dets behov.
- Isoenzymer: Forskellige udtryksformer for et enzym. Opstår pga. af forskellige allelle gener. Eksempler ses inden for det lægemiddelomsættende system CYP450, hvor isoenzymer f.eks. er 2D6, 3A4 og 2C9.
- Kasuistik: I lægevidenskab en offentliggjort beskrivelse af et enkelt eller få sygdomstilfælde (casus (lat.): ”tilfælde, sag”).
- Lipidsænkende lægemidler: Lægemidler, der sænker visse af blodets fedtstoffer – kolesterolsænkende.
- Metabolisme: Metabolisme eller stofskifte er en generel betegnelse for den biokemiske omsætning af kemiske forbindelser i den levende organisme og dens celler. Bruges synonymt med biotransformation.
- P-gp: Permeability glycoprotein. P-gp er et cellemembran-protein, som er tilstede i epithelceller i bl.a. tarm, lever og nyrer, hvor det transporterer fremmede substanser fra blodet og ud i hhv. tarmen, galdegange og nyretubuli.
- Plasma: Plasma er den fraktion af blodet, der ikke indeholder celler. Plasma indeholder forskellige næringsstoffer, hormoner, antistoffer, koagulationsfaktorer og salte. 95% af plasma består af vand.
- PO: Per os. Via munden.
- PN medicinering: Pro re nata medicinering. Medicin, der gives efter behov.
- PT: Protrombintid. Tiden, det tager plasma at koagulere, efter tilsætning af tromboplastin (også kaldet tissue factor). Protrombintiden bruges til at vurdere blodets koagulationsevne, og anvendes især til monitorering af antikoagulationsbehandling.
- qd: Quaque die. Hver dag.
- QID: Quater in die. Fire gange dagligt.
- Renal: (af lat. renalis), vedr. nyrerne.
- Respirationsdepression: Respirationsdepression (også kaldet hypoventilation) er når frekvensen eller dybden af respirationen er utiltrækkelig til at opretholde den nødvendige gasudveksling i lungerne.
- Serotonergt syndrom: Et symptomkompleks, der skyldes overstimulering i centralnervesystemet med serotonergt aktive substanser. Symptomerne er muskelrykninger, skælven, kvalme, diarré, sved og forvirring.
- Serum: Plasma uden koagulationsfaktorer.
- SID: Semel in die. Én gang dagligt.
- SmPC: SmPC står for Summary of Product Characteristics, og er det engelske udtryk for produktresumé.
- TID: Ter in die. Tre gange dagligt.
- tmax: Det tidspunkt, hvor den maksimale plasmakoncentration af et lægemiddel indtræder. Des hurtigere absorptionshastighed, des mindre tmax.
- Total clearance: Summen af hepatisk og renal clearance. I hvilken grad disse fraktioner bidrager afhænger af, om lægemidlet primært udskilles renalt eller også undergår fase I (f.eks. via CYP) og fase II (f.eks. glukuronidering) biotransformation i leveren.
- UGT: Uridine 5'-diphospho-glucuronosyltransferase, eller UDP- glucuronosyltransferase. Glucuronyltransferaser er enzymer, som foretager konjugering (glucuronidering) af mange lægemidler og lægemiddelmetabolitter, hvorved de omdannes til stoffer, der er lettere at udskille.
- Vasodilatation: Udvidelse af kar.
- Vasokonstriktion: Sammentrækning af kar.
|
|
Formålet med Interaktionsdatabasen er at gøre behandlingen med lægemidler mere effektiv og sikker, og fremme kvaliteten i patientbehandlingen, herunder bidrage til rationel farmakoterapi. Det har været til hensigt at udvikle et redskab, der er let at anvende i den kliniske hverdag og, hvor der på højt fagligt niveau er skabt konsensus om rekommandationer og beskrivelser af interaktioner mellem lægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker og kasuistikker) publiceret i PubMed og Embase.
Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
|
|
Etableringen af Interaktionsdatabasen var et fælles projekt mellem Danmarks Apotekerforening, Den Almindelige Danske Lægeforening, Dansk Lægemiddel Information A/S og Institut for Rationel Farmakoterapi. En projektleder og 2 farmaceuter stod for opbygningen af databasen bistået af et fagligt videnskabeligt udvalg. Desuden har der været tilknyttet eksperter indenfor forskellige fagområder. Efter en årrække under Sundhedsstyrelsen overtog Lægemiddelstyrelsen i 2015 driften og vedligeholdelsen af databasen.
|
|
Vær opmærksom på, at alle anbefalinger på Interaktionsdatabasen.dk er vejledende.
Hjemmesiden giver desuden ikke oplysninger om bivirkninger ved hvert enkelt præparat. Her henviser vi til indlægssedlen i det enkelte præparat eller til Lægemiddelstyrelsens produktresuméer.
Der kan forekomme bivirkninger, du ikke kan finde informationer om her. Dem vil vi opfordre dig til at indberette til Lægemiddelstyrelsen. Det kan du gøre på:
|
|
I denne database er lægemiddelinteraktion defineret som en ændring i enten farmakodynamikken og/eller farmakokinetikken af et lægemiddel forårsaget af samtidig behandling med et andet lægemiddel.
Interaktionsdatabasen medtager farmakodynamiske interaktioner, der ikke er umiddelbart indlysende additive (fx med forskellig virkningsmekanisme), og som kan have væsentlig klinisk betydning.
Andre faktorer, som interagerer med eller ændrer lægemiddelvirkningen så som næringsmidler (f.eks. fødemidler og kosttilskud) og nydelsesmidler (f.eks. alkohol og tobak), er ikke medtaget. Dog er medtaget lægemiddelinteraktioner med grapefrugtjuice, tranebærjuice og visse naturlægemidler.
Interaktionsdatabasens primære evidensgrundlag er offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer medtaget.
I Interaktionsdatabasen findes fem forskellige symboler:
- Det røde symbol (tommelfingeren, der peger nedad) betyder, at den pågældende præparatkombination bør undgås. Denne anbefaling bliver givet i tilfælde hvor det vurderes, at den kliniske betydning er udtalt, og hvor dosisjustering ikke er mulig, eller hvis der er ligeværdige alternativer til et eller begge af de interagerende stoffer. Det røde symbol vælges også i tilfælde, hvor der vurderes at være ringe dokumenteret effekt af et eller begge stoffer, (hvor anvendelse derfor ikke findes strengt nødvendig), f.eks. for visse naturlægemidler.
- Det gule symbol (den løftede pegefinger) betyder, at kombinationen kan anvendes under visse forholdsregler. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er moderat til udtalt, samtidig med at den negative kliniske effekt af interaktionen kan modvirkes, enten gennem ned- eller opjustering af dosis, eller ved at forskyde indtagelsestidspunktet for det ene præparat. Anbefalingen gives også, hvis det vurderes, at kombinationen kan anvendes under forudsætning af øget opmærksomhed på effekt og/eller bivirkninger.
- Det grønne symbol (tommelfingeren, der peger opad) betyder, at kombinationen kan anvendes. Denne anbefaling gives i tilfælde, hvor det vurderes, at den kliniske betydning er uvæsentlig eller ikke tilstede.
- Det blå symbol (udråbstegnet) fremkommer i tilfælde, hvor der søges på et specifikt præparat eller en præparatkombination, som ikke findes beskrevet i Interaktionsdatabasen, men hvor der findes andre beskrevne interaktioner mellem stoffer i stofgruppen, som muligvis kan være relevante for søgningen.
- Det grå symbol (spørgsmålstegnet) fremkommer i tilfælde, hvor der er søgt på et præparat eller en præparatkombination, som (endnu) ikke er beskrevet i Interaktionsdatabasen, og hvor der heller ikke findes beskrivelser af andre præparatkombinationer mellem de to stofgrupper. En manglende beskrivelse er ensbetydende med, at Lægemiddelstyrelsen ikke har kendskab til videnskabelige undersøgelser, der undersøger en interaktion mellem den pågældende præparatkombination, og heller ikke til kasuistiske beskrivelser af en mulig interaktion. Der kan også være tale om en kombination, hvor der ikke kan drages konklusioner på baggrund af nuværende viden.
Opdatering af databasens faglige indhold foregår via litteratursøgninger som leveres via Det Kongelige Bibliotek. Litteratursøgningerne er struktureret efter veldefinerede søgekriterier og bliver løbende evalueret. Endvidere foretages yderligere håndsøgning i referencelister som kvalitetssikring af litteratursøgningerne.
Databasen bliver opdateret løbende.
Lægemiddelstyrelsens enhed Regulatorisk & Generel Medicin står for opdatering og vedligehold af Interaktionsdatabasens indhold.
Vedligehold og opdatering af databasen foretages af den faglige arbejdsgruppe, som består af 1 akademisk medarbejder og 2 studerende.
Arbejdsgruppen samarbejder med en deltidsansat speciallæge i klinisk farmakologi omkring den kliniske vurdering af lægemiddelinteraktionerne.
Interaktionsdatabasen er et opslagsværktøj, der beskriver evidensbaserede interaktioner, det vil sige interaktioner, der er dokumenteret ved publicerede kliniske studier og/eller kasuistikker. Der vil således kunne forekomme uoverensstemmelse mellem andre opslagsværker, som er opbygget efter andre principper og evidenskriterier.
Der inkluderes kun interaktioner fra offentligt publicerede, peer-reviewed original interaktionslitteratur (kliniske studier udført på mennesker samt kasuistikker) publiceret i PubMed og Embase. Desuden er interaktioner hvor data er beskrevet i produktresuméer også medtaget. Det tilstræbes at databasen opdateres snarest efter publicering, men der kan forekomme forsinkelser.
Interaktionsdatabasen beskriver interaktioner for markedsførte lægemidler, naturlægemidler samt stærke vitaminer og mineraler. I interaktionsbeskrivelserne skelnes som udgangspunkt ikke mellem forskellige dispenseringsformer. For udvalgte lægemidler skelnes dog mellem dermatologiske og systemiske formuleringer. Handelsnavnene for stærke vitaminer og mineraler, naturlægemidler samt lægemidler som ikke figurerer på medicinpriser.dk (dvs. SAD præparater) kan ikke findes på interaktionsdatabasen.
Interaktionsdatabasen omhandler ikke kosttilskud, vacciner, parenteral ernæring, elektrolytvæsker, lægemidler uden systemisk effekt og priktest (ALK).
Ja, du kan slå både lægemidler, naturlægemidler, stærke vitaminer, mineraler og enkelte frugtjuice op.
Naturlægemidler er en særlig gruppe lægemidler, der typisk indeholder tørrede planter eller plantedele, udtræk af planter eller andre naturligt forekommende bestanddele. Naturlægemidler er i lovgivningen defineret som "lægemidler, hvis indholdsstoffer udelukkende er naturligt forekommende stoffer i koncentrationer, der ikke er væsentligt større end dem, hvori de forekommer i naturen". Naturlægemidler skal godkendes af Lægemiddelstyrelsen inden de må sælges.
Stærke vitaminer og mineraler er en gruppe lægemidler, hvis indholdsstoffer udelukkende er vitaminer og/eller mineraler, og hvor indholdet af vitamin eller mineral er væsentligt højere end det normale døgnbehov hos voksne mennesker. Stærke vitaminer og mineraler kan kun godkendes til at forebygge og helbrede såkaldte mangeltilstande (og altså ikke til at behandle sygdomme). Stærke vitaminer og mineraler må kun sælges i Danmark, hvis de er godkendt af Lægemiddelstyrelsen.
Ja, du kan søge på så mange lægemidler/indholdsstoffer, du ønsker samtidig. Det gør du ved at bruge søgeboksen til højre på forsiden med overskriften ”Søg på flere præparater i kombination”. Her kan du tilføje flere felter med knappen nederst. Hvis du søger på kombinationer med mere end to slags lægemidler/indholdsstoffer, skal du være opmærksom på, at du ikke kun får ét resultat, men et antal 1+1 kombinationer. Et eksempel: Hvis du søger på samtidig brug af en p-pille, et blodtrykssænkende lægemiddel og et sovemiddel, får du 3 mulige resultater:
A: kombinationen af p-pille og blodtrykssænkende lægemiddel
B: kombinationen af p-pille og sovemiddel
C: kombinationen af blodtrykssænkende lægemiddel og sovemiddel
Du får de parvise kombinationer, der er videnskabeligt undersøgt.
Nej, du skal ikke angive dosis (500mg paracetamol) eller interval (2xdaglig), når du skal søge på et præparat eller indholdsstof. Det er kun selve præparatnavnet eller navnet på indholdsstoffet, du skal skrive. Vælg eventuelt bare navnet fra listen.
Det er desværre sådan, at der indtil videre kun kan søges på indholdsstof, når det gælder naturlægemidler.
Dette sker, når du søger på et kombinationspræparat. Når du søger på et kombinationspræparat, får du præsenteret et resultat for hvert af disse indholdsstoffer.
Indholdet i databasen er resultatet af grundige vurderinger af videnskabelige artikler og konklusioner fra humane forsøg. Hvis du kun får én interaktion på trods af, at du har indtastet flere præparater eller indholdsstoffer, skyldes det, at der endnu ikke er beskrevet (eller fundet) interaktioner af de andre indholdsstoffer i den videnskabelige litteratur.
På Lægemiddelstyrelsens hjemmeside, og i månedsbladet Rationel Farmakoterapi, juni 2015.
|
|
Lægemiddelstyrelsen
Axel Heides Gade 1
2300 København S
Tlf.nr 44 88 95 95
|
|
|
 |
 |
Interaktionsoplysninger
|
|
|
|
|
 |
 |
 |
1. Præparat: Evo-Conti - Aktive indholdsstoffer: gestagen, østrogen |
 
 |
 |
 |
Interaktionsoplysninger for perampanel og østrogen |
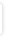 |

Kombinationen kan anvendes hvis østrogen gives som det eneste hormon. Anvendes østrogen som en del af et hormonelt kontraceptiva i kombination med et gestagen kan den præventive effekt være nedsat. Anden præventionsmetode bør anvendes, hvis graviditet er uønsket.
Der blev ikke observeret ændringer i AUC for østrogen ved kombination af perampanel og oral kontraception af kombinationstypen, mens Cmax blev reduceret med 18 %.
mulig
dokumenteret
Hormonale antikonceptiva til systemisk brug cyproteronacetat, desogestrel , drospirenon, ethinylestradiol, gestagen, østrogen andre antiepileptika brivaracetam, cenobamat, fenfluramin, gabapentin, lacosamid, lamotrigin, levetiracetam, perampanel, pregabalin, retigabin, stiripentol, topiramat, zonisamid Ved doser på 12 mg/dag kan perampanel nedsætte virkningen af progesteron-indeholdende hormonal antikonception. Der er ikke undersøgt på doser mindre end 12 mg/dag. Samtidigt er det vanskeligt at fastsætte nogen cut-off værdi for AUC og C-max i forhold til effektiv/ineffektiv anti-konceptionbehandling. Der bør anvendes en anden ikke-hormonal antikonceptionsmetode, når der anvendes perampanel. Samtidig administration af cenobamat og østrogen, kan nedsætte effekten af østrogen. I et studie fandt man at samtidig brug af lamotrigin og østrogen/gestagen øjensynligt sænkede plasmaniveauet af lamotrigin, samt fik clearance for lamotrigin til at stige. En foreslået mekanisme er, at ethinylestradiol tidligere har vist sig at inducere glucoronisering af lamotrigin, hvilket er den primære metaboliseringspathway.
Der er i litteraturen ikke lokaliseret yderligere undersøgelser eller kasuistikker, som beskriver interaktioner mellem andre epileptika og antikonceptiva til systemisk brug, hvorfor en egentlig klasseeffekt ikke kan beskrives.
Litteraturgennemgang - Vis
Bivaracetam og østrogen
Samtidig administration af 100 mg brivaracetam/dag og et oralt kontraceptiv (ethinylestradiol 0,03 mg/levonorgestrel 0,15 mg), påvirkede ikke de to stoffers farmakokinetik. Ved dosisøgning af brivaracetam til 400 mg/dag, blev der observeret en reduktion på 27 % i AUC for østrogen, men ingen påvirkning af ovulationssuppressionen. Der var generelt ingen ændring af koncentrationsprofilerne for de endogene markører estradiol, luteiniserende hormon (LH), follikelstimulerende hormon (FSH) og kønshormonbindende globulin (SHBG), SPC for Briviact, 2016.
Cenobamat og østrogen Cenobamat udviste en dosisafhængig induktion af CYP3A4, hvilket reducerede eksponeringer (AUC) for CYP3A4-substratet, midazolam 2 mg med 72 % med cenobamat 200 mg/dag hos raske kontrolpersoner. Da hormonelle kontraceptionsmidler også kan metaboliseres af CYP3A4, kan deres effekt blive reduceret ved samtidig brug af cenobamat. Derfor bør kvinder i den fertile alder, som samtidig bruger orale kontraceptionsmidler (østrogen), anvende yderligere eller alternative ikke-hormonelle præventionsmetoder. SmPC for Ontozry, 2022
Lamotrigin og østrogen
Lamotrigin synes ikke at påvirke komponenterne af antikonceptiva til systemisk brug i større grad (levonorgestrel og ethinylestradiol). Holdich PT og Whiteman P, 1991; Hussein Z og Posner J, 1997. Derimod ser det ud til at østrogenkomponenten i antikonceptiva øger omsætningen af lamotrigin sådan at serumkoncentration falder. Et prospektivt studie af Sidhu J, Job S et al, 2006 omhandlende raske, kvindelige forsøgspersoner finder et fald i AUC for lamotrigin på 52% og fald i Cmax på 39%. Under den pillefri periode (7 dage) observeres en stigning i dalværdien for lamotrigin med en faktor 2. Der sås ingen påvirkning af ethinylestradiols kinetik. Gennembrudsblødning blev rapporteret af 7 ud af 22 under studiet. Dog formodes ingen ovulation at være sket (målt via progesteron koncentrationen). I en lille case-baseret serie på 7 patienter blev der observeret en halvering af lamotrigin koncentration, samt en øget frekvens af anfald, ved samtidig indgift af antikonceptiva til systemisk brug. Ved seponering af antikonceptiva sås bivirkninger af lamotrigin Sabers A, Buchholt JM et al, 2001. Et retrospektivt studie bekræfter ligeledes denne observation Sabers A, Ohman I et al, 2003. Et prospektivt studie med 8 patienter Contin M, Albani F et al, 2006 fandt en 15% højere serum koncentration af lamotrigin (median værdi) i den p-pillefri uge sammenlignet med perioden med indtagelse af antikonceptiva. Der var dog stor interindividuel variation. Reimers A, Helde G et al, 2005 konkluderede, i et studie med 45 patienter, at det er ethinylestradiol der interagerer med lamotrigin idet man så en signifikant lavere lamotrigin serum koncentration i patienter, der fik ethinylestradiol (n=11) sammenlignet med kontrolgruppen (n=18). Lamotrigin serum koncentration var ikke signifikant ændret i 16 patienter der fik progestogen –only antikonceptiva (4 fik minipiller med desogestrel eller norethisteron, 8 fik subdermal etonogestrel eller levonorgestrel, 1 fik depot medroxyprogesteron, 3 fik intrauterin levonorgestrel). I et case-baseret studie med epileptiske kvinder undersøgte man, hvorvidt østrogen (i kombinations p-pille) påvirker kinetik af lamotrigin når lamotrigin administreres som monoterapi (N=12) eller som kombinationterapi med valproat (N=7) og carbamazepin (n=3). Der rapporteres om en stigning i clearance af lamotrigin fra 3.03 ± 0.39 1/h (måltes i den pillefri periode) til 4.02 ± 0.38 1/h (med indtagelse af antikonceptiva) hos de kvinder, der fik lamotrigin som monoterapi. Desuden sås der en stigning i clearance af laomotrigin da lamotrigin administreredes som kombinationsterapi med carbamazepin (fra 4.15 ± 0.26 1/h i den pillefri periode til 4.95 ± 0.15 1/h med indtagelse af antikonceptiva ). Der fandtes ingen signifikant effekt (p=0.054) af østrogen på clerance af lamotrigin i de kvinder, der fik valproat/lamotrigin. Mekanismen: østrogen inducerer UDP-glukuronidering, som er den primær eliminationsvej for lamotrigin. Der menes, at valproat modvirker østrogens effekt på lamotrigin-clearance da valproat hæmmer glukuronidering af lamotrigin Wegner I, Wilhelm AJ et al, 2014 I et studie beskrives det, at samtidig brug af lamotrigin og orale kontraceptivae af kombinationstypen nedsatte plasmanivauer hos yngre kvinder. I studiet inkluderede man 21 kvinder, som alle havde brugt lamotrigin i mindst 2 måneder med en stabil dosis, og inddelte dem i tre grupper: en gruppe (A) yngre kvinder (N=7), der fortsatte med kun lamotrigin, en gruppe (B) yngre kvinder (N=7) som fik administreret både lamotrigin og en oral kontraceptivae af kombinationstypen, og en sidste gruppe (C) bestående af post-menopausale kvinder (N=7), som også fortsatte i monoterapi med lamotrigin. Kvinderne i gruppe A og B blev fulgt i to konsekutive cyklusser, mens gruppe C blev fulgt i 8 uger. I gruppe A fandt man, at den gennemsnitlige plasmakoncentration af lamotrigin var 5,7 mg/L (SD 4,0) og at mean coefficient of variation var på 13,1% (SD 6,5). I gruppe B fandt man, at der var udsving i plasmakoncentrationen af lamotrigin svarende til den cykliske brug af kontraceptivae, således at lamotriginkoncentrationen steg med til gennemsnitligt 54% højere end baseline (range: 29%-129%) i de kontraceptivfrie uger. I gruppe C udviste lamotriginniveauet generelt et fladt niveau. Der var signifikant forskel på clearance af lamotrigin mellem gruppe A og B: for gruppe A var den på 49 L/døgnet (95%CI 23,5-73,7), mens den hos gruppe B var 126 L/døgnet (95% CI 102,7-148,9), ligesom der også var signifikant forskel på clearance mellem gruppe B og C, idet gruppe C havde en clearance på 82 L/døgnet (95% CI 58,7-104,8). Variationskoefficienten var ligeledes signifikant forskellige mellem gruppe A og B, hhv. gruppe C og B, i det den var 13,1% for gruppe A, 21,0% for gruppe B og 13,1% for gruppe C. Studiet tydede således på at den endogene fluktuering af østrogen og progesteron ikke påvirkede lamotrigin, men at eksogent tilført østrogen og gestagen sænker plasmaniveauet af lamotrigin og forøger clearance. En foreslået mekanisme er, at ethinylestradiol tidligere har vist sig at inducere glucoronisering af lamotrigin, hvilket er den primære metaboliseringspathway. Wegner I, Edelbroek PM et al, 2009 Supplerende litteratur: Herzog AG, Blum AS et al, 2009; Hachad H, Ragueneau-Majlessi I et al, 2002.
Perampanel og gestagen Hos raske kvinder, der fik perampanel ved en dosis på 12 mg (men ikke 4 eller 8 mg/dag) i 21 dage samtidig med oral kontraception af kombinationstypen, blev det vist, at perampanel nedsatte eksponeringen af levonorgestrel (gennemsnitlige Cmax- og AUC-værdier blev begge reduceret med 40 %). AUC for ethinyløstradiol blev ikke påvirket af perampanel 12 mg, hvorimod Cmax blev reduceret med 18 %. Derfor skal muligheden for en nedsat effektivitet af progesteron-indeholdende oral kontraception overvejes for kvinder, der har behov for perampanel 12 mg/dag, og der skal bruges en anden sikker metode (intrauterin anordning (IUD), kondom) SPC for Fycompa, 2013
Perampanel og østrogenHos raske kvinder, der fik perampanel ved en dosis på 12 mg (men ikke 4 eller 8 mg/dag) i 21 dage samtidig med oral kontraception af kombinationstypen, blev det vist, at perampanel nedsatte eksponeringen af levonorgestrel (gennemsnitlige Cmax- og AUC-værdier blev begge reduceret med 40 %). AUC for ethinyløstradiol blev ikke påvirket af perampanel 12 mg, hvorimod Cmax blev reduceret med 18 %. Derfor skal muligheden for en nedsat effektivitet af progesteron-indeholdende oral kontraception overvejes for kvinder, der har behov for perampanel 12 mg/dag, og der skal bruges en anden sikker metode (intrauterin anordning (IUD), kondom) SPC for Fycompa, 2013.
Retigabin og østrogen I et farmakokinetisk ikke-randomiseret studie med 25 raske kvinder, blev effekten af en steady-state koncentration af retigabin på norethisteron og ethinylestradiol undersøgt. Forsøgsperioden var delt op i tre forskellige behandlingsperioder: 1) 1 mg norethisteron og 0,035 mg ethinylestradiol i 21 dage. 2) En stigende mængde retigabin, fra 300 mg til 600 mg dagligt over 7 dage. 3) Øget dosis retigabin fra 600 mg dagligt til 750 mg dagligt, samt norethisteron og ethinylestradiol (samme dosis som første behandlingsperiode) i 21 dage, Resultater: AUC for østrogen var uændret, mens Cmax var 21 % lavere ved samtidig retigabin administration. Østrogen påvirkede ikke farmakokinetikken af retigabin. Crean CS, Tompson DJ et al, 2013a.
Topiramat og østrogen I et studie med 12 kvinder undersøges, om topiramat påvirker farmakokinetikken af gestagen (norethindron) og østrogen (ethinylestradiol), Rosenfeld WE, Doose DR et al, 1997. For ethinylestradiol falder AUC ca. 30% og clearancen øges med ca. 33%. Tmax og t½ stiger, men ikke signifikant. Der er ingen signifikant effekt på gestagen. Det konkluderes, at topiramat i doser på op til 800 mg/dag øger omsætningen af østrogen med op til 30%, og at man ikke bør vælge antikonceptiva med indhold af ethinylestradiol på under 35μg, hvis det gives sammen med topiramat. I et andet prospektivt studie indgår 33 raske forsøgspersoner i kombinationsbehandling med p-piller og forskellige doser topiramat (50 mg/100 mg/ 200 mg), Doose DR, Wang SS et al, 2003. Der observeres ingen statistisk signifkante ændringer i gestagens (norethindron) og østrogens (ethinylestradiol) kinetik. Den individuelle variation mellem personerne vurderes at være stor, idet der hos enkelte forsøgspersoner konstateres fald i AUC og stigning i clearance for gestagen og østrogen på op til 30%. Zonisamid og østrogen Et ublindet cross-over studie (Griffith SG og Dai Y, 2004) undersøgte effekten af zonisamid på farmakokinetikken af ethinylestradiol og norethindron, som indgår i visse orale kombinationsantikonceptiva (OC). 33 unge raske kvinder fik i første del af forsøget OC i 2 perioder (af 28 dage). Herefter blev der givet både zonisamid (mellem 200 mg/dag og 400 mg/dag) og OC i kombination indtil slutningen af den 3. periode. Forsøget viste, at der ikke var nogen statistisk signifikante ændringer i Cmax eller AUC for ethinylestradiol. Der blev heller ikke fundet farmakodynamisk reduktion af antikonceptivas effekt vurderet ud fra LH, FSH eller progesteron koncentrationsmålinger. SmPC for Ontozry, Produktresume, 2022; Angelini Pharma S.p.A https://www.ema.europa.eu/en/documents/product-information/ontozry-epar-product-information_da.pdf Holdich PT;Whiteman P, Epilepsia, 1991, 32:96-96; Effect of Lamotrigine on the Pharmacology of the Combined Oral Contraceptive Pill Effect of lamotrigine on the pharmacology of the combined oral contraceptive pill Wegner I;Wilhelm AJ;Lambrechts DAJE;Sander JW;Lindhout D, Acta Neurologica Scandinavica, 2014, 129:June; Effect of oral contraceptives on lamotrigine levels depends on comedication Objectives: To evaluate prospectively the influence of cyclic oral contraceptive (OC) use on lamotrigine (LTG) serum levels when used in combination therapy. Methods: Women with epilepsy using LTG in combination with valproate (VPA; n = 7), carbamazepine (CBZ; n = 3) or oxcarbazepine (OXC; n = 1) were evaluated during two periods of 28 days cyclic OC use, monitoring antiepileptic drug (AED) levels every other day with the dried blood spot sampling method. Results were compared with women on LTG monotherapy and OCs (n = 12). Pharmacokinetic analysis was performed using NONMEM software. Results: Mean study population value of LTG clearance estimated by the final model was 3.17 l/h. Introduction of covariates for comedication (VPA, CBZ, OXC and OC) significantly reduced the between-subject variability. A significant influence of OC comedication on LTG clearance was seen in both LTG monotherapy (clearance with OC 4.02 + 0.38 l/h, OC-free week 3.03 + 0.39 l/h) and in LTG-CBZ combination (clearance with OC 4.95 + 0.15 l/h, OC-free week 4.15 + 0.26 l/h). No influence of OC was found in LTG-VPA combination (clearance with OC 0.99 + 0.16 l/h, OC-free week 0.90 + 0.15 l/h). Conclusions: Adding OCs to LTG monotherapy or the combination LTG-CBZ significantly increased the LTG clearance and thus reduced LTG serum levels. In the combination LTG-CBZ, OCs had a non-significant effect on CBZ clearance. No significant influence of cyclic OC use on LTG or VPA clearance was found when these AEDs were used in combination. 2013 John Wiley & Sons A/S. Published by John Wiley & Sons Ltd  Rosenfeld WE;Doose DR;Walker SA;Nayak RK, Epilepsia, 1997, 38:317-323; Effect of topiramate on the pharmacokinetics of an oral contraceptive containing norethindrone and ethinyl estradiol in patients with epilepsy PURPOSE: Because enzyme-inducing antiepileptic drugs (AEDs) can affect pharmacokinetics of oral contraceptives and thereby cause contraceptive failure, the potential effect of topiramate, a new AED, on the pharmacokinetics of the combination oral contraceptive norethindrone/ethinyl estradiol was evaluated. METHODS: Twelve women receiving stable valproic acid (VPA) monotherapy for epilepsy received a combination norethindrone 1.0 mg/ethinyl estradiol 35-microg tablet daily for 21 days followed by seven daily doses of inert tablets for four 28-day cycles. After a baseline cycle (cycle 1), topiramate 100, 200, and 400 mg every 12 h was administered in cycles 2 through 4, respectively. Serial blood samples were obtained on day 20 of each cycle and were analyzed for norethindrone, ethinyl estradiol, and progesterone by using validated radioimmunoassay methods. RESULTS: Compared with cycle 1, none of the norethindrone pharmacokinetic parameters changed significantly in the presence of topiramate, 100-400 mg every 12 h. Individual patient serum progesterone concentrations measured during each cycle were at or close to the limit of quantification with no apparent differences among cycles. However, mean area under the concentration-versus-time curve over the 24-h period (AUC(0-24)) values for ethinyl estradiol were 18-30% lower in cycles 2 through 4 compared with cycle 1 (p < or = 0.05 for all pairs), whereas mean oral serum clearance (CL/F) values were 14.7-33.0% higher (p < or = 0.05 for cycles 2 and 4 vs. cycle 1). Mean time of peak concentration (T(max)) values determined during topiramate therapy were not significantly different from those at baseline. CONCLUSIONS: When prescribing an oral contraceptive for patients receiving topiramate, clinicians should consider initial therapy with an agent containing > or = 35 microg of ethinyl estradiol  Doose DR;Wang SS;Padmanabhan M;Schwabe S;Jacobs D;Bialer M, Epilepsia, 2003, 44:540-549; Effect of topiramate or carbamazepine on the pharmacokinetics of an oral contraceptive containing norethindrone and ethinyl estradiol in healthy obese and nonobese female subjects PURPOSE: To study the pharmacokinetics of a combination oral contraceptive (OC) containing norethindrone and ethinyl estradiol during OC monotherapy, concomitant OC and topiramate (TPM) therapy, and concomitant OC and carbamazepine (CBZ) therapy in order to comparatively evaluate the pharmacokinetic interaction, which may cause contraceptive failure. METHODS: This randomized, open-label, five-group study included two 28-day cycles. Five groups of female subjects received oral doses of ORTHO-NOVUM 1/35 alone (cycle 1) and then concomitant with TPM or CBZ (cycle 2). The treatment groups were group 1, TPM, 50 mg/day; group 2, TPM, 100 mg/day; group 3, TPM, 200 mg/day; group 4, TPM, 200 mg/day (obese women); and group 5, CBZ, 600 mg/day. Group 4 comprised obese women whose body mass index (BMI) was between 30 and 35 kg/m(2). The BMI of the remaining four groups was < or =27 kg/m2. RESULTS: Coadministration of TPM at daily doses of 50, 100, and 200 mg (nonobese) and 200 mg (obese) nonsignificantly (p > 0.05) changed the mean area under the curve (AUC) of ethinyl estradiol by -12%, +5%, -11%, and -9%, respectively, compared with OC monotherapy. A similar nonsignificant difference was observed with the plasma levels and AUC values of norethindrone (p > 0.05). CBZ (600 mg/day) significantly (p < 0.05) decreased the AUC values of norethindrone and ethinyl estradiol by 58% and 42%, respectively, and increased their respective oral clearance by 69% and 127% (p < 0.05). Because CBZ induces CYP 3A-mediated and glucuronide conjugation metabolic pathways, the significant increase in the oral clearance of ethinyl estradiol and norethindrone was anticipated. CONCLUSIONS: TPM, at daily doses of 50-200 mg, does not interact with an OC containing norethindrone and ethinyl estradiol. The lack of the TPM-OC interaction is notable when it is compared with the CBZ-OC interaction  Griffith SG;Dai Y, Clin Ther, 2004, 26:2056-2065; Effect of zonisamide on the pharmacokinetics and pharmacodynamics of a combination ethinyl estradiol-norethindrone oral contraceptive in healthy women Background: Several antiepileptic drugs have clinically significant pharmacokinetic interactions with oral contraceptives (OCs) that may result in contraceptive failure. Objective: The aim of this study was to assess the effect of zonisamide on the pharmacokinetics of the individual components of a combination OC (ethinyl estradiol [EE] 0.035 mg and norethindrone [NOR] 1 mg) and on pharmacodynamic variables that may be increased in the event of reduced contraceptive efficacy (concentrations of serum luteinizing hormone [LH], follicle-stimulating hormone [FSH], and progesterone). Methods: This was a single-center, open-label, 1-sequence, crossover study. Healthy, premenopausal women received the combination OC for three 28-day cycles (combination OC for 21 days, followed by placebo for 7 days). Following stabilization on the OC during the first cycle, blood was collected during cycle 2 for the determination of serum EE and NOR profiles (day 14) and serum LH, FSH, and progesterone concentrations (days 13-15). Starting on day 15 of cycle 2, zonisamide was administered orally at 100 mg/d and titrated to a target dose of 400 mg/d. EE and NOR profiles and serum LH, FSH, and progesterone concentrations were obtained again in cycle 3 (in the presence of zonisamide) and compared with those from cycle 2 (in the absence of zonisamide). Results: Thirty-seven healthy premenopausal women (mean age, 26.1 years [range, 18-51 years]; mean body weight, 65.5 kg [range, 50.4-93.1 kg]; mean height, 165.8 cm [range, 152.4-182.9 cm]) received < greater-than-or-equal-to >1 dose of zonisamide. Of the 33 subjects (89.2%) who completed the study, 26 (78.8%) underwent titration to a stable zonisamide dose of 400 mg/d. For EE, the mean (SD) AUC over a 24-hour dosing interval (AUC <inf>< tau ></inf>) was 1139 (317) pg< middle-dot >h/mL in cycle 2 and 1143 (312) pg< middle-dot >h/mL in cycle 3; the mean C<inf>max</inf> in the respective cycles was 133 (39) and 141 (46) pg/mL. For NOR, the corresponding values were 140 (48) and 159 (46) ng< middle-dot >h/mL for AUC<inf>< tau ></inf> and 21 (5.4) and 23 (6.7) ng/mL for C<inf>max</inf>. The 90% Cls for the geometric mean ratios (cycle 3:cycle 2) for AUC<inf>< tau ></inf> and C<inf>max</inf> fell within the accepted range for lack of interaction (0.80-1.25). There were no increases in LH, FSH, or progesterone concentrations between cycle 2 and cycle 3. Conclusions: In these healthy volunteers, steady-state zonisamide dosing had no clinically significant effect on the pharmacokinetics of EE or NOR. There was no pharmacodynamic evidence that zonisamide is likely to reduce the contraceptive effectiveness of OCs containing EE and NOR. Copyright < copyright > 2004 Excerpta Medica, Inc  Reimers A;Helde G;Brodtkorb E, Epilepsia, 2005, 46:1414-1417; Ethinyl estradiol, not progestogens, reduces lamotrigine serum concentrations PURPOSE: To study the interaction between lamotrigine (LTG) and hormonal contraception. METHODS: LTG serum concentrations of female patients using either no hormonal contraception (n=18), an ethinyl estradiol (EE)-containing (n=11), or a progestogen (PG)-only-containing compound (n=16) were analyzed. Patients were recruited prospectively, and blood samples were drawn during drug fasting and at steady-state conditions. Comedication with enzyme inducers, valproate, topiramate, or sertraline was not allowed. Some patients changed groups and thus served as their own controls. Samples were analyzed by a gas chromatography/ mass spectroscopy method. The Mann-Whitney U test was used for statistical comparison of the groups. RESULTS: The LTG serum concentration-to-dose ratio (CDR), expressed as (mg/L)/(mg/d) was significantly lower in women using EE than in the control group (mean+/-SD, 0.010+/-0.004 vs. 0.017+/-0.006; p=0.003). The CDR in women using PG was 0.02+/-0.007, which was not statistically different from controls. No difference was found in CDR between women using either oral, topical, or parenteral PG. Five women switched from the control to the EE group and experienced a considerable reduction in CDR. An increase of the CDR toward control level was seen in the two women who changed from EE to PG. CONCLUSIONS: It is the EE component of oral contraceptives that interacts with LTG. The PG-only compounds did not alter LTG serum concentrations in this study. These findings should be considered when counselling women with epilepsy in the childbearing ages  SPC for Fycompa, Produktresume, 2013; Fycompa (perampanel), filmovertrukne tabletter Wegner I;Edelbroek PM;Bulk S;Lindhout D, Neurology, 2009, 73:1388-1393; Lamotrigine kinetics within the menstrual cycle, after menopause, and with oral contraceptives OBJECTIVE: We prospectively evaluated the fluctuation of lamotrigine (LTG) clearance during the menstrual cycle. We also assessed the effect of postmenopausal status and investigated in detail the effect of oral contraceptives (OCs) on LTG clearance. METHODS: Three groups of women with epilepsy using LTG monotherapy were evaluated. Women in the first group (n = 7) had a regular cycle and did not use OCs; the second group used a 1-phase combined OC (n = 7), and the third group (n = 7) was postmenopausal. Two menstrual cycles or at least 2 months (postmenopausal women) were assessed, monitoring LTG levels every other day. RESULTS: The mean apparent LTG clearance in women of reproductive age not using OCs was 49 (SD 22.6, range 20.4-83.5) L/24 hours. No significant effect of endogenous hormones on LTG clearance was found. In women using OCs, the mean LTG clearance was 126 (SD 60.2, range 44.3-205) L/24 hours. There was an increase in LTG levels during the pill-free week, with maximum levels 54% (range 29%-129%) higher than baseline levels. LTG levels decreased to the baseline value within a mean of 8 days of starting OC use (SD 3.7, range 2.5-16.5). In the postmenopausal women, the mean clearance was 82 (SD 38.4, range 35.9-125) L/24 hours. CONCLUSIONS: We observed a higher mean lamotrigine (LTG) clearance in postmenopausal women compared with young women not using oral contraceptives (OCs) and confirmed that OC use may have a strong effect on LTG clearance. There was no significant fluctuation of LTG clearance during the menstrual cycle  Sabers A;Buchholt JM;Uldall P;Hansen EL, Epilepsy Res, 2001, 47:151-154; Lamotrigine plasma levels reduced by oral contraceptives Although it is known that the use of oral contraceptives (OC´s) can induce glucuronide conjugating enzymes, currently no data exists as to the potential that the elimination of the glucuronidated drug lamotrigine (LTG) is increased by OC´s. We present seven cases in whom the plasma levels of LTG were significantly decreased by OC´s (mean 49%, range 41-64%). The interaction was of clinical relevance in most of the patients who either experienced increased seizure frequency/recurrence of seizures after OC´s had been added, or adverse effects following withdrawal of OC´s Hachad H;Ragueneau-Majlessi I;Levy RH, Ther Drug Monit, 2002, 24:91-103; New antiepileptic drugs: review on drug interactions During the Past decade, nine new antiepileptic drugs (AEDs) namely, Felbamate, Gabapentin, Levetiracetam, Lamotrigine, Oxcarbazepine, Tiagabine, Topiramate, Vigabatrin and Zonisamide have been marketed worldwide. The introduction of these drugs increased appreciably the number of therapeutic combinations used in the treatment of epilepsy and with it, the risk of drug interactions. In general, these newer antiepileptic drugs exhibit a lower potential for drug interactions than the classic AEDs, like phenytoin, carbamazepine and valproic acid, mostly because of their pharmacokinetic characteristics. For example, vigabatrin, levetiracetam and gabapentin, exhibit few or no interactions with other AEDs. Felbamate, tiagabine, topiramate and zonisamide are sensitive to induction by known anticonvulsants with inducing effects but are less vulnerable to inhibition by common drug inhibitors. Felbamate, topiramate and oxcarbazepine are mild inducers and may affect the disposition of oral contraceptives with a risk of failure of contraception. These drugs also inhibit CYP2C19 and may affect the disposition of phenytoin. Lamotrigine is eliminated mostly by glucuronidation and is susceptible to inhibition by valproic acid and induction by classic AEDs such as phenytoin, carbamazepine, phenobarbital and primidone  Sabers A;Ohman I;Christensen J;Tomson T, Neurology, 2003, 61:570-571; Oral contraceptives reduce lamotrigine plasma levels The mean steady-state plasma concentration of lamotrigine (LTG) was 13 micro mol/L in 22 women taking LTG in combination oral contraceptives (OC) compared with 28 micro mol/L among 30 women on LTG who did not take OC (p < 0.0001). The LTG dose/body weight/plasma concentration was 2.1 L/kg/day in women on OC compared with 0.8 L/kg/day in women without OC (p < 0.0001), indicating that LTG plasma levels are reduced by >50% during OC co-medication. It is advisable to monitor LTG plasma levels in conjunction with initiation or withdrawal of OC in women on LTG therapy Hussein Z;Posner J, Br J Clin Pharmacol, 1997, 43:457-465; Population pharmacokinetics of lamotrigine monotherapy in patients with epilepsy: retrospective analysis of routine monitoring data AIMS: To examine the population pharmacokinetics of lamotrigine in patients newly diagnosed with epilepsy and receiving oral lamotrigine monotherapy for up to 48 weeks. METHODS: The population consisted of 158 Caucasians and 5 Asians of whom 81 were males and 82 females. Age and weight ranged between 14 and 76 years and 41-107 kg, respectively. A one-compartment compartment model with first-order absorption and elimination was fitted to plasma lamotrigine concentration-time profiles from retrospective drug monitoring, using non-linear mixed effect modelling (NONMEM), with first-order estimation. Oral clearance (CLo), apparent volume of distribution (V/F) and absorption rate constant (Ka) were the main pharmacokinetic parameters. RESULTS: CLo was not significantly influenced by body weight, age, gender, oral contraceptives and dose. However, due to auto-induction CLo increased by 17.3% during the 48 weeks of therapy, from 1.94 to 2.28 l h(-1), and was 28.7% lower in Asians than Caucasian. The final magnitude in interpatient variability was 32%. The effect of the covariates weight, age, race and gender on V/F was examined and none was statistically significant. The final population estimate of V/F was 77.4 l with an interpatient variability of 34%. CONCLUSIONS: In view of the wide therapeutic margin of lamotrigine and the 21% residual variability in plasma concentrations, the modest significant effects of race and auto- induction on cle  Crean CS;Tompson DJ;Buraglio M, Int J Clin Pharmacol Ther, 2013, a, 51:847-853; The effect of ezogabine on the pharmacokinetics of an oral contraceptive agent OBJECTIVES: Ezogabine (EZG) is a potassium-channel opener that has been approved as adjunctive treatment for partial-onset seizures in adults with epilepsy. This Phase I clinical study evaluated the pharmacokinetics (PK), safety, and tolerability of coadministration of EZG and a combined oral contraceptive (OC). METHODS: An open-label drug-interaction study was conducted in healthy, female volunteers aged 18 - 55 years with regular menstrual cycles. The effects of steady-state 750 mg EZG on the PK of a combined OC agent containing 1 mg norethindrone and 0.035 mg ethinyl estradiol were evaluated, along with the effect of the contraceptive hormones on EZG PK. Safety was evaluated by clinical laboratory, vital sign, electrocardiogram, physical examination, and adverse event (AE) assessments. RESULTS: Of 30 enrolled volunteers, 25 completed all treatments. OC did not affect the PK of EZG. EZG increased norethindrone area under the concentration-time curve (AUC) by 28%, with no change in the maximum plasma concentration (Cmax). Ethinyl estradiol Cmax was 21% lower with no change in AUC. The majority of AEs were mild in severity, with the most commonly reported being gastrointestinal disorders and nervous system disorders. No deaths or serious AEs were reported in this study. Five volunteers discontinued treatment due to AEs. CONCLUSIONS: EZG did not have any clinically relevant impact on exposure of OC hormones in this study, and the OC hormones did not alter EZG PK parameters. This study provides PK evidence that doses of EZG and OCs do not need to be altered when co-administered  Sidhu J;Job S;Singh S;Philipson R, Br J Clin Pharmacol, 2006, 61(2): 191-199-199; The pharmacokinetic and pharmacodynamic consequences of the co-administration of lamotrigine and a combined oral contraceptive in healthy female subjects Aims: To assess the pharmacokinetic and pharmacodynamic effects of co-administration of a combined oral contraceptive (ethinyloestradiol plus levonorgestrel) and lamotrigine. Methods: Over a period of 130 days, healthy female subjects took lamotrigine (titrated up to 300 mg day<sup>-1</sup>) and the combined oral contraceptive, either individually or as co-therapy. Plasma ethinyloestradiol and levonorgestrel concentrations were measured in the presence and absence of lamotrigine, and serum lamotrigine concentrations were measured in the presence and absence of the combined oral contraceptive. Serum concentrations of follicle-stimulating hormone (FSH), luteinizing hormone (LH), progesterone, oestradiol and sex hormone binding globulin were also determined. Results: Of the 22 enrolled subjects, 16 had evaluable pharmacokinetic data. The mean (90% CI) ratios of lamotrigine area under the concentration-time curve from 0 to 24 h (AUC(0,24 h)) and maximum observed concentration (C <inf>max</inf>) of lamotrigine when it was given with the combined oral contraceptive and during monotherapy were 0.48 (0.44, 0.53) and 0.61 (0.57, 0.66), respectively. Ethinyloestradiol pharmacokinetics were unchanged by lamotrigine, the mean combined oral contraceptive + lamotrigine : combined oral contraceptive alone ratios (90% CI) of the AUC(0,24 h) and C<inf>max</inf> of levonorgestrel were 0.81 (0.76, 0.86) and 0.88 (0.82, 0.93), respectively. FSH and LH concentrations were increased (by 4.7-fold and 3.4-fold, respectively) in the presence of lamotrigine, but the low serum progesterone concentrations suggested that suppression of ovulation was maintained. Intermenstrual bleeding was reported by 7/22 (32%) of subjects during co-administration of lamotrigine and combined oral contraceptive. Conclusions: A clinically relevant pharmacokinetic interaction was observed during co-administration of a combined oral contraceptive and lamotrigine. A dosage adjustment for lamotrigine may need to be considered when these agents are co-administered. A modest decrease in the plasma concentration of levonorgestrel was also observed but there was no corresponding hormonal evidence of ovulation. < copyright > 2005 Blackwell Publishing Ltd  SPC for Briviact, Produktresume, 2016; UCB Nordic A/S http://www.ema.europa.eu/docs/da_DK/document_library/EPAR_-_Product_Information/human/003898/WC500200206.pdf Herzog AG;Blum AS;Farina EL;Maestri XE;Newman J;Garcia E;Krishnamurthy KB;Hoch DB;Replansky S;Fowler KM;Smithson SD;Dworetzky BA;Bromfield EB, Neurology, 2009, 72:911-914; Valproate and lamotrigine level variation with menstrual cycle phase and oral contraceptive use OBJECTIVE: To determine whether 1) combined oral contraceptive (COC) use affects serum levels of valproate (VPA) as well as lamotrigine (LTG) and 2) the naturally occurring high (mid-luteal) and low (early-mid follicular) reproductive steroid level phases of the menstrual cycle might affect antiepileptic drug levels as well. METHODS: This investigation compared serum antiepileptic drug levels at two timepoints during a single menstrual cycle in four groups of women with epilepsy: 12 on VPA, 12 on VPA plus COC (VPA-COC), 12 on LTG, and 12 on LTG plus COC (LTG-COC). RESULTS: Both VPA and LTG levels were lower (p < 0.01) on active COC than on inactive pill with median declines of 23.4% for the VPA-COC group and 32.6% for the LTG-COC group. Serum LTG levels showed a notable but not significant 31.3% median decline during the mid-luteal phase compared to the early-mid follicular phase in the non-COC group. The non-COC valproate group showed the least change of any group between the two measured timepoints with a decline of 8.3% (p = NS). CONCLUSIONS: The findings suggest that valproate (VPA), like lamotrigine (LTG), has substantially and significantly lower serum levels while women take active combined oral contraceptives as compared to inactive pills. Larger sample sizes will be required to determine whether LTG levels may drop significantly also during the luteal (high steroid) phase of natural menstrual cycles and whether VPA levels may show greater stability in levels across the phases of the menstrual cycle  Contin M;Albani F;Ambrosetto G;Avoni P;Bisulli F;Riva R;Tinuper P;Baruzzi A, Epilepsia, 2006, 47:1573-1575; Variation in lamotrigine plasma concentrations with hormonal contraceptive monthly cycles in patients with epilepsy PURPOSE: This is the first report comparing intrasubject lamotrigine (LTG) plasma concentrations between hormonal contraceptive (HC) intake and week-off phases in epilepsy patients receiving combined LTG and HC treatment. We describe the variation in LTG plasma concentrations with hormonal contraceptive (HC) monthly intake cycles in a series of eight patients with epilepsy. METHODS: Venous blood samples were prospectively drawn from patients before their first morning dose of LTG, once between days 18 and 21 of HC intake and once between days 5 and 7 of the HC-free week. RESULTS: Median LTG plasma concentrations were significantly higher during the HC washout week than during the phase of HC intake (p = 0.02). The median value of intrasubject percentage increase was 27%, with a wide interpatient variability. CONCLUSIONS: These findings are in line with a preliminary report on healthy volunteers. Standardization of blood sampling in relation to HC intake cycles is advisable when planning LTG therapeutic monitoring in patients receiving HC 
|
 |
|
|
|
|

|